引言
原发性中枢神经系统淋巴瘤(PCNSL)是一种罕见且极具侵袭性的非霍奇金淋巴瘤,主要发生于大脑、脊髓或眼部。该疾病好发于老年群体,患者的中位发病年龄在60至70岁之间。由于其侵袭性强,若不进行有效治疗,患者的中位生存期可能仅有1.5个月,预后普遍较差。目前,针对老年PCNSL患者的最佳治疗方案仍存在争议,也缺乏专属的预后评估工具。
为了填补这一空白,西安交通大学第一附属医院血液科的贺鹏程教授团队利用美国SEER数据库,对大量老年PCNSL患者的临床数据进行了深入分析,旨在明确影响预后的关键因素,并建立一个可靠的预后预测模型。这项重要的临床研究成果已在《Blood and Lymphatic Cancer》上发表。

研究方法与核心发现
该研究回顾性分析了1975年至2016年间SEER数据库中记录的3554例PCNSL患者数据,其中60岁及以上的老年患者共2146例。研究团队通过严谨的统计学方法,揭示了影响老年患者生存期的多个重要因素。
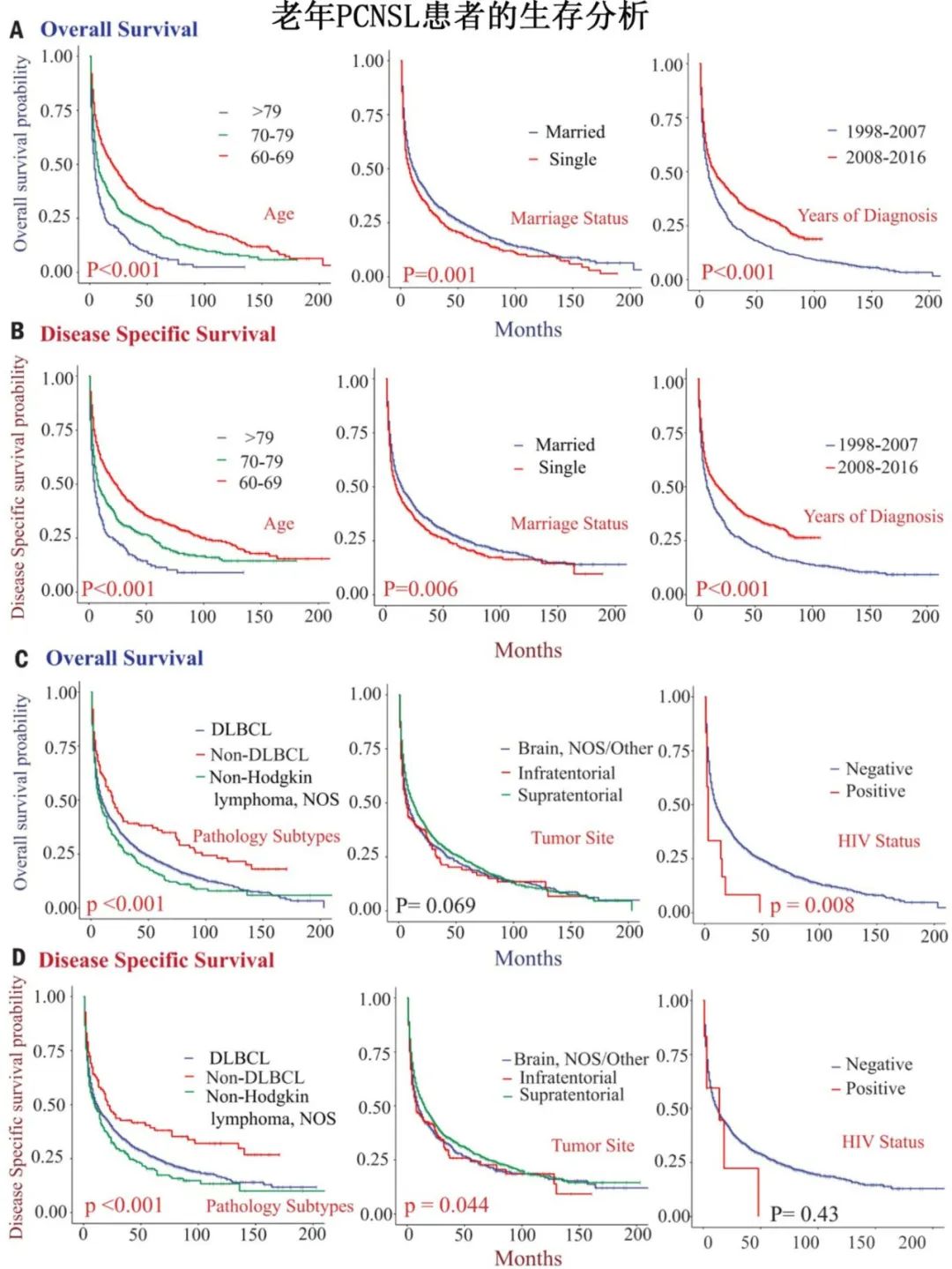
1. 影响预后的关键风险因素
通过多变量分析,研究确定了影响老年PCNSL患者生存的独立风险因素:
- 总生存期(OS)风险因素: 诊断时年龄、病理亚型、是否接受手术、是否接受化疗以及人类免疫缺陷病毒(HIV)感染状态。
- 疾病特异性生存期(DSS)风险因素: 诊断时年龄、病理亚型、是否接受手术以及是否接受化疗。
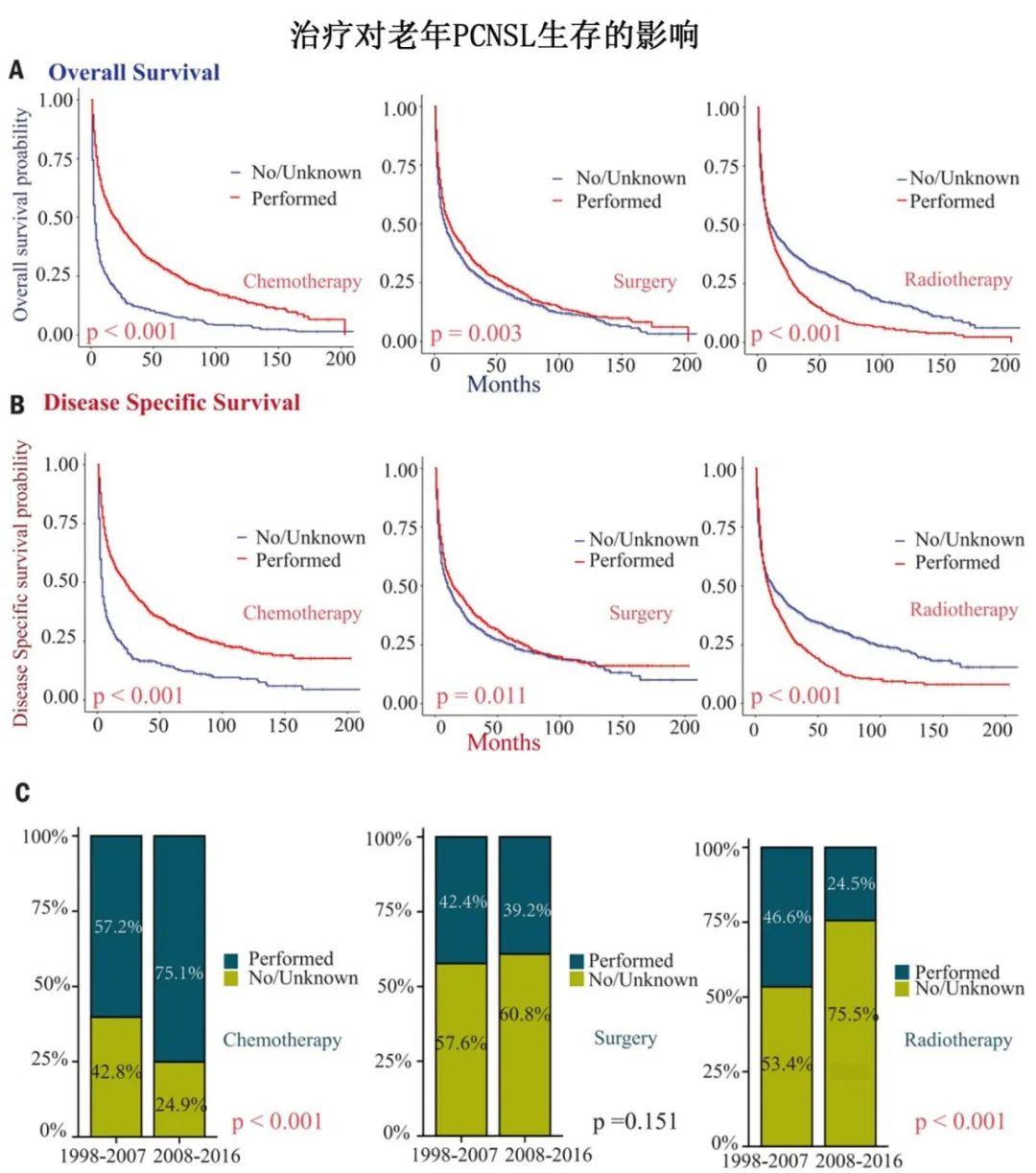
2. 不同治疗方案对生存期的影响
研究结果明确指出,不同的治疗选择对患者的预后有显著影响:
- 化疗与手术: 接受化疗或手术切除的患者,其总生存期(OS)和疾病特异性生存期(DSS)均显著优于未接受相应治疗的患者。这表明化疗和手术是改善预后的有效手段。
- 放疗: 尽管放疗是常用疗法之一,但该研究发现,放疗对于改善老年PCNSL患者的长期生存并无显著益处,甚至可能与较差的预后相关。
全新预后预测模型:精准评估生存率
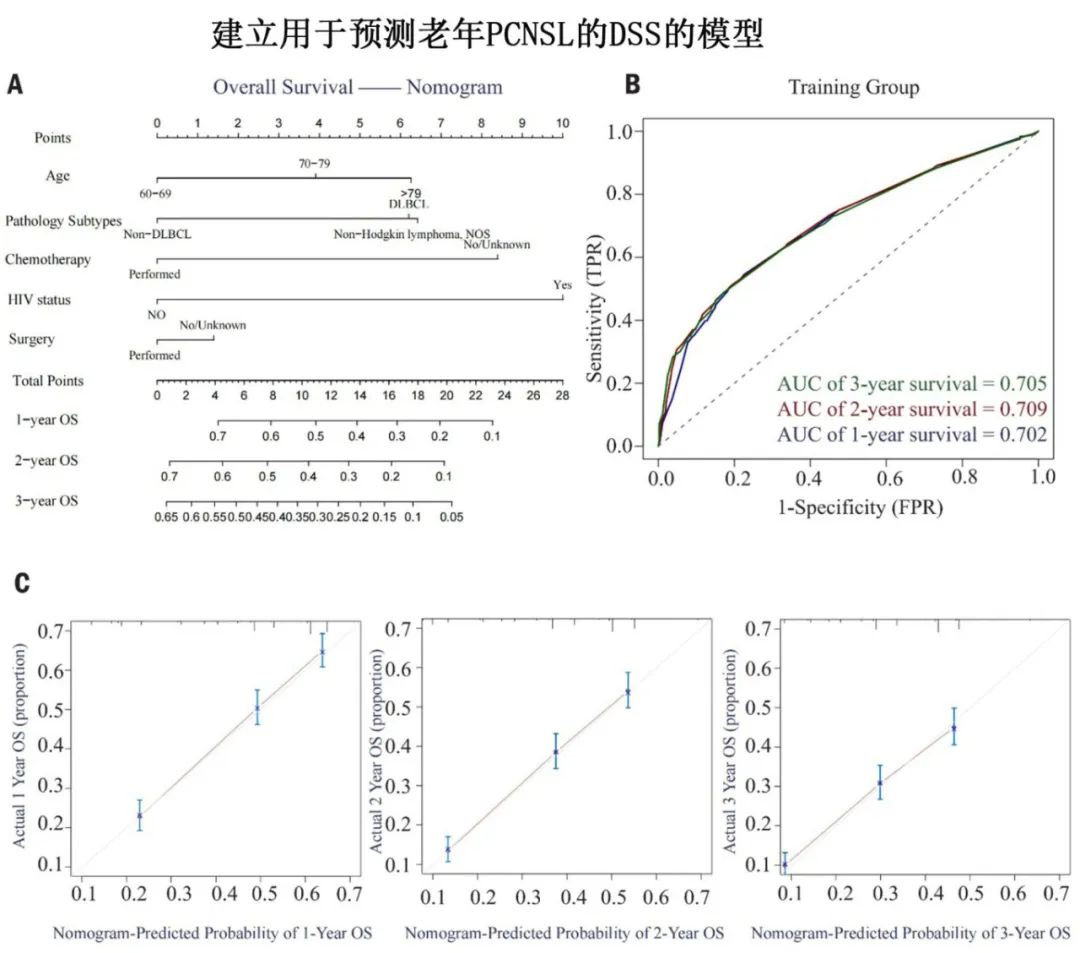
基于上述发现,研究团队开发了一个可视化的列线图(Nomogram)预后模型。该模型整合了多个关键风险因素,能够直观、准确地预测老年PCNSL患者在未来1年、2年和3年的总生存率和疾病特异性生存率。
通过内部验证,该模型的预测准确性得到了证实,能够为临床医生和患者提供一个可靠的、个体化的预后评估工具。
总结与临床意义
这项基于大规模真实世界数据的研究,为老年原发性中枢神经系统淋巴瘤(PCNSL)的临床诊疗提供了重要的循证依据。研究不仅明确了手术和化疗是改善生存的关键治疗方案,还强调了放疗在老年患者中应用的局限性。
更重要的是,新开发的预后预测模型为临床决策提供了有力支持,有助于医生根据患者的具体情况(如年龄、病理类型等)制定更加精准和个体化的治疗策略,从而帮助患者获得更好的生存结局。