引言
免疫检查点抑制剂 (Immune Checkpoint Inhibitors, ICI) 已成为对抗多种癌症的革命性武器,它们通过重新激活患者自身的免疫系统来攻击肿瘤细胞。然而,这种强大的免疫激活有时会“误伤友军”,导致免疫相关不良事件 (Immune-Related Adverse Events, irAEs),可能影响肝脏、结肠、肺部和心脏等重要器官,严重时甚至危及生命。皮质类固醇(激素)是处理这些irAEs的一线疗法,但部分患者对其反应不佳或无效,这种情况被称为“皮质类固醇抵抗性irAEs (sr-irAEs)”。目前,针对sr-irAEs的管理尚缺乏统一标准和高级别证据,给临床实践带来挑战。本文旨在系统梳理现有文献和指南,重点探讨sr-肺炎和sr-心肌炎的应对策略。
(一)皮质类固醇抵抗性免疫相关肺炎 (sr-肺炎)
1. 流行病学与临床特征
发生率:单独使用PD-1/PD-L1抑制剂时,免疫相关肺炎的发生率约为2.5%-4%;使用CTLA-4抑制剂约为1%;而联合使用PD-1和CTLA-4抑制剂时,发生率可高达10%。在所有发生肺炎的患者中,大约有10%-20%会对皮质类固醇治疗产生抵抗,即发展为sr-肺炎。
高危因素:肺癌患者、有吸烟史、接受过胸部放射治疗、本身患有肺部基础疾病或同时使用其他可能损伤肺部药物的患者风险更高。
临床表现:主要症状包括呼吸困难、血氧饱和度下降(低氧血症)、咳嗽、胸痛或发热。影像学检查(如CT)可能显示磨玻璃影、实变或间质性改变。诊断时需排除感染、肿瘤进展或肺栓塞等其他原因。
2. 诊断流程要点
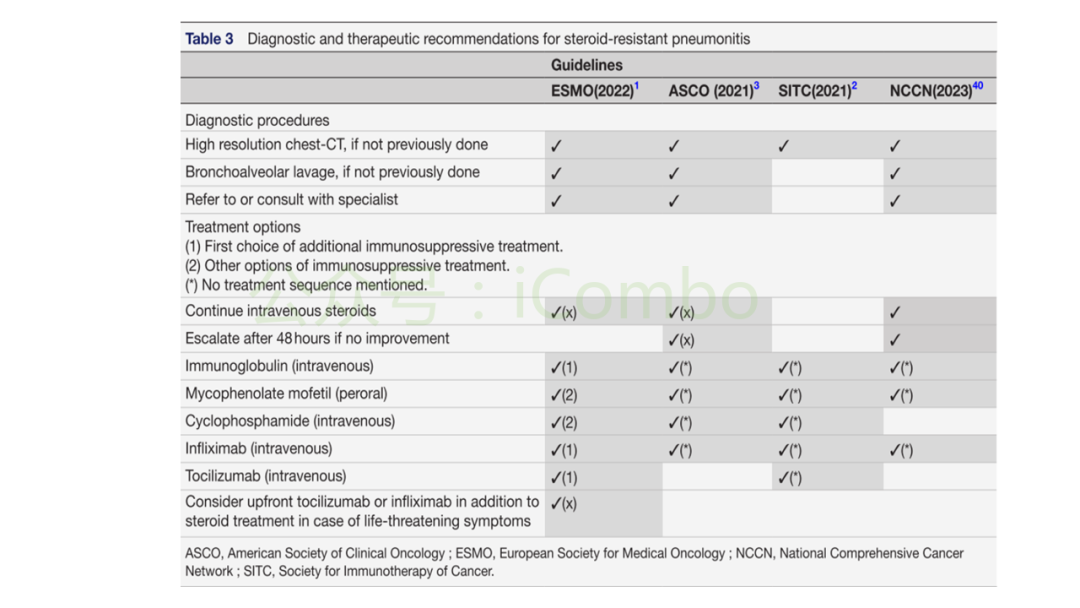
- 高分辨率胸部CT:评估炎症范围和特征,如机化性肺炎样改变。
- 支气管肺泡灌洗 (BAL):主要目的是排除感染(细菌、真菌、病毒等),同时分析灌洗液中的细胞成分,通常以T细胞浸润为主。
- 实验室检查:C反应蛋白(CRP)、血沉(ESR)等炎症指标可能升高,但缺乏特异性。
- 排除诊断:必须通过病原学检测、心脏功能评估(如BNP水平)等手段,排除非免疫因素导致的肺部问题。
3. 治疗策略与现有证据
一线治疗失败定义:使用足量皮质类固醇治疗48-72小时后,症状无改善或病情进一步恶化。
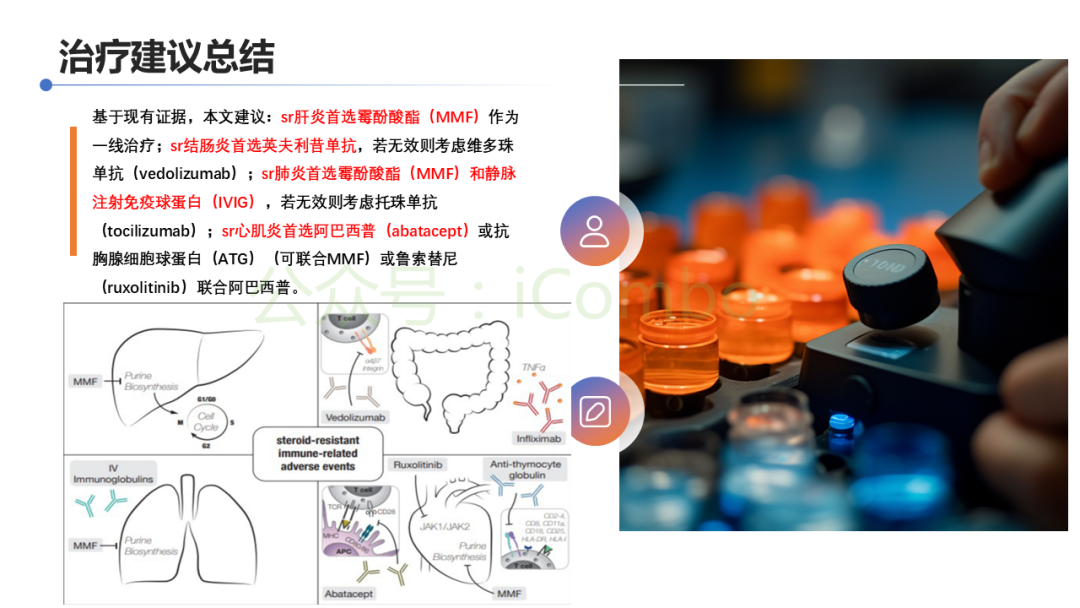
推荐的二线治疗方案:
- 霉酚酸酯 (Mycophenolate mofetil, MMF) 联合 静脉注射免疫球蛋白 (IVIG):
- 机制:MMF抑制T细胞和B细胞的增殖,IVIG则可能通过中和自身抗体、调节免疫反应等多种途径发挥作用。
- 证据:一些小型研究和病例报告显示了疗效。例如,Balaji等研究发现IVIG在7例患者中对4例有效;Beattie等报道MMF单药在6例中对5例有效。
- 托珠单抗 (Tocilizumab,抗IL-6受体单抗):
- 机制:通过阻断白介素-6 (IL-6) 的信号通路,减轻炎症反应。
- 证据:一项单中心回顾性研究纳入了34例各类irAEs患者,使用托珠单抗后79.4%症状改善,但专门针对sr-肺炎的数据有限。
存在争议的药物:
- 英夫利昔单抗 (Infliximab,抗TNF-α单抗):虽然有病例报告显示有效,但Luo等的研究提示其在sr-肺炎中的有效率可能仅为25%-33%,且存在加重肺损伤的潜在风险,使用需谨慎。
难治性病例:可考虑尝试环磷酰胺或体外光分离置换疗法 (ECP),但支持证据更少。
4. 管理关键点
- 时效性:sr-肺炎进展可能很快,一旦确认一线治疗无效,应在72小时内考虑升级治疗。
- 多学科协作:需要呼吸科、影像科、感染科、肿瘤科等多学科专家共同评估,以明确诊断并制定最佳治疗方案。
- 慢性化风险:约14%的患者可能转为慢性、低度活动的肺炎,需要长期监测和随访。
(二)皮质类固醇抵抗性免疫相关心肌炎 (sr-心肌炎)
1. 流行病学与临床特征
发生率:总体发生率不高,约为1.14%,但在联合ICI治疗(如伊匹木单抗+纳武利尤单抗)时风险会增加。尽管罕见,但sr-心肌炎极其凶险。
致死率:可高达50%,尤其当合并发生肌炎或重症肌无力样综合征时,预后更差。
临床表现:轻者可能仅有心肌酶(如肌钙蛋白)升高而无明显症状;重者可表现为胸痛、心力衰竭、致命性心律失常或心源性休克。
2. 诊断流程要点
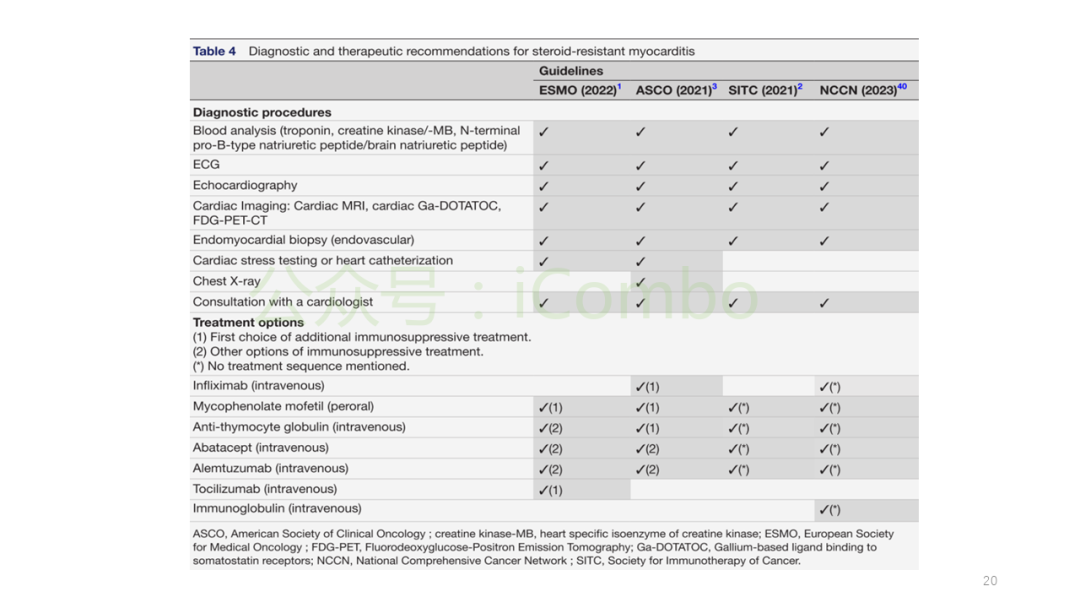
- 心脏生物标志物:肌钙蛋白 (Troponin)、肌酸激酶同工酶 (CK-MB)、脑钠肽 (BNP) 或 N末端B型利钠肽原 (NT-proBNP) 水平升高是重要线索。
- 心电图 (ECG):可能出现ST段或T波异常、传导阻滞、室性心律失常等。
- 心脏影像学:心脏磁共振 (CMR) 是重要的无创检查,可见心肌水肿、晚期钆增强 (LGE) 等提示心肌炎症和损伤的表现。
- 心内膜心肌活检:是诊断的金标准,病理可见T淋巴细胞浸润和心肌细胞坏死。
- 排除诊断:需进行冠状动脉造影等检查,排除缺血性心脏病等其他原因。
3. 治疗策略与现有证据
一线治疗失败定义:使用皮质类固醇后,心脏生物标志物持续升高或心脏功能继续恶化。
推荐的二线治疗方案:
- 阿巴西普 (Abatacept,CTLA-4融合蛋白):
- 机制:通过阻断T细胞活化所需的共刺激信号(CD80/86与CD28的结合),抑制免疫反应。
- 证据:Salem等的研究显示,在sr-心肌炎中使用阿巴西普(单用或联合其他药物)可显著降低死亡率(从约60%降至3.4%)。
- 抗胸腺细胞球蛋白 (ATG) 联合 霉酚酸酯 (MMF):
- 机制:ATG能够清除活化的T细胞,MMF则抑制后续的淋巴细胞增殖。
- 证据:主要来自病例报告,显示在重症患者中可能有效。
- 芦可替尼 (Ruxolitinib,JAK抑制剂) 联合 阿巴西普:
- 机制:芦可替尼抑制JAK-STAT信号通路,减少多种促炎细胞因子的产生。
- 证据:一项纳入30例患者的前瞻性研究显示,这种联合方案将死亡率控制在极低水平(3.4%)。
存在争议的药物:
- 英夫利昔单抗 (Infliximab):由于潜在的心血管毒性风险,ESMO指南不推荐用于心肌炎,但NCCN指南仍将其列为一种可能的选择。
4. 管理关键点
- 早期强化治疗:对于重症或高风险sr-心肌炎患者,可能需要在开始皮质类固醇的同时,就考虑联合使用二线药物(如阿巴西普联合芦可替尼)。
- 心脏专科主导:治疗决策应由心脏科、免疫肿瘤科等多学科团队共同制定,并密切监测心脏功能。
- 动态监测:持续监测肌钙蛋白、BNP等生物标志物水平的变化,有助于评估治疗反应。
总结与展望
管理皮质类固醇抵抗性免疫相关肺炎和心肌炎是肿瘤免疫治疗中的严峻挑战。对于sr-肺炎,MMF+IVIG是目前较有依据的二线核心方案,托珠单抗显示出潜力;对于sr-心肌炎,阿巴西普和JAK抑制剂(如芦可替尼)的应用是重要进展。
本综述强调三大核心建议:
- 及时升级治疗:一旦确认皮质类固醇在3天内无效,应果断启动二线免疫抑制治疗。
- 多学科协作:治疗决策必须由肿瘤科医生与相关器官专科医生(如呼吸科、心脏科、消化科等)紧密合作,进行精准诊断和个体化治疗。
- 加强高质量研究:目前多数证据来源于回顾性研究或病例报告,迫切需要开展前瞻性临床试验来验证现有二线药物(如MMF、IVIG、阿巴西普等)的疗效和安全性,并探索新的治疗靶点(如JAK/STAT通路)。
对于癌症患者而言,了解这些潜在的严重副作用及其管理策略至关重要。如果您或家人在接受免疫治疗过程中遇到疑似irAEs,尤其是对激素治疗反应不佳时,请务必及时与您的主治医生沟通。获取准确的药物信息和治疗方案对于应对这些挑战至关重要。
若您在治疗过程中需要获取相关药物,例如用于处理irAEs的霉酚酸酯(MMF)、阿巴西普(Abatacept)、托珠单抗(Tocilizumab)、芦可替尼(Ruxolitinib)等,或需了解其海外获取途径和大致价格,MedFind致力于提供专业的海外靶向药和免疫治疗药物代购咨询服务。我们还提供AI问诊进行初步信息了解,并在抗癌资讯板块分享更多药物和诊疗信息。请注意,所有治疗决策必须在专业医师指导下进行。
(参考文献:J Immunother Cancer. 2024 Jan 17;12(1):e007409. doi: 10.1136/jitc-2023-007409)