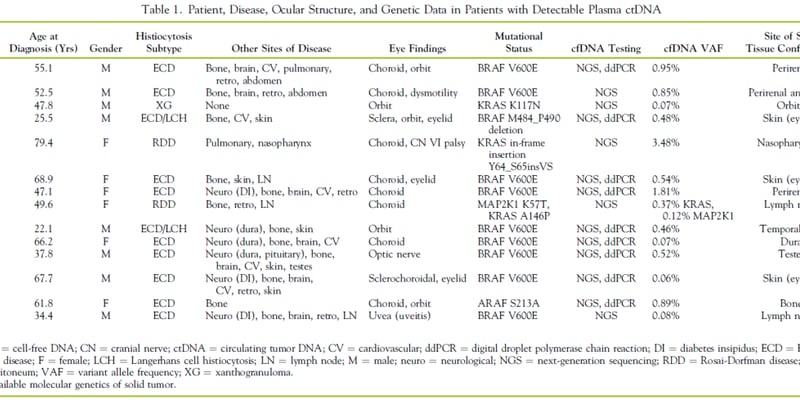
攻克“不可成药”靶点:一种罕见肝癌迎来治疗新纪元
在癌症治疗领域,有些癌症因其独特的生物学特性而显得尤为棘手。纤维板层型肝细胞癌(Fibrolamellar Hepatocellular Carcinoma, FLC)正是这样一种挑战。这是一种主要侵袭青少年和年轻人的罕见肝癌,由于缺乏有效的全身性治疗方案,一旦肿瘤无法通过手术切除,患者的中位生存期往往不足一年,这给无数年轻的生命和家庭蒙上了沉重的阴影。
FLC的“元凶”非常明确且高度一致——一种名为DNAJB1::PRKACA的融合基因。这个基因编码的嵌合蛋白(DNAJ-PKAc)是驱动肿瘤疯狂增殖的核心引擎。然而,理论上直接用药物抑制这个蛋白似乎是理所当然的策略,但在实践中却困难重重。针对该蛋白的分子药物会产生严重的毒副作用,使其成为医学界公认的“不可成药(undruggable)”靶点。这意味着,尽管我们知道敌人在哪里,却始终缺乏能够精确打击的武器。
然而,科学的魅力就在于“柳暗花明又一村”。最近的研究发现,这个让药物学家头疼的DNAJ-PKAc蛋白,在免疫系统眼中却是一个绝佳的靶子。它是一种稳定表达且在所有FLC患者中都存在的“共享新抗原”(shared neoantigen)。简单来说,它就像是所有癌细胞都穿着的“统一制服”,可以被免疫系统精准识别和攻击。这一发现,为开发治疗性癌症疫苗提供了坚实的理论基础,也为攻克FLC带来了全新的希望。
FLC-Vac疫苗联合免疫疗法:一项里程碑式的I期临床试验
基于这一重大科学转折,来自美国孟菲斯圣裘德儿童研究医院的Paul G. Thomas团队与约翰霍普金斯大学医学院的Mark Yarchoan团队联手,设计并开展了一项具有开创性意义的I期临床试验。这项研究成果以“A therapeutic peptide vaccine for fibrolamellar hepatocellular carcinoma: a phase 1 trial”为题,重磅发表在国际顶级医学期刊《Nature Medicine》上,标志着FLC治疗进入了一个新时代。

该试验采用了一种创新的“三联”策略:
- FLC-Vac疫苗:这是一种专门针对DNAJ-PKAc融合蛋白设计的长肽疫苗,其核心作用是“教导”患者自身的免疫系统(特别是T细胞)去识别并攻击携带这一“制服”的癌细胞。
- 抗CTLA-4单抗(伊匹木单抗/Ipilimumab):一种免疫检查点抑制剂,作用是“松开”免疫系统的早期刹车,让更多的T细胞能够被激活并参与战斗。
- 抗PD-1单抗(纳武利尤单抗/Nivolumab):另一种免疫检查点抑制剂,作用是“解除”肿瘤微环境中的免疫抑制,让已经到达战场的T细胞能够更有效地杀伤癌细胞。
这项研究不仅旨在评估该联合疗法的安全性与初步疗效,更深入地探索了其背后的免疫学机制,包括T细胞的反应特征、克隆演变以及耐药机制,为将“不可成药”的驱动突变转化为“可疫苗化”的治疗靶点提供了关键的临床证据。对于这种结合了疫苗和多种免疫药物的前沿疗法,患者和家属可能会有很多疑问。为了更好地理解治疗方案并做出明智决策,可以考虑使用MedFind的AI问诊服务,获取专业的、个性化的信息解读。
临床数据解读:FLC-Vac疗法带来了多大的希望?
这项I期临床试验的结果无疑是令人振奋的,为深陷绝望的FLC患者群体点燃了希望的火炬。

图 1:FLC-Vac 联合伊匹木单抗与纳武利尤单抗在 FLC 患者中的临床疗效。
在完成了疫苗诱导期治疗的12名患者中,数据显示:
- 客观缓解率(ORR)达到25%:这意味着有四分之一的患者肿瘤体积显著缩小。
- 疾病控制率(DCR)高达75%:这意味着四分之三的患者肿瘤停止了生长或缩小。
更重要的是,部分患者实现了长达数年的持续临床获益,生活质量得到显著改善。值得注意的是,FLC通常是一种肿瘤突变负荷(TMB)极低、且PD-L1表达为阴性的“冷肿瘤”,传统上认为这类肿瘤对单独使用免疫检查点抑制剂(ICI)的反应不佳。而此次研究的成功,有力地证明了FLC-Vac疫苗能够有效“预热”肿瘤微环境,诱导出的新抗原特异性免疫反应与ICI形成了强大的协同效应,成功突破了FLC对单一免疫疗法的天然耐药性。上图中的影像学资料清晰地展示了患者体内的肿瘤病灶在治疗后显著缩小的过程,为这一联合疗法的可行性提供了直观且有力的证据。
疫苗如何唤醒免疫系统?T细胞反应的深度解析
为了弄清疫苗起效的原理,研究团队对患者的免疫反应进行了深入分析。

图 2:TCR 谱系变化与疫苗功能反应与治疗应答呈相关性。
通过ELISpot技术检测发现,12名患者中有9名(75%)在治疗后体内出现了能够特异性识别DNAJ-PKAc并产生干扰素-γ(IFN-γ,一种重要的抗肿瘤信号)的T细胞,并且所有获得临床缓解的患者都在此列。这表明疫苗成功地训练出了一支能够识别敌人的“特种部队”。
进一步的CyTOF数据分析表明,疫苗主要诱导了以CD4+ T细胞(辅助性T细胞,扮演“指挥官”角色)为主导,并有CD8+ T细胞(杀伤性T细胞,扮演“士兵”角色)参与的多功能T细胞反应。同时,研究人员还观察到,在治疗有效的患者体内,T细胞受体(TCR)的克隆扩增更为显著。TCR可以被理解为每个T细胞的“身份识别码”,其克隆扩增意味着识别癌细胞的“特种部队”正在大量增殖。这些发现共同描绘了一幅疫苗成功激活全身抗肿瘤免疫的清晰图景。
“公共TCR”的重大发现:未来个体化治疗的基石

图 3:在一例卓越临床应答者中,对多种 DNAJ-PKAc 新抗原的 T 细胞反应。
研究中最令人兴奋的发现之一,是在不同患者体内观察到了针对DNAJ-PKAc的相似TCR序列。这意味着,FLC-Vac疫苗能够在不同个体中诱导出具有相似特征的、可共享的T细胞反应,形成所谓的“公共TCR”应答网络。这一发现意义重大,它提示我们未来或许可以开发“即用型”的TCR-T细胞疗法。也就是说,我们可以从健康的捐赠者或应答良好的患者体内分离出这些高效的“公共TCR”,在体外进行改造和扩增,再回输给其他FLC患者,从而实现一种更普适、更高效的细胞免疫治疗。
直面挑战:获得性耐药机制与未来治疗方向
尽管FLC-Vac联合疗法取得了显著成功,但部分患者在初步获益后仍出现了疾病进展,即获得性耐药。理解耐药机制是进一步提升疗效的关键。

图 4:获得性耐药与免疫衰竭相关,而 DNAJ-PKAc 表达未发生丢失。
研究团队通过对耐药病灶的分析发现,肿瘤细胞并未“耍花招”——它们仍然在表达DNAJ-PKAc靶点,并且抗原呈递途径(HLA I/II)也保持完好。这排除了因靶点丢失而导致免疫逃逸的常见机制,对未来的治疗是一个好消息,因为“敌人”还在那里。
那么问题出在哪里呢?深入分析揭示,耐药的根本原因在于免疫衰竭。在耐药的肿瘤微环境中,出现了大量具有免疫抑制功能的髓系细胞,B细胞消失,而抗肿瘤的T细胞则被困在肿瘤边缘,无法深入核心,并且表达了更高的TIM3/LAG3等衰竭标志物,表明它们已经“筋疲力尽”。
然而,研究也带来了新的希望。一名出现耐药的患者在重新接受CTLA-4阻断剂(伊匹木单抗)治疗后,其CD4+ T细胞的免疫功能被重新激活,并再次获得了临床缓解。这有力地证明了这种免疫衰竭是“可逆的”,为克服耐药提供了明确的治疗思路,例如联合能够改善髓系微环境或增强T细胞活性的其他药物。
总结与展望:为罕见肝癌患者开辟新道路
总而言之,这项里程碑式的I期临床研究首次在人体中验证了针对共享新抗原DNAJ-PKAc的疫苗FLC-Vac在FLC患者中的安全性、强大的免疫激活能力以及可观的临床潜力。它成功地展示了将一个“不可成药”的驱动基因,通过免疫策略转化为一个“可疫苗化”的有效靶点的巨大潜力。
这项研究不仅为FLC这一罕见肝癌带来了全新的、有效的治疗选择,也为开发针对其他由驱动基因突变引发的癌症的共享新抗原疫苗提供了宝贵的临床经验和科学基础。当然,免疫检查点抑制剂的治疗成本和可及性是患者家庭非常关心的问题。虽然这些药物的价格不菲,但通过可靠的渠道获取至关重要。如需了解其他抗癌靶向药或免疫药物的代购信息,可以咨询MedFind全球药房,我们致力于为患者链接全球优质医疗资源。
未来,基于这项研究的发现,优化疫苗+ICI的联合策略,探索开发TCR-T细胞疗法,将有望进一步提高FLC患者的生存率和生活质量。我们会持续关注FLC-Vac疫苗的后续研究进展,并及时更新相关资讯。想了解更多关于肝癌及其他癌症的前沿治疗动态,欢迎访问MedFind抗癌资讯板块。