BRAF突变出现在髓系肿瘤里,到底意味着什么?是“有靶可打”的好消息,还是提示病情更复杂的高风险信号?对急性髓系白血病、骨髓增生异常综合征、慢性粒单核细胞白血病等患者来说,真正关键的不是只看到一个基因名字,而是弄清楚:它常见吗、和哪些共突变一起出现、会不会影响生存、靶向药有没有用、何时该考虑造血干细胞移植。
现有证据提示,BRAF突变在髓系肿瘤中总体罕见,通常低于1%,但在部分CMML和治疗相关AML中相对更常见。更重要的是,它往往不是单独出现,而是嵌在一个已经相当复杂的基因组背景中。这决定了临床判断不能只盯着BRAF本身,而要把疾病类型、共突变、细胞遗传学、既往治疗史和患者体能状态放在一起看。

BRAF突变髓系肿瘤的核心关注点包括分布、共突变、预后和治疗策略。
BRAF突变为何值得重视
BRAF是RAS-MAPK-ERK信号通路中的关键激酶。这个通路直接参与细胞增殖、分化和存活。正常情况下,信号传导受到严格调控;一旦BRAF发生致癌性改变,通路可能持续被激活,推动异常克隆扩增。
但髓系肿瘤和黑色素瘤、甲状腺癌并不一样。后者中,BRAF常常是核心驱动事件;而在髓系肿瘤里,BRAF更像是复杂克隆演化过程中的一环。也就是说,同样叫“BRAF突变”,放在不同疾病中,临床意义完全可能不同。
BRAF突变分哪三类
从功能上看,BRAF突变通常分为三类,这一点直接关系到后续治疗思路:
- 第1类:典型如V600E,能够以单体形式持续激活通路,对直接BRAF抑制理论上更敏感。
- 第2类:依赖二聚体激活,同样可在不依赖RAS的情况下持续传导信号。
- 第3类:自身激酶活性减弱,但会增强对上游RAS信号的依赖,因此更复杂,也未必适合简单套用BRAF抑制策略。
这就是为什么看到一张NGS报告上写着“BRAF mutation”,第一步不是急着找药,而是先问:到底是哪一种突变。
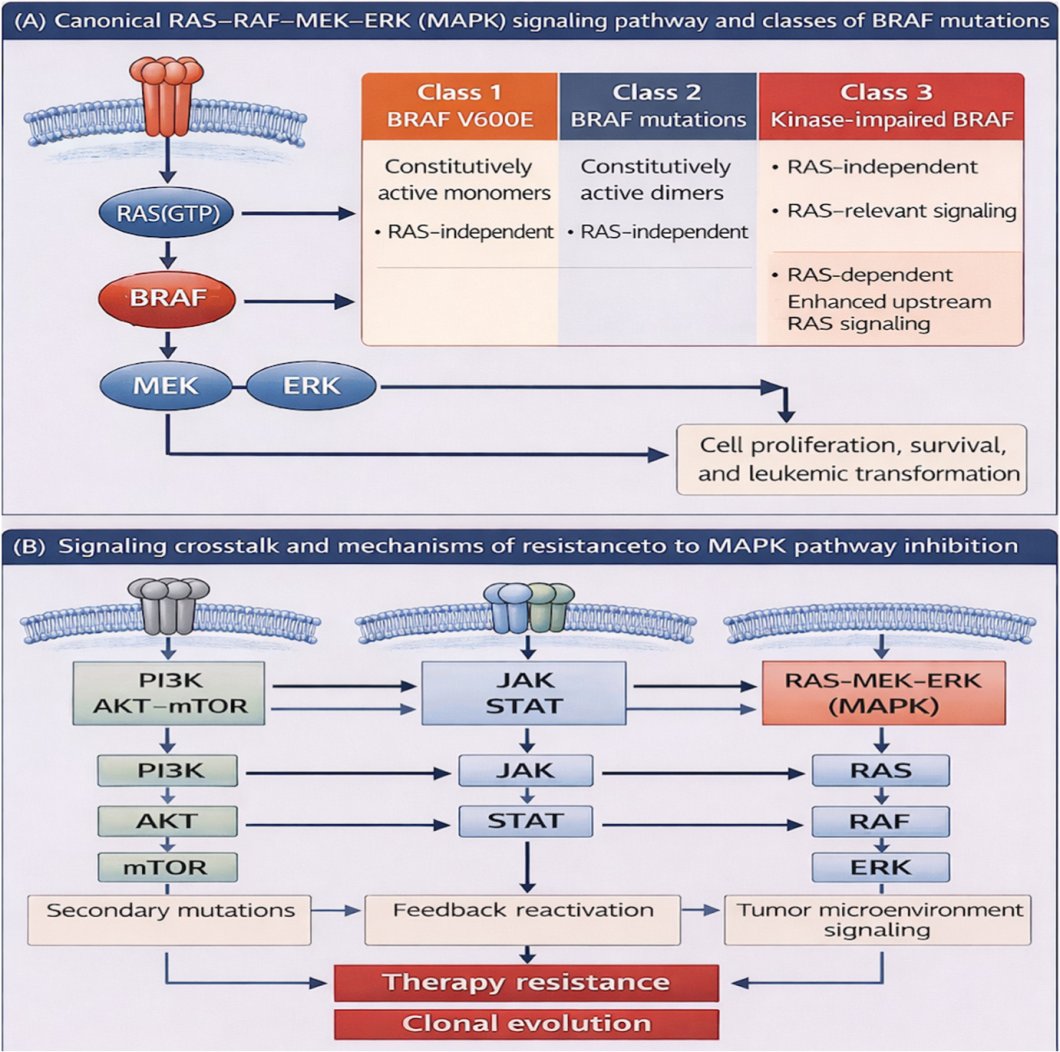
BRAF位于MAPK通路核心位置,不同类别突变的生物学行为并不相同。
髓系肿瘤里常见吗
不常见,这是临床判断的第一个现实。综合已发表研究,BRAF突变在髓系肿瘤总体发生率通常低于1%。但不同病种并不均匀:
| 疾病类型 | BRAF突变大致频率 | 临床提示 |
|---|---|---|
| 急性髓系白血病 AML | 约0.5%–1% | 少见,但一旦出现常伴复杂分子背景 |
| 骨髓增生异常综合征 MDS | 约0.5%–1% | 多与其他不良风险事件并存 |
| 慢性粒单核细胞白血病 CMML | 部分队列可高达7.1% | 相对富集,检测价值更高 |
| 骨髓增殖性肿瘤 MPN | 极低 | 证据有限,未形成稳定靶向策略 |
这组数据背后的临床意义很明确:并不是每个髓系肿瘤患者都需要围绕BRAF做决策,但在CMML、治疗相关AML、单核细胞分化明显的髓系肿瘤中,BRAF检测更值得重视。
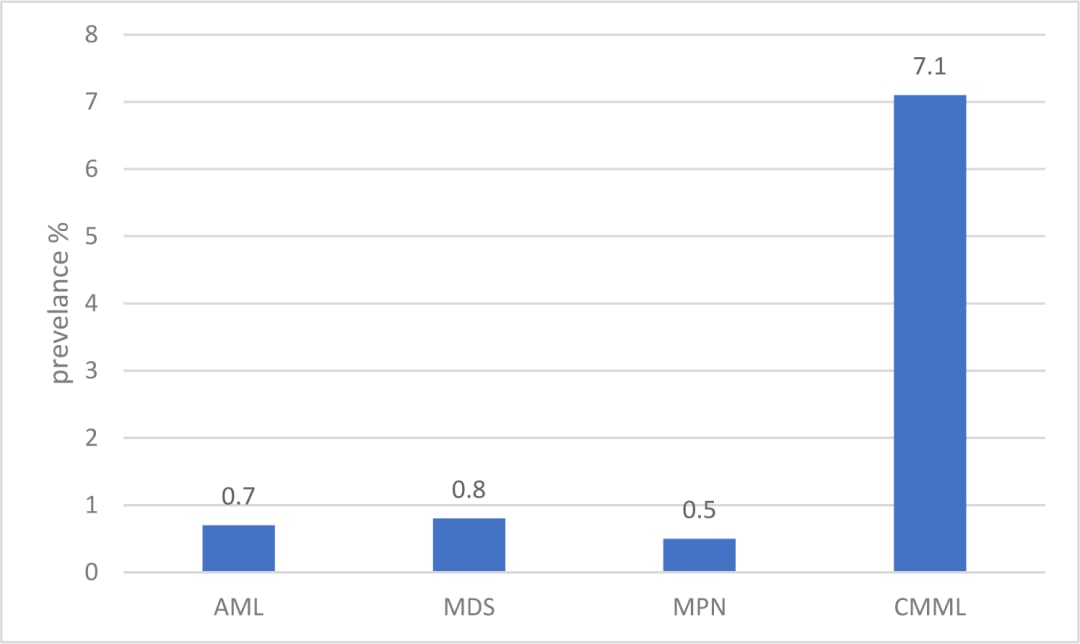
现有数据提示,BRAF突变在CMML中的相对富集更值得警惕。
哪些突变类型最常见
髓系肿瘤中的BRAF突变并不只限于V600E。已报道的变异包括V600E、G469A/V、D594E/G、L597Q/R、N581S/I/K、K601E等,且变异等位基因频率跨度很大,从1%到80%以上都有。
这说明两件事:
- 髓系肿瘤中的BRAF谱系比很多患者想象得更杂,不是“只要查到BRAF就能用某个靶向药”。
- 同样是BRAF突变,可能代表不同的克隆地位:有的是主克隆,有的是亚克隆;有的是早期事件,有的是复发阶段才出现。
髓系肿瘤中的BRAF改变高度异质,不能简单等同于单一靶点疾病。
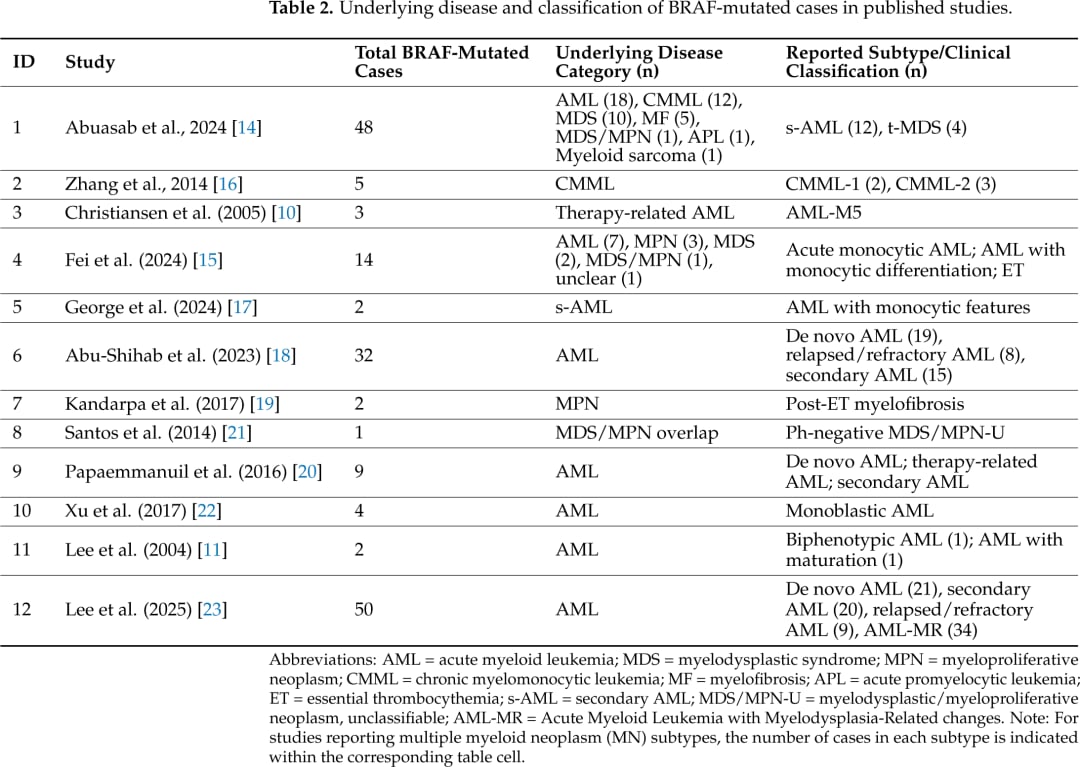
不同病种和不同检测平台下,BRAF亚型构成可能存在明显差异。

多数报道突变集中在激酶结构域,尤其是具有功能影响的热点区域。
为什么常伴多重共突变
髓系肿瘤里,BRAF很少“单打独斗”。最常反复出现的共突变伙伴包括:
- 表观遗传调控基因:ASXL1、TET2、DNMT3A
- 剪接因子基因:SRSF2
- RAS通路基因:KRAS、NRAS
- 其他高风险基因:TP53、RUNX1、FLT3-ITD、NPM1、IDH1、EZH2、JAK2
这组共突变格局的含义非常关键:BRAF在髓系肿瘤中往往不是起始驱动,而更可能参与疾病进展、克隆演化或耐药选择。因此,患者不要把BRAF突变简单理解为“找到唯一病根”。现实往往是:已经存在多条异常通路共同推动疾病发展。
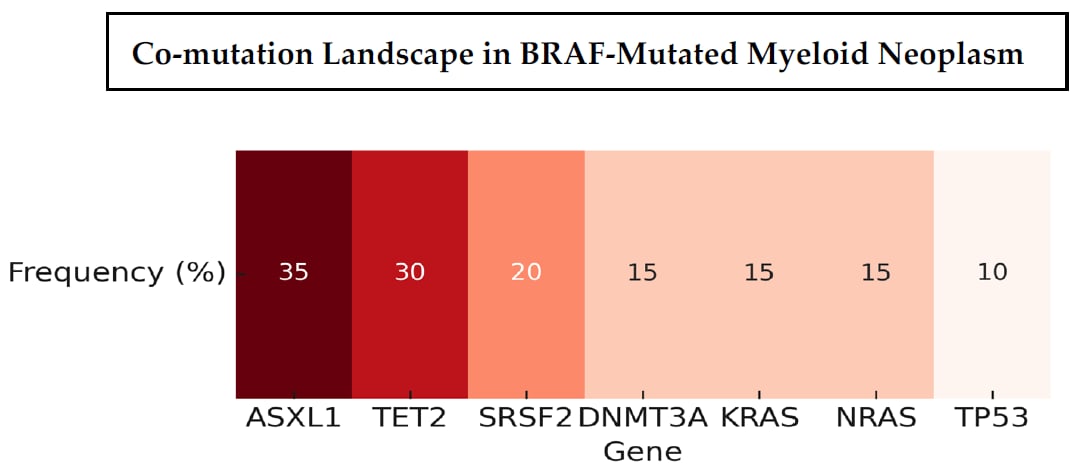
BRAF常与ASXL1、TET2、DNMT3A、SRSF2及RAS通路异常共同出现。
BRAF改变常置于复杂细胞遗传学和多打击分子背景中解读。
会提示更差预后吗
从整体趋势看,答案偏向“是”,但必须谨慎。因为很多患者同时带有TP53、ASXL1、RAS通路异常、复杂核型、单体7、KMT2A重排等本身就提示高风险的因素。也就是说,差预后未必能全部归因于BRAF本身。
即便如此,现有资料仍给出几个临床上非常有用的判断:
| 场景 | 总体结局特点 | 临床解读 |
|---|---|---|
| AML合并BRAF突变 | 中位总生存通常约126天至7个月 | 整体预后差,尤其是继发性或治疗相关AML |
| MDS或CMML合并BRAF突变 | 中位总生存约16–22个月 | 较AML稍好,但仍需结合共突变和细胞遗传学判断 |
| BRAF突变被清除者 | 有研究报告OS 34.8个月 vs 10.4个月 | 提示分子清除可能是重要生物标志物 |
最值得注意的是:BRAF突变清除与更长生存相关。这并不等于“只要把BRAF打掉就能逆转疾病”,但至少说明分子层面的深度缓解可能有临床价值。
哪些患者更该做BRAF检测
不是所有髓系肿瘤患者都必须单独加测BRAF,但以下情况更值得重点关注:
- 诊断为CMML,尤其伴单核细胞比例明显升高者
- 治疗相关AML或继发性AML
- 存在明显单核细胞分化的髓系肿瘤
- 复发难治病例,常规驱动基因不能完全解释病情进展
- 准备讨论临床试验、靶向治疗或移植策略时,需要更完整的分子分层
临床实践中,最理想的方式通常不是“只查BRAF热点”,而是进行覆盖较广的NGS髓系基因panel。原因很简单:真正影响决策的,往往是整个共突变生态,而不是单个基因。
PCR和NGS结果差在哪
早期研究大量使用PCR热点检测,主要盯住V600E。这种方法速度快、成本相对低,但有明显局限:
- 容易漏掉非V600E变异
- 对低变异等位基因频率异常的检出能力有限
- 无法同时全面评估共突变谱
而NGS的优势在于:
- 能发现更多非热点突变
- 能评估克隆结构和变异丰度
- 能同步识别ASXL1、TET2、TP53、KRAS、NRAS等关键伴随异常
因此,如果患者病情复杂、处于复发难治阶段,或者需要决定是否尝试靶向治疗,NGS报告的参考价值通常明显高于单一PCR热点检测。
靶向治疗到底有没有用
这是患者最关心的问题。结论必须说得直接:有反应的报道存在,但总体证据仍有限,且反应往往短暂。
已报道在复发难治髓系肿瘤中尝试过MAPK通路抑制策略,包括dabrafenib、vemurafenib以及曲美替尼(迈吉宁, Trametinib)所在的MEK抑制方向。需要特别提醒的是,根据术语词典要求,曲美替尼无可用链接,因此不应附加跳转链接。临床观察显示,这类用药有时能带来血液学改善或形态学缓解,但持久的分子学缓解少见。
原因主要有三点:
- BRAF并非总是主导克隆,打中它不一定能压住全部疾病。
- 共突变复杂,尤其是RAS通路并行激活时,单一路径抑制容易“绕开”。
- 复发过程中克隆会变化,BRAF可能持续存在,也可能被其他驱动亚克隆取代。
所以,患者如果看到“某某BRAF药在别的癌种很有效”,不要直接类推到髓系肿瘤。这里的治疗逻辑更接近“个体化尝试”,而不是“标准成熟方案”。
不同治疗策略如何定位
| 治疗方式 | 常见应用场景 | 现有证据特点 |
|---|---|---|
| 强化诱导化疗 | AML适合强化治疗患者 | 仍是基础方案,但合并BRAF突变者整体结局差 |
| 去甲基化药物 HMA | MDS、CMML及不适合强化治疗患者 | 可带来一定临床改善,但分子清除少见 |
| 羟基脲 | 部分CMML、MPN控制血象 | 偏向症状和细胞计数控制 |
| BRAF或MEK抑制策略 | 复发难治、分子分型明确、个体化尝试或临床研究 | 可见短暂反应,但持久获益证据不足 |
| 造血干细胞移植 HSCT | 符合移植条件的高风险患者 | 可能提升深度缓解后的长期控制机会 |
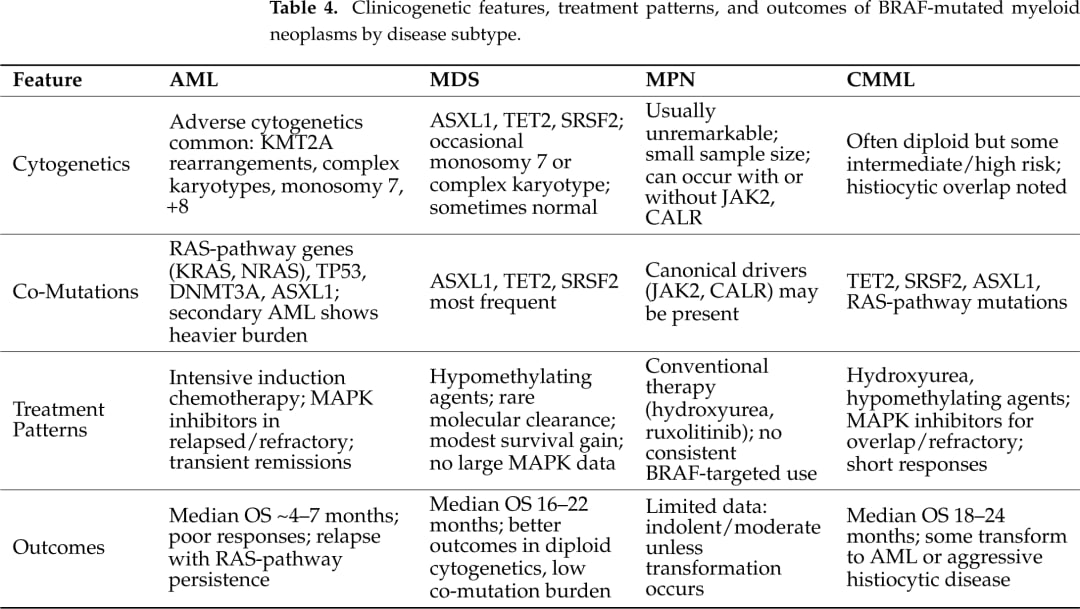
不同病种和治疗路径下,BRAF突变患者结局差异显著。
移植价值到底有多大
如果患者年龄、体能状态、并发症、供者条件允许,且疾病属于高风险或复发难治,造血干细胞移植仍是最值得认真评估的长期控制手段之一。
现有观察提示,当患者实现BRAF突变清除时,后续HSCT可能进一步放大生存获益。换句话说,移植前若能尽量把疾病压到更深缓解,尤其达到分子层面的改善,理论上更有利于长期结局。
但要强调两点:
- 这个结论目前主要来自回顾性研究和少量病例,证据等级还不高。
- 移植不是“基因阳性就必须做”,而是要综合年龄、感染风险、器官功能、疾病状态、供者来源和患者意愿。
复发后该重点看什么
复发难治阶段最怕两种误区:一是只盯住原始诊断,不重做分子评估;二是拿旧报告直接决定新一轮治疗。对于BRAF突变相关病例,复发后尤其应重视以下几点:
- 是否出现新的RAS通路异常,如KRAS、NRAS亚克隆扩增
- BRAF是否仍然存在,还是已经被其他驱动事件替代
- VAF是否升高,帮助判断其在克隆中的地位
- 细胞遗传学是否进展,如复杂核型、单体7等是否新发或加重
- 是否还有移植窗口,包括桥接治疗可行性
很多患者在复发时最需要的,不是一条笼统建议,而是一份能把病理、流式、骨髓形态、细胞遗传学和NGS连起来看的综合解读。
患者最关心的现实问题
1. 有BRAF突变就一定能用靶向药吗
不一定。关键取决于突变类型、疾病种类、是否复发难治、是否存在其他强势驱动克隆,以及医生团队对获益和风险的综合评估。
2. 非V600E还有机会靶向吗
机会存在,但不确定性更高。非V600E中不少属于第2类或第3类突变,生物学行为和药物敏感性复杂,目前远未形成统一标准。
3. 只查到BRAF、别的都正常,是不是好事
未必。要先确认检测范围是否足够广。早期小panel或热点PCR可能漏掉很多共突变。报告“干净”有时只是检测深度不够。
4. CMML查出BRAF突变说明什么
提示MAPK通路可能参与疾病生物学,临床上更值得关注共突变、病情进展风险以及后续是否需要更积极的治疗规划。
5. 预后差是不是就没机会了
不是。髓系肿瘤最怕的是信息不全和决策滞后。重新分层、规范桥接治疗、尽早评估移植、必要时寻找临床研究机会,都可能改变路径。
居家管理和治疗期要注意什么
无论接受的是化疗、去甲基化药物,还是个体化靶向尝试,髓系肿瘤患者的居家管理都直接影响治疗连续性。
感染预警别拖
- 体温≥38℃应尽快联系医生或就医。
- 出现寒战、咳嗽、气促、尿痛、腹泻、口腔溃疡加重时不要自行观察过久。
- 中性粒细胞低下阶段尽量减少人群密集暴露。
出血风险要盯紧
- 血小板低时避免磕碰、拔牙、硬毛牙刷和自行服用影响凝血的药。
- 若出现鼻出血不止、牙龈渗血增多、黑便、皮下大片瘀斑,应及时就医。
营养管理别走极端
- 优先保证足量蛋白和热量摄入,避免盲目忌口。
- 免疫低下时尽量选择熟食,减少生食和不洁饮食风险。
- 治疗期间恶心、食欲差时,可采用少量多餐。
心理压力要被正视
BRAF突变本身是罕见亚群,很多患者一看到“罕见”“预后差”就容易陷入绝望。实际上,罕见不等于没有路径。真正有帮助的做法是:拿到完整分子报告、找有经验团队做二次解读、尽早讨论移植和后线方案,而不是被单一关键词吓住。
药物可及性与就医决策怎么选
对于髓系肿瘤中的BRAF相关治疗,一个现实难点是:药有时存在,但未必对应本病种标准适应症;证据有时存在,但未必足够支持常规使用。患者最常遇到的不是“完全无药”,而是“不知道该不该用、何时用、怎么获得更合适的信息支持”。
这也是为什么复发难治患者在面对BRAF、MEK抑制剂时,往往需要同时解决三件事:
- 确认突变是否真有治疗价值,而不是旁观者事件。
- 判断是否还有更优先的标准方案,如化疗、HMA、移植桥接。
- 在需要时了解药物在不同地区的可及性、使用依据和潜在风险。
对很多家庭来说,难的从来不是“搜到一个药名”,而是如何把分子结果、指南证据、临床经验和药物获取路径真正连起来。MedFind长期聚焦的正是这类高门槛信息差:帮助患者更高效理解全球前沿药物与治疗方案,在合规前提下了解跨境药物可及性,并通过辅助问诊把复杂报告翻译成可执行的下一步选择。
下一步最值得做什么
如果骨髓或外周血NGS提示BRAF突变,最有价值的行动顺序通常是:
- 确认具体突变位点和类别,不要只记住“BRAF阳性”。
- 系统查看共突变、VAF、细胞遗传学和疾病亚型。
- 判断当前是初治、难治还是复发,目标是缓解、桥接还是长期控制。
- 评估是否需要造血干细胞移植以及最佳时机。
- 如考虑靶向或联合策略,尽量在有经验团队指导下进行,必要时了解更广泛的药物信息和获取渠道。
对罕见分子亚型来说,信息速度往往就是治疗窗口。MedFind可以协助患者梳理基因报告、匹配前沿药物与诊疗线索,并在需要时提供抗癌药品跨境直邮与辅助问诊支持,帮助家庭把“看不懂的分子结果”尽快变成“下一步怎么做”的清晰方案。
【参考文献】
Mohamed, S.F.; Mohamed, A.; Mudarres, M.F.; Abdalla, A.E.A.; Al-Mashdali, A.F.; Abdulgayoom, M.; Mesilhy, R.; Abuasab, T.; Cherif, H.; Borthakur, G. BRAF Mutations in Myeloid Neoplasms: Prevalence, Co-Mutation Landscape, and Clinical Outcomes—A Comprehensive Review. Biomedicines 2026, 14, 672. https://doi.org/10.3390/biomedicines14030672