AML治疗的希望与隐忧:移植后的复发挑战
对于罹患急性髓系白血病(AML)——一种侵袭性极强的血液与骨髓癌症——的患者而言,“异基因干细胞移植(allo-SCT)”这几个字承载着巨大的希望。这项疗法通过捐赠者的健康造血干细胞替换患者病变的骨髓,是目前最具治愈潜力的手段之一,它为患者带来了重获新生的可能。然而,在这条充满希望的道路上,不确定性如影随形。在移植后的数月乃至数年里,笼罩在患者及其家庭心头的最大恐惧,莫过于癌症的复发。
处理异基因干细胞移植后的复发性疾病是一项极其严峻的挑战。它意味着,即便经历了高强度的化疗、放疗以及全新免疫系统的植入,仍有部分白血病细胞顽强地存活了下来。这些被称为“微小残留病(MRD)”的癌细胞如同潜伏的敌人,可能在沉寂一段时间后卷土重来,并且往往对治疗产生更强的耐药性。因此,几十年来,移植后护理的核心难题始终是如何及早发现MRD,以便抢占治疗先机。
长期以来,骨髓穿刺活检被视为检测MRD的“金标准”。但这种侵入性操作存在显著缺陷:它不仅过程痛苦,伴有并发症风险,对于本就因治疗而虚弱的患者来说更是一种负担。更重要的是,由于白血病细胞可能在骨髓内呈斑片状、局部性分布,穿刺针很可能“错过”病灶,从而导致假阴性结果,给患者和医生带来虚假的安全感。因此,临床上迫切需要一种创伤更小、灵敏度更高、能提供全身系统性疾病信息的检测方法。
揭秘液体活检:血液中的“肿瘤侦探”
现在,一项革命性的技术——液体活检,为解决这一难题带来了曙光。哈肯萨克大学医学中心的研究团队发现,通过分析血液样本中的循环肿瘤DNA(cfDNA),可以构建一个极其精准的复发早期预警系统,这可能彻底改变AML患者在干细胞移植后的治疗模式。这项发表于《移植与细胞治疗》杂志的研究成果,为我们提供了一个强大的新工具。
那么,液体活检背后的科学原理是什么?我们体内所有细胞(包括癌细胞)在凋亡时,都会将自身的DNA碎片释放到血液中,这些碎片就是循环游离DNA(cfDNA)。当这些碎片来源于肿瘤细胞时,它们便携带了驱动癌症发展的特定基因突变。借助高灵敏度的二代测序(NGS)技术,我们能够在微量的血液样本中检测到这些肿瘤特有的突变信号,即便其含量极低。
这种方法的优势是显而易见的:
- 微创便捷: 只需抽取少量静脉血,对患者负担极小,可进行频繁的连续监测。
- 动态监控: 能够动态地、连续地追踪疾病状态,形成一幅“动态影像”,而非骨髓穿刺那样的“静态快照”。
- 全局视野: 可捕获来自全身各处癌细胞释放的DNA,克服了骨髓穿刺的取样局限性。
一项关键研究:液体活检如何预测AML复发风险?
基于前期研究的积极信号,这项更大规模的新研究旨在回答一个核心问题:在移植后的关键时间点,血液中cfDNA的存在是否能可靠地预测患者的长期结局?
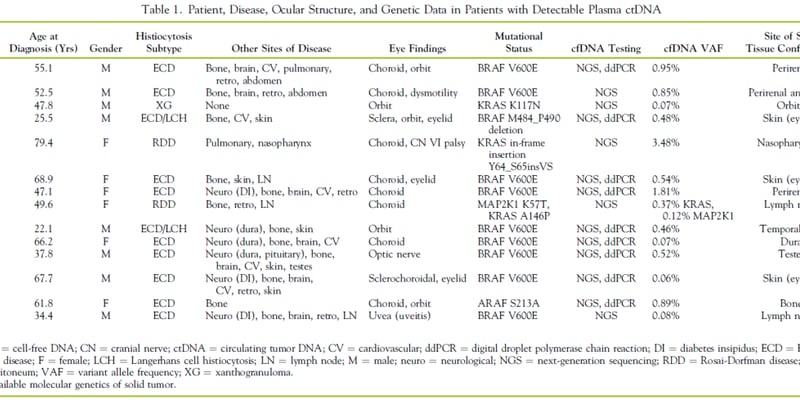
研究人员对2018年1月至2022年12月期间,在同一家机构接受首次异基因干细胞移植的90名AML患者进行了回顾性分析。他们将检测窗口聚焦在移植后的“第150天(正负50天)”,即大约移植后3到7个月。这个时间点至关重要:此时,新的供体免疫系统已基本建立,并开始发挥其清除残留白血病细胞的“移植物抗白血病(GvL)”效应;同时,如果此时检测到残留病灶,我们仍有足够的时间窗口在临床复发前进行干预。
研究团队使用一个能筛查超过300个血液肿瘤相关基因的综合基因测序 पैनल,对每位患者的外周血样本进行了分析。检测到任何已知的肿瘤相关突变即定义为“阳性”,反之则为“阴性”。不仅如此,研究人员还根据2022年欧洲白血病网(ELN)的指南,将检测到的突变分为“有利”、“中等”和“不良”三个风险等级,以探究不同类型的突变对预后的影响是否存在差异。
数据说话:cfDNA阳性与阴性的巨大预后差异
分析结果清晰而有力,以无可辩驳的数据证实了研究团队的假设。
在第150天时间点,cfDNA检测呈阳性的患者,其预后明显差于检测呈阴性的患者。具体而言,cfDNA阴性患者的总生存期(OS)和无复发生存期(RFS)分别是阳性患者的5.4倍和5.2倍。
当根据突变风险等级进行分层分析时,这种预后差异变得更加显著。持续存在不良风险突变(如 TP53、ASXL1 或 RUNX1 基因突变)是一个尤其不祥的信号。与cfDNA阴性的患者相比,携带这些突变的患者死亡风险增加了11.2倍,复发风险增加了11.6倍。即使是中等风险突变的存在,也预示着死亡风险和复发风险分别增加5.5倍和6.6倍。
从生存曲线来看,这组数据描绘了一幅严峻的图景:在移植后三年,约85%的cfDNA阴性患者仍然存活;相比之下,cfDNA阳性患者的存活率仅为45%。对于那些持续存在不良风险突变的患者群体,前景更为黯淡,他们在检测一年后的无复发生存概率骤降至仅25%。
这项研究同样强调了清除这些突变的重要性。那些移植前携带不良风险突变、但在第150天时转为cfDNA阴性的患者,其预后远优于突变持续存在的患者。这表明,通过液体活检可以有效追踪移植治疗是否达到了清除白血病克隆的最终目标。
从“预测”到“预防”:液体活检的临床革命
这些发现的意义远超学术范畴,它们直接关系到我们应如何更好地管理AML患者。cfDNA的检出不仅仅是一个预后标志物,更是一个行动的号角。在移植后5个月将一名患者识别为cfDNA阳性,意味着当前的治疗策略可能不足,患者正走向复发。如果您对自己的治疗方案或最新的研究进展有任何疑问,可以咨询MedFind的AI问诊服务,获取专业的解答和支持。
这个早期预警为我们提供了宝贵的抢先干预机会。潜在的干预措施包括:谨慎地减少免疫抑制剂用量以增强GvL效应、输注供者淋巴细胞(DLI)以加强新免疫系统的抗癌能力,或启动靶向分子疗法及其他新型药物。对于寻找这些前沿治疗方案的患者,MedFind的全球找药服务可以提供帮助,确保患者能及时获得所需的救命药。在疾病负荷仍处于微观水平时采取行动,成功的几率远大于等到临床完全复发之后。
当然,情况是复杂的。研究人员也注意到,许多成功清除突变的患者也经历了一定程度的移植物抗宿主病(GvHD),这暗示了GvL效应这把“双刃剑”的强大威力,但其间的确切关系仍需进一步研究。
未来之路:将液体活检融入AML标准治疗
尽管这项研究意义重大,但作为一项单中心的回顾性分析,它也存在局限性。因此,下一步的研究方向非常明确:需要开展更大规模、多中心的前瞻性临床试验来验证这些发现,并建立标准化的cfDNA监测方案。
最终的愿景是将连续的cfDNA检测整合为所有AML移植后患者的标准护理流程。想象一下未来:患者的随访仅需一次常规的血液采集。几天之内,医生就能收到一份极其灵敏的MRD状态报告。如果检测结果为阴性,将给患者带来极大的安心;如果转为阳性,则立即触发预先规划好的治疗方案,旨在将残余病灶扼杀在摇篮之中。
这就是个性化、前瞻性医疗的承诺。它代表着从“被动应对复发”到“主动预防复发”的范式转变。对于成千上万将希望寄托于干细胞移植的AML患者而言,这项技术不仅是一项科学进步,更是一条通往更高确定性、更优结局以及最终治愈目标的康庄大道。获取更多关于AML及其他癌症的最新资讯,请访问MedFind抗癌资讯中心。