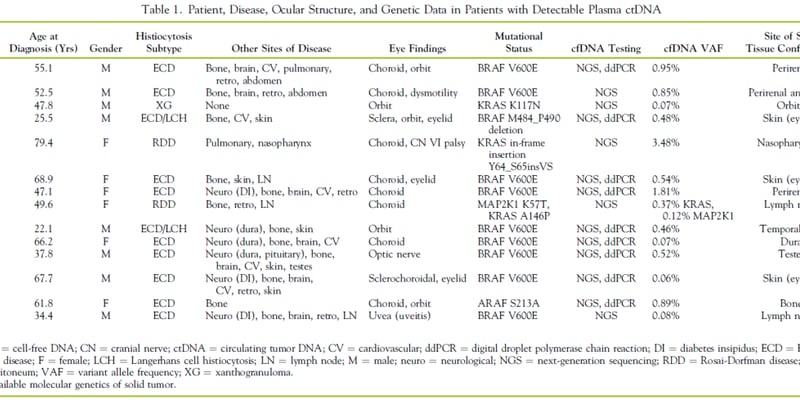
为何免疫疗法在结直肠癌中效果不一?
许多结直肠癌(CRC)患者和家属都有一个共同的疑问:为什么PD-1等免疫检查点阻断(ICB)疗法对某些患者效果显著,而对另一些患者却收效甚微?答案隐藏在肿瘤内部一个复杂的生态系统——肿瘤微环境(TME)中。近期,《Nature Reviews Cancer》上的一篇权威综述深入剖析了这一问题,为我们揭示了结直肠癌治疗的新方向。
结直肠癌是全球第三大常见癌症,其治疗挑战巨大。科学家们发现,肿瘤的生长不仅取决于癌细胞本身,更受到其周围免疫细胞、血管等微环境的深刻影响。

揭秘“免疫热”与“免疫冷”:同癌不同命的关键
结直肠癌根据其免疫微环境的特征,可以被通俗地分为“免疫热”和“免疫冷”两种类型,这直接决定了免疫治疗的成败。
- “免疫热”肿瘤 (dMMR/MSI-H型): 这类肿瘤内部浸润了大量能够识别并攻击癌细胞的免疫细胞(如T细胞)。它们就像一个“战火纷飞”的战场,免疫系统已经被激活。因此,使用PD-1/PD-L1抑制剂等免疫疗法,相当于为免疫细胞“松绑”,能迅速释放其强大的抗癌潜力,取得显著疗效。
- “免疫冷”肿瘤 (pMMR/MSS型): 这是绝大多数结直肠癌患者的类型。其肿瘤内部缺乏免疫细胞浸润,或者存在的免疫细胞处于被抑制的状态,形成一个“免疫荒漠”。在这种情况下,即使使用免疫检查点抑制剂,也因为缺少可被激活的免疫细胞而无法产生效果。

图1: 结直肠癌发病机制的路径、转录组亚型及临床分期

图2: 在结直肠癌早期发病过程中,炎症驱动的肿瘤发生、免疫抑制与免疫逃逸机制

图3: 浸润性结直肠癌中的免疫抑制机制

图4: 在结直肠癌肝转移中,免疫介导的肿瘤促进、免疫抑制与抗肿瘤免疫机制
现有疗法如何“改造”肿瘤微环境?
将“免疫冷”肿瘤转化为“免疫热”肿瘤,是提高治疗效果的关键。现有的多种治疗手段都能在一定程度上重塑肿瘤微环境:
- 化疗: 不仅能直接杀伤癌细胞,还能诱导“免疫原性细胞死亡”(ICD),相当于在肿瘤内部拉响警报,释放肿瘤抗原,从而激活免疫系统。
- 放疗: 能增强肿瘤细胞的“被识别度”,让T细胞更容易发现它们,但同时也可能带来一些免疫抑制的副作用。
- 靶向治疗: 例如抗VEGF药物,能够改善肿瘤区域的血管结构,为免疫细胞的进入开辟道路,但需注意其对免疫细胞功能的潜在影响。
- 免疫治疗: 直接解除免疫系统的“刹车”,恢复T细胞活性,但在“冷”肿瘤中需联合其他疗法以增强反应。
了解这些治疗方案的细节和相关药物信息,对于制定个体化治疗策略至关重要。如果您对具体药物的价格、购买渠道有疑问,可以访问MedFind的药品代购服务获取专业帮助。

图5: 治疗诱导的结直肠癌免疫微环境调节机制
未来展望:点燃“冷”肿瘤的希望
科学家们正积极探索将“冷”肿瘤“加热”的新策略,为更多患者带来希望:
- 新型免疫激动剂: 如STING激动剂、TLR激动剂和肿瘤疫苗等,旨在直接激活免疫系统,吸引免疫细胞进入肿瘤。
- 靶向抑制通路: 开发针对TGF-β、IDO等免疫抑制通路的新药,以打破肿瘤的免疫抑制状态。
- 精准评估工具: 利用免疫评分(Immunoscore)、T细胞炎症基因表达谱(TIS)等工具,更准确地评估患者的免疫状态,指导个体化治疗。
总而言之,深入理解结直肠癌的免疫微环境是提升治疗效果的关键。未来,通过联合治疗将“冷”肿瘤转化为“热”肿瘤,有望为更多pMMR/MSS亚型的结直肠癌患者带来新的生机。面对复杂的病情和治疗选择,获取专业解读和支持尤为重要。您可以通过MedFind AI问诊获得个性化分析,或在MedFind抗癌资讯版块了解更多前沿信息。