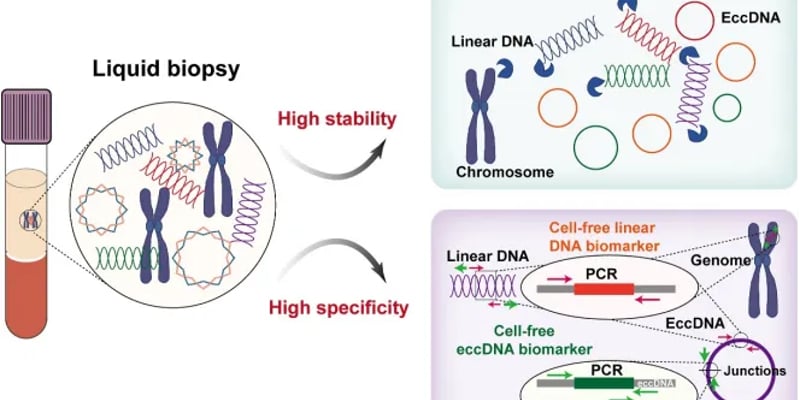
在与肺癌抗争的漫漫征途中,表皮生长因子受体酪氨酸激酶抑制剂(EGFR-TKI)为EGFR突变阳性的晚期非小细胞肺癌(NSCLC)患者带来了革命性的治疗希望。然而,在精准打击癌细胞的同时,一种潜在的“拦路虎”——间质性肺炎(ILD)——有时会悄然出现,让患者和家属陷入两难:靶向治疗还能否继续?面对这一棘手难题,临床上尚缺乏统一的诊治策略。本期,MedFind将深度解析一例EGFR突变肺癌患者在接受靶向治疗后突发间质性肺炎的完整诊疗过程。这名患者在伏美替尼(Furmonertinib)治疗取得显著疗效后,不幸遭遇ILD,但通过及时干预和谨慎的“再挑战”策略,成功换用阿美替尼(Aumolertinib)并持续获益。这个真实案例不仅为EGFR-TKI相关性ILD后的治疗决策提供了宝贵的临床参考,也为无数正与疾病抗争的患者和家庭点亮了希望之光。
EGFR靶向药:肺癌治疗的革命性突破与潜在挑战
EGFR突变非小细胞肺癌:精准治疗的基石
非小细胞肺癌(NSCLC)是肺癌中最常见的类型,约占所有肺癌的85%。在过去的几十年里,NSCLC的治疗取得了显著进展,其中一项里程碑式的突破便是靶向治疗的兴起。特别是针对表皮生长因子受体(EGFR)基因突变的患者,靶向药物改变了治疗格局。
EGFR是一种重要的跨膜蛋白,在正常细胞生长和分裂中发挥关键作用。但在某些肺癌细胞中,EGFR基因会发生突变,导致其异常活跃,持续向癌细胞发出“生长”信号,从而促进肿瘤的无限增殖和转移。对于携带这类EGFR敏感突变(如常见的19号外显子缺失或21号外显子L858R点突变)的晚期NSCLC患者,靶向药物——EGFR-TKIs(EGFR酪氨酸激酶抑制剂)——能够精准锁定并抑制这些异常信号,从而有效控制肿瘤生长,显著提高患者的生存期和生活质量。目前,包括第一代、第二代和第三代EGFR-TKIs在内的多种靶向药物,已成为EGFR突变阳性晚期NSCLC患者的一线标准治疗。
“拦路虎”来袭:EGFR-TKI相关性间质性肺炎的隐忧
尽管EGFR-TKIs为肺癌患者带来了巨大希望,但任何药物都可能伴随不良反应。EGFR-TKIs常见的副作用包括皮疹、腹泻、甲沟炎、口腔黏膜炎和肝功能异常等。其中,最令医患警惕且可能危及生命的一种严重不良反应,就是间质性肺炎(Interstitial Lung Disease, ILD)。
间质性肺炎是一种肺部炎症性疾病,主要影响肺泡和肺泡间质,可能导致肺功能受损,出现呼吸困难、咳嗽、低氧血症等症状。EGFR-TKI相关性ILD的发生率在不同研究中有所差异,大约在0%至5.3%之间,总体发生率虽然相对较低,但一旦发生,其严重性不容小觑。轻者可能出现咳嗽、气短等不适,重者可迅速进展为急性呼吸衰竭,甚至危及生命。这使得ILD成为影响EGFR-TKIs治疗依从性和持续性的“拦路虎”。
目前,我国临床上对于EGFR-TKIs导致的间质性肺炎,在诊断、治疗和预防方面尚缺乏统一、明确的策略和指导。因此,如何有效管理这类特殊不良反应,让患者在安全的前提下,尽可能地延长靶向治疗的获益时间,成为一个亟待解决的临床难题。
挑战与突破:一例EGFR突变肺癌患者的“再挑战”之路
面对EGFR-TKI相关性ILD的困境,临床上往往需要医生在严谨评估风险与获益后,做出艰难的决策。以下案例将为我们展示,在精准管理下,患者如何在遭遇ILD后,通过“再挑战”策略,重获治疗希望。
初战告捷:伏美替尼显神威,肿瘤显著缩小
患者是一位61岁的男性,因“体检发现肺占位2月”于2025年5月29日首次入院。经过左侧锁骨上淋巴结活检和免疫组化,确诊为左侧肺恶性肿瘤(腺癌),临床分期为cT4N3M1c IVB期,属于晚期。基因检测结果显示,患者携带了具有明确临床意义的EGFR p.E746_A750del(19号外显子缺失突变),这正是EGFR-TKIs治疗的理想靶点。
基于基因检测结果,患者于2025年6月开始口服第三代EGFR-TKI——伏美替尼(Furmonertinib)80mg,每日一次。治疗仅仅两个月后,2025年8月11日复查CT显示,患者左肺上叶及肺门区的软组织肿块明显范围局限,双锁骨区、纵隔、肺门、横隔区、腹腔、腹膜后等多发肿大淋巴结均较前缩小,这些都提示肿瘤病灶得到了显著控制。在此期间,患者未出现皮疹、腹泻、肝肾损害等常见不良反应,治疗效果令人满意,为患者带来了巨大的信心。

风云突变:间质性肺炎突袭,治疗急刹车
正当患者和家属沉浸在治疗成功的喜悦中时,挑战不期而至。在伏美替尼治疗有效期间,患者因出现呼吸系统症状就诊。复查CT提示,双肺出现了多发、新发的磨玻璃斑片,高度怀疑是间质性肺炎。结合临床症状、影像学特征,以及排除感染等其他可能原因(气管镜检查及肺泡灌洗液NGS均未见细菌、真菌、病毒等感染),患者被诊断为EGFR-TKI相关性间质性肺炎。
面对这一突如其来的严重不良反应,医生立即调整了治疗方案。给予患者大剂量甲泼尼龙(Methylprednisolone)80mg静脉滴注,每日一次,持续两天后,患者的呼吸系统症状明显改善。激素治疗是控制间质性肺炎急性炎症反应的有效手段。

绝处逢生:换用阿美替尼,成功“再挑战”
在间质性肺炎症状得到控制后,治疗方向的选择成为关键。患者家属在充分了解化疗和其他治疗方案的利弊后,拒绝了化疗建议,强烈表达了继续靶向治疗的意愿。面对患者对靶向治疗的信任和需求,医生团队与家属进行了深入沟通和风险评估。最终,决定采取“再挑战”策略——更换另一种第三代EGFR-TKI。
2025年9月,患者开始口服阿美替尼(Aumolertinib),同时辅以口服泼尼松(Prednisone)进行预防性管理,并逐渐减量停药。仅仅服药一个月后复查CT,令人欣喜的结果出现了:双肺的间质性肺炎病灶较前明显吸收!患者的病情持续稳定,截至目前已连续服用阿美替尼5个月,且实现了长达8个月的无病情进展(PFS),生活质量良好。
这一病例的成功经验,为EGFR-TKI相关性ILD后的治疗困境提供了宝贵的实践参考,证明了在特定条件下,谨慎选择更换靶向药物进行“再挑战”是可行且能带来患者获益的。

深入思考:EGFR-TKI相关性ILD后的“再挑战”策略与风险管理
为什么EGFR-TKI会导致间质性肺炎?
EGFR-TKIs导致间质性肺炎的具体机制尚未完全阐明,但目前认为,其本质是药物对肺上皮细胞的直接损伤,以及由此引发的免疫炎症反应。EGFR不仅在肿瘤细胞上表达,在正常的肺上皮细胞中也广泛存在。当EGFR-TKIs抑制肺上皮细胞的EGFR信号通路时,可能会影响其正常的修复和保护机制,导致肺泡损伤和炎症反应,进而发展为间质性肺炎。
此外,一些研究也提示,药物间的相互作用可能是ILD发生的风险因素之一。例如,某些三唑类抗真菌药物或质子泵抑制剂(PPIs)等,可能通过影响肝脏的药物代谢酶,导致EGFR-TKIs在体内的血药浓度异常升高,从而加重肺部损伤,形成“1+1>2”的致命效应。因此,在EGFR-TKI治疗期间,患者应告知医生正在服用的所有药物,避免潜在的相互作用。
ILD后是否能“再挑战”EGFR-TKI?国际共识与中国专家建议
对于EGFR-TKIs诱发ILD后是否可以进行“再挑战”治疗,以及如何进行,目前国际上尚未形成统一的指南或共识。这是一个高度个体化且需要谨慎评估的临床决策。然而,一些专家共识和回顾性研究为我们提供了参考方向。
参考《中国抗癌协会肺癌专业委员会EGFR-TKI不良反应管理专家共识》,EGFR-TKI相关性ILD通常分为4级:
- 1级ILD:仅影像学异常,无临床症状。
- 2级ILD:有症状,需要氧疗,但无需机械通气。
- 3级ILD:重度症状,需要机械通气。
- 4级ILD:危及生命,死亡。
共识建议,对于2级至4级的肺毒性,通常建议立即停用EGFR-TKIs,并开始氧疗及糖皮质激素治疗。然而,对于停药后能否“再挑战”EGFR-TKIs及其时机,共识中仍未给出明确的指导。

日本与香港研究的启示:奥希替尼“再挑战”的挑战
为了探究ILD后的“再挑战”可能性,一些回顾性研究提供了宝贵的数据:
- 日本回顾性研究:一项日本学者对奥希替尼(Osimertinib)引发ILD停药后再挑战治疗的回顾性分析显示,在212例接受奥希替尼治疗的EGFR阳性NSCLC患者中,有28例发生ILD。其中11名患者选择再次接受EGFR-TKI治疗,包括8名患者接受奥希替尼再挑战。经过中位14.2个月的随访,接受奥希替尼再挑战的患者客观缓解率(ORR,指肿瘤缩小达到一定程度的患者比例)高达75%,疾病控制率(DCR,指肿瘤缩小或稳定达到一定程度的患者比例)为100%。尽管主要不良反应包括皮疹、白细胞减少、腹泻等,但仅有1例患者在再挑战后再次发生ILD。这项研究提示,在严格筛选和管理下,奥希替尼再挑战具有临床可行性。
- 香港回顾性研究:与日本研究形成对比的是,一项香港的回顾性研究显示,奥希替尼治疗后出现有症状的ILD,即使恢复后进行奥希替尼再挑战,ILD的复发率高达63%。而如果换用其他EGFR-TKI(如厄洛替尼),ILD复发率则降至11%。这项研究强烈提示,对于有症状的ILD患者,恢复后可能不适合再次使用奥希替尼,而应考虑更换其他EGFR-TKI。
综合来看,对于轻微或无症状的ILD,在医生密切监测下,奥希替尼再挑战可能相对安全。但对于出现明显症状的ILD,再挑战的风险显著增高。此时,医生需对患者的风险与获益进行全面评估,并在充分告知患者及其家属风险后,决定是否进行靶向治疗的“再挑战”——如果选择再挑战,更换不同的EGFR-TKI可能是更稳妥的策略。
第三代EGFR-TKI:伏美替尼、阿美替尼的ILD发生率考量
在多种EGFR-TKIs中,第三代EGFR-TKIs,如奥希替尼、伏美替尼和阿美替尼,以其对EGFR敏感突变和T790M耐药突变的双重抑制作用,成为晚期NSCLC治疗的重要选择。不同药物的ILD发生率也成为临床医生选择药物时的重要考量。
研究显示,与奥希替尼约4%的ILD发生率相比,伏美替尼和阿美替尼在临床研究中的ILD发生率相对较低,例如约为0.4%。这种差异可能与药物的分子结构、对EGFR激酶的选择性以及在肺部的药物动力学特点等因素有关。因此,对于在接受某一EGFR-TKI(如奥希替尼)治疗期间发生2级及以上ILD的患者,如果T790M突变阴性,可考虑换用第一代或第二代EGFR-TKI。而如果T790M突变阳性,或者综合评估认为需要继续使用第三代EGFR-TKIs,那么选择那些已知ILD发生率相对较低的第三代药物,如伏美替尼或阿美替尼,可能是一个值得探讨的策略,如本文案例所示。
然而,这些药物在有症状ILD恢复后使用的ILD复发风险具体是多少,目前仍缺乏充分的临床证据。未来的研究需要更多地探索靶向药物导致间质性肺炎的生物学指标,以协助指导临床用药选择,实现更精准的风险管理和个体化治疗。
MedFind温馨提示:患者与家属的治疗选择与全程管理
积极沟通,医患共决:个性化治疗是关键
肺癌的治疗是一个复杂且动态的过程,特别是当遭遇像间质性肺炎这样的严重不良反应时。患者和家属应积极与主治医生沟通,充分了解每种治疗方案的风险与获益。个性化的治疗决策应基于患者的具体病情、基因检测结果、既往治疗史、合并症以及患者的意愿,共同制定最佳的治疗路径。
密切监测,警惕症状:早发现早干预
在接受EGFR-TKI治疗期间,患者及其家属应密切关注自身状况,警惕间质性肺炎的早期症状,如不明原因的干咳、呼吸困难加重、胸闷等。一旦出现可疑症状,应立即告知医生,并及时进行肺部影像学检查,以便早期发现、早期诊断、早期干预,从而降低严重ILD的发生率,提高治疗的安全性。
获取创新药物,MedFind助您一臂之力
随着医学科技的飞速发展,越来越多的创新抗癌药物问世,为患者带来新的希望。然而,由于新药上市审批流程、医保准入等因素,一些先进药物可能在国内尚未上市或可及性有限。MedFind作为一个由癌症患者家属发起的平台,深知患者家庭的焦虑与不易。我们致力于分享最新、最权威的抗癌资讯、诊疗指南和药物信息,并通过构建专业的跨境购药渠道,协助患者安全、便捷地获取全球创新抗癌药品。此外,MedFind还提供AI辅助问诊服务,帮助患者更好地理解病情和治疗方案。如果您在寻求肺癌治疗方案或药物获取方面遇到困难,欢迎咨询MedFind,我们将竭诚为您提供支持与帮助,共同对抗癌症,重燃生命希望。