胰腺癌,因其起病隐匿、恶性程度高、预后极差,素有“癌中之王”的恶名。长期以来,手术被认为是唯一可能治愈的手段,但即便如此,许多早期患者术后仍面临高复发风险。近期,来自美国梅奥诊所(Mayo Clinic)的一项里程碑式多中心研究,在权威期刊《美国国家综合癌症网络杂志(J Natl Compr Canc Netn)》上发表,为可切除胰腺导管腺癌(PDAC)的治疗带来了新的曙光。这项研究颠覆了传统观念,有力证明了对于伴有血管受累(特别是门静脉受累)的可切除胰腺癌患者,新辅助治疗(即术前化疗)能显著提升生存期,其效果甚至可与无血管受累的患者相媲美。这一发现不仅挑战了当前NCCN指南对“可切除”胰腺癌的定义,更可能彻底改变未来的临床实践,为无数焦虑中的胰腺癌患者和家属点燃了新的希望之光。
胰腺癌的“沉默杀手”:为何它如此凶险,传统治疗面临哪些困境?
胰腺癌,全称胰腺导管腺癌,是消化系统中最具侵袭性的恶性肿瘤之一。它为何如此可怕?主要原因有三:
- 早期症状不明显: 胰腺位于腹腔深部,早期病变难以察觉。患者出现明显症状(如腹痛、黄疸、体重减轻)时,往往已是中晚期。
- 恶性程度高,进展迅速: 胰腺癌细胞增殖快,极易发生局部侵犯和远处转移,且对传统放化疗不敏感。
- 诊断时多已晚期: 大部分患者确诊时已失去手术机会,即使能够手术,术后五年生存率也普遍偏低。
长期以来,对于早期可切除的胰腺癌,临床上普遍认为应尽快进行手术切除,以期达到治愈。美国国家综合癌症网络(NCCN)的权威指南也将胰腺癌分为“可切除”、“交界可切除”和“不可切除”三大类,其中,肿瘤与肠系膜上静脉或门静脉(PMV)接触小于180度且无轮廓不规则的,被归类为“可切除胰腺癌”,通常建议直接手术。然而,即使是这类被认为是“早期”的患者,在直接手术后,其预后仍不尽如人意。很多患者在术后短期内便出现复发转移,这使得医学界一直在探索更优的治疗策略,以期真正延长患者的生存期并提高生活质量。梅奥诊所的这项研究,正是对这一传统观念的有力挑战。
梅奥诊所重磅研究揭示:先化疗,胰腺癌生存期显著延长!
这项由梅奥诊所主导、横跨三家机构的回顾性多中心研究,对2002年至2023年间接受胰十二指肠切除术的1446名“可切除”胰腺导管腺癌患者进行了详细分析。研究的目的是重新审视NCCN指南中关于“可切除”胰腺癌的定义,特别是门静脉(PMV)受累对患者预后的影响,并评估新辅助治疗在这类患者中的价值。研究结果令人震惊,并深刻改变了我们对胰腺癌治疗顺序的认识。
研究设计:一次严谨的回顾性分析
研究团队回顾性分析了符合NCCN标准的非转移性、可切除胰腺导管腺癌患者数据,这些患者均无动脉受累。研究根据是否存在门静脉受累(PMV abutment)以及治疗顺序(直接手术 vs 新辅助治疗后手术)进行了分层。新辅助治疗方案主要包括多药联合化疗,例如吉西他滨联合白蛋白紫杉醇。研究主要终点是总生存期(OS),次要终点包括R0切除率(即切缘阴性,无癌细胞残留的切除)和病理学肿瘤特征。
核心发现详细解读:新辅助治疗如何“扭转乾坤”?
1. 直接手术组的严峻现实:门静脉受累是显著不良预后因素
在直接接受手术的患者中,研究发现,即使是轻微的门静脉受累,也对患者的预后产生了显著的负面影响:
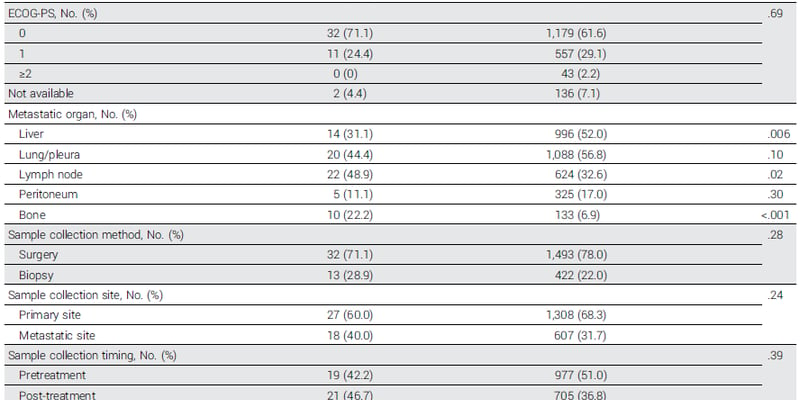
- 总生存期(OS)显著缩短: 伴有门静脉受累的患者,中位总生存期仅为19.2个月;而没有血管受累的患者,中位总生存期可达27.6个月(P < .05)。这表明,按照现有NCCN指南定义的“可切除”范畴内,即使是轻微的血管受累,也意味着更差的生存预后。
- R0切除率显著降低: 伴有门静脉受累的直接手术患者,R0切除率仅为63.1%;而无血管受累的患者R0切除率高达87.2%(P < .05)。R0切除是实现长期生存的关键,更低的R0切除率意味着手术未能彻底清除癌细胞,复发风险更高。
这些数据强烈提示,即便符合“可切除”标准,伴有门静脉受累的患者直接手术并非最佳选择,其预后明显劣于无血管受累的患者。NCCN指南对“可切除”的分类,可能低估了门静脉受累带来的风险。
2. 新辅助治疗组的“逆天改命”:门静脉受累不再是劣势
然而,当患者在手术前接受了新辅助治疗(术前化疗)后,情况发生了戏剧性的逆转:
- 总生存期显著改善,抹平血管受累差异: 伴有门静脉受累并接受术前化疗的患者,中位总生存期高达42.5个月;而无血管受累的患者中位总生存期为51.6个月。虽然仍有数值差异,但统计学上已无显著差异(P = .48)。这意味着,新辅助治疗有效弥补了门静脉受累带来的生存劣势,使这类患者的预后与无血管受累的患者基本持平!
- R0切除率大幅提高: 新辅助治疗组中,伴有门静脉受累的患者R0切除率高达91.4%;无血管受累的患者R0切除率则为94.0%。这表明新辅助治疗能够有效缩小肿瘤,清除癌细胞对血管的侵犯,大大提高了手术切除的彻底性。
梅奥诊所亚利桑那州的肿瘤外科医生、本研究的共同资深作者Zhi Ven Fong医学博士强调:“许多早期胰腺癌患者会首先选择手术,因为历史上认为这是治愈的最佳机会。但我们的研究结果表明,即使在那些被认为更直接(可切除)的病例中,先进行化疗也能为患者提供最佳的长期生存机会。”
3. 现代医学的进步:2017年后的生存优势更显著
研究还特别分析了自2017年以来,随着化疗方案的不断进步,新辅助治疗所带来的生存益处。在“现代”化疗时代,无门静脉受累的患者中位OS达到45个月,而伴门静脉受累直接手术的患者仅为20.4个月(P < .05),差异更加明显。而在新辅助治疗组中,有门静脉受累的患者中位OS为50.4个月,无门静脉受累的患者为60.0个月(P = .72),再次强调了新辅助治疗抹平差异的能力。
这些数据无疑为胰腺癌的治疗策略提供了强有力的循证医学证据,预示着胰腺癌的诊疗模式即将迎来一场变革。
新辅助治疗的“秘密武器”:它如何精准打击癌细胞,为手术铺平道路?
那么,新辅助治疗究竟是什么?它为何能发挥如此强大的作用,甚至改变了“可切除”胰腺癌的预后?
什么是新辅助治疗?
新辅助治疗,简而言之,就是指在主要治疗(如手术)之前进行的辅助性治疗,通常是化疗、放疗或二者结合。其目的并非替代手术,而是为手术创造更好的条件,提高手术的成功率和患者的长期生存率。
新辅助治疗的“多重作用机制”
对于胰腺癌,特别是伴有血管受累的患者,新辅助治疗的价值体现在以下几个方面:
- 肿瘤降期与缩小,提高R0切除率: 化疗药物进入全身,可以有效杀灭肿瘤细胞,使肿瘤体积缩小。对于伴有门静脉受累的胰腺癌,化疗可以清除侵犯血管的癌细胞,解除肿瘤对血管的包绕或浸润,使原本难以彻底切除的肿瘤变得可切除,或将可能切缘阳性的手术转化为切缘阴性(R0),从而大大提高手术的成功率和彻底性。研究中高达91.4%的R0切除率就是最好的证明。
- 清除微转移灶,降低术后复发风险: 胰腺癌即使是早期,也常伴有肉眼难以发现的微小转移灶。新辅助化疗是一种全身性治疗,可以系统性地杀灭这些潜在的、肉眼不可见的转移细胞,从而降低术后肿瘤复发的风险,延长患者的无病生存期。
- 评估肿瘤对药物的敏感性: 在手术前进行化疗,医生可以观察肿瘤对药物的反应,这有助于判断肿瘤的生物学特性和侵袭性。如果肿瘤对化疗反应良好,说明其对药物敏感,这也能为后续的辅助治疗提供宝贵信息。
- 改善患者全身状况: 对于一些身体状况较差的患者,新辅助化疗期间可以给患者一定的恢复时间,改善营养状况,为后续的大型手术做好准备,降低手术风险。
- 减轻肿瘤负荷,优化手术方案: 肿瘤负荷的降低不仅使手术更容易进行,有时甚至可以简化手术的复杂程度,例如减少对重要血管的联合切除重建,从而降低手术并发症的风险。
梅奥诊所明尼苏达州的肿瘤外科医生、本研究的另一位共同资深作者Mark Truty医学博士强调:“我们希望这项研究能促使患者和临床医生更仔细地思考治疗顺序。我们希望人们知道他们有多种选择,而从化疗开始可能是最好的前进道路。”他指出的生物学反应是改善预后的主要驱动因素,而非激进的血管切除重建,再次证明了新辅助治疗从根本上改变肿瘤特性的能力。
NCCN指南:旧框架下的新思考——未来胰腺癌诊疗方向
NCCN指南因其严谨性和权威性,是全球肿瘤医生在临床实践中的重要参考。然而,医学是不断发展的。梅奥诊所的这项研究,正是对现有NCCN指南中“可切除”胰腺癌定义的一次深刻反思和有力修正。
现有NCCN指南的局限性
根据NCCN指南,对于与门静脉(PMV)接触小于180度的胰腺癌,目前仍被视为“可切除”,建议直接手术。然而,梅奥诊所的数据明确显示,即使是这种程度的血管受累,在直接手术后,患者的生存期和R0切除率都明显低于无血管受累的患者。这提示我们,现有指南可能低估了即使是轻微血管受累的预后风险,导致部分患者未能获得最佳治疗时机。
指南修订的迫切性与对患者的深远影响
这项研究为NCCN等权威指南的修订提供了强有力的循证医学证据。未来,胰腺癌的诊疗模式可能发生如下改变:
- 重新定义“可切除”: 即使是轻微的门静脉受累,也可能不再简单地被归类为“可切除”而直接手术,而是更倾向于先进行新辅助治疗。
- “化疗先行”成为主流: 更多的“早期”胰腺癌患者将被推荐首先接受新辅助治疗,以提高R0切除率和长期生存。
- 多学科会诊更加重要: 对于胰腺癌患者,由肿瘤内科、外科、放疗科、影像科、病理科等多学科专家组成的团队进行会诊,将变得更加关键。专家们会综合评估肿瘤的生物学特性、患者的身体状况以及血管受累情况,共同制定最适合患者的个性化治疗方案。
- 患者获得更长生存期: 最重要的影响是,通过优化治疗顺序,更多胰腺癌患者有望获得更长的生存期,提高术后生活质量,真正实现“带瘤生存”甚至长期缓解。
患者和家属在面对诊断时,应与医生充分沟通,了解最新的治疗进展,不要盲目追求直接手术,而是根据个体情况,评估新辅助治疗的潜在益处。这正是MedFind平台致力于传播最新抗癌资讯的初衷,希望每位患者都能获得最先进、最适合自己的治疗方案。
胰腺癌常用化疗方案简介及副作用管理
既然新辅助化疗如此重要,那么目前胰腺癌常用的化疗方案有哪些呢?了解这些,有助于患者及其家属更好地配合治疗,并管理好副作用。
常用化疗方案:
- 吉西他滨联合白蛋白紫杉醇(Gem-Abraxane): 这是目前胰腺癌常用的标准化疗方案之一。吉西他滨(Gemcitabine)是一种嘧啶类抗代谢药物,能干扰DNA合成;而白蛋白紫杉醇(Nab-paclitaxel)则是一种紫杉烷类药物,通过结合白蛋白,提高了药物在肿瘤组织的浓度和穿透性,增强了抗肿瘤活性。这两种药物联合使用,能有效抑制肿瘤细胞的生长,延长患者生存期。
- FOLFIRINOX方案: 这是一个由四种药物组成的联合化疗方案,包括氟尿嘧啶(5-FU)、亚叶酸钙(Leucovorin)、伊立替康(Irinotecan)和奥沙利铂(Oxaliplatin)。FOLFIRINOX方案在提高胰腺癌患者生存期方面表现出显著优势,但其副作用也相对较强,通常适用于身体状况较好、能够耐受强力化疗的患者。
化疗常见副作用及居家护理建议:
化疗在杀死癌细胞的同时,也会对正常细胞造成一定损伤,从而产生各种副作用。了解并管理这些副作用,对于保证治疗的顺利进行和提高患者生活质量至关重要。
- 恶心、呕吐: 这是最常见的化疗副作用之一。医生会开具止吐药物,患者应按时服用。饮食上,可选择清淡易消化的食物,少量多餐,避免油腻、辛辣食物。进食前可吃少量干面包或饼干。
- 骨髓抑制(白细胞、血小板下降): 表现为免疫力下降,易感染;或出血倾向增加。患者应注意个人卫生,避免前往人多拥挤的地方,预防感染。遵医嘱使用升白细胞药物。如出现不明原因的出血(如牙龈出血、皮肤瘀斑),应及时告知医生。
- 疲劳: 化疗引起的疲劳感可能持续数周甚至数月。患者应保证充足的休息,进行适当的轻度活动(如散步),有助于缓解疲劳。
- 脱发: 并非所有化疗药物都会引起脱发,但一些方案(如FOLFIRINOX)可能导致脱发。脱发通常是暂时的,治疗结束后会重新生长。患者可选择佩戴假发、帽子或头巾。
- 口腔溃疡: 保持口腔卫生,使用软毛牙刷,避免刺激性食物。遵医嘱使用漱口水或局部药物。
- 周围神经病变: 某些化疗药物(如奥沙利铂、白蛋白紫杉醇)可能引起手脚麻木、刺痛感。患者应避免接触过冷或过热的物品,穿着宽松的鞋袜。如症状严重,应告知医生进行对症处理。
- 食欲不振、味觉改变: 尝试不同口味的食物,利用香料或柠檬汁来调味。少量多餐,保证营养摄入。
- 心理压力: 癌症治疗是一个漫长而艰难的过程,患者和家属都可能承受巨大的心理压力。寻求家人、朋友的支持,或寻求专业的心理咨询,有助于缓解焦虑和抑郁情绪。
MedFind:您的抗癌之路,我们一路相伴
面对胰腺癌这样复杂的疾病和不断更新的治疗方案,患者和家属往往感到无助和迷茫。如何获取最新、最可靠的医学信息?如何选择最适合自己的治疗方案?如何获得高质量的抗癌药物?
MedFind作为一家由癌症患者家属发起的专业信息共享平台,深知您的不易与需求。我们致力于:
- 提供最新抗癌资讯与药物信息: 像本文一样,我们持续追踪全球最新的临床研究成果、诊疗指南和药物进展,并以通俗易懂的方式呈现给您,帮助您了解最前沿的抗癌知识。
- AI辅助问诊: 我们的智能问诊工具可以帮助您初步梳理病情,解答常见疑问,为您的就医提供初步参考。
- 抗癌药品跨境直邮: 对于许多国内尚未上市、但在全球范围内已被证明对癌症治疗有显著益处的创新药物,MedFind提供安全、合规的跨境直邮服务。我们确保药物来源可靠、价格透明,为您打通获取优质抗癌药的渠道,让您不再为“药从何来”而烦恼。
我们坚信,信息的力量可以帮助患者做出更明智的决策,而高效的药物获取渠道则能为生命争取宝贵的时间。MedFind愿成为您抗癌旅程中最值得信赖的伙伴。
展望未来:胰腺癌治疗的希望之光
梅奥诊所的这项研究,无疑为胰腺癌患者带来了新的希望。它提醒我们,在抗击癌症的道路上,科学探索永无止境,每一次突破都可能改变无数人的命运。对于胰腺癌患者而言,这不只是一个简单的治疗顺序调整,更是生存期大幅提升的契机。我们鼓励所有患者和家属积极了解这些前沿信息,与您的主治医生进行充分沟通,共同探讨最适合您的治疗方案。同时,MedFind也将持续关注和分享最新的医学进展,为您提供最专业的支持。愿每一位抗癌路上的勇士,都能找到属于自己的希望之光!