免疫治疗用了却效果一般,或者很快耐药了,下一步还能怎么办?不少患者卡在“肿瘤免疫微环境抑制强、传统靶向药打不准、免疫逃逸难逆转”这几个关键节点。靶向蛋白降解正是为这类难题而生:它不是单纯“阻断”蛋白功能,而是尝试把致病蛋白“直接清除”。围绕癌症免疫治疗、肿瘤微环境、耐药、PD-L1、EGFR等高频问题,下面把这项前沿技术讲透。
什么是靶向蛋白降解
靶向蛋白降解,常缩写为TPD,核心逻辑是借用细胞自身的“垃圾处理系统”,把促进肿瘤生长、免疫逃逸或治疗耐药的关键蛋白标记后送去降解。
这和传统小分子抑制剂有本质差异。传统药物多数依赖与蛋白的活性位点结合,才能抑制其功能;但很多蛋白没有合适口袋,或者即使被抑制,蛋白本体仍然存在,肿瘤细胞仍可能通过旁路重新激活。TPD则更像“清场”策略,目标是让蛋白本身减少甚至消失。
这项技术之所以被高度关注,原因主要有三点:
- 拓宽可靶向范围:许多传统意义上“不可成药”的蛋白,理论上有机会被降解。
- 降低耐药风险:直接清除蛋白,有时比单纯抑制更不容易被肿瘤绕开。
- 有望重塑肿瘤免疫微环境:不仅可作用于肿瘤细胞,也可影响T细胞、巨噬细胞、髓系抑制细胞等免疫细胞。

靶向蛋白降解用于癌症免疫治疗的整体研究框架
为什么肿瘤免疫微环境如此关键
很多患者把治疗失败理解为“药不够强”,其实问题常常不只是肿瘤细胞本身,还在于肿瘤免疫微环境。如果微环境里充满抑制性信号,免疫细胞即使被激活,也很难持续杀伤肿瘤。
常见的免疫抑制成分包括:
- PD-L1等免疫检查点分子,帮助肿瘤“躲开”免疫识别。
- 调节性T细胞,会压制有效抗肿瘤免疫反应。
- 肿瘤相关巨噬细胞,部分亚型更偏向促肿瘤而非抗肿瘤。
- 髓系来源抑制细胞,可抑制T细胞活性并促进耐药。
- 异常信号蛋白,如驱动增殖、炎症失衡或免疫逃逸的受体与激酶。
这也是TPD受关注的核心原因之一:它不局限于直接攻击肿瘤细胞,还可能通过降解免疫抑制相关蛋白,帮助免疫治疗重新起效。
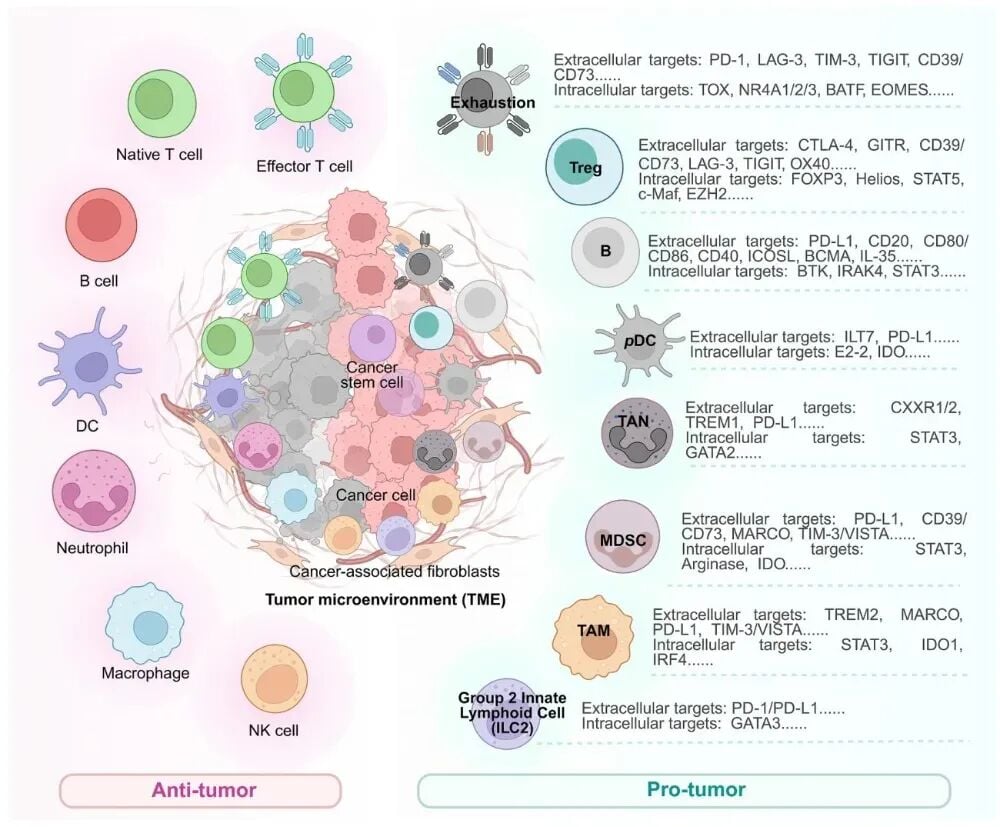
肿瘤微环境中的免疫抑制细胞与潜在蛋白降解靶点
靶向蛋白降解靠什么完成
从机制看,当前主流TPD主要借助两大天然降解系统:
蛋白酶体途径怎么工作
细胞内存在“泛素-蛋白酶体系统”,可理解为一种精细的蛋白回收装置。某些降解剂会把目标蛋白和E3连接酶拉到一起,形成复合物后,目标蛋白被打上泛素标签,随后送入蛋白酶体降解。
这一路径最典型的平台就是PROTAC。其基本结构通常包括两端配体和中间连接臂:一端抓住目标蛋白,另一端招募E3连接酶,从而诱导目标蛋白被泛素化并降解。
溶酶体途径适合哪些靶点
如果目标是细胞表面蛋白、分泌蛋白,或者更适合通过内吞、自噬等方式清除,就可能更多依赖溶酶体相关路径。代表性平台包括LYTAC、GlueTAC、AUTAC等,它们通过不同策略把靶蛋白送往溶酶体或自噬系统处理。
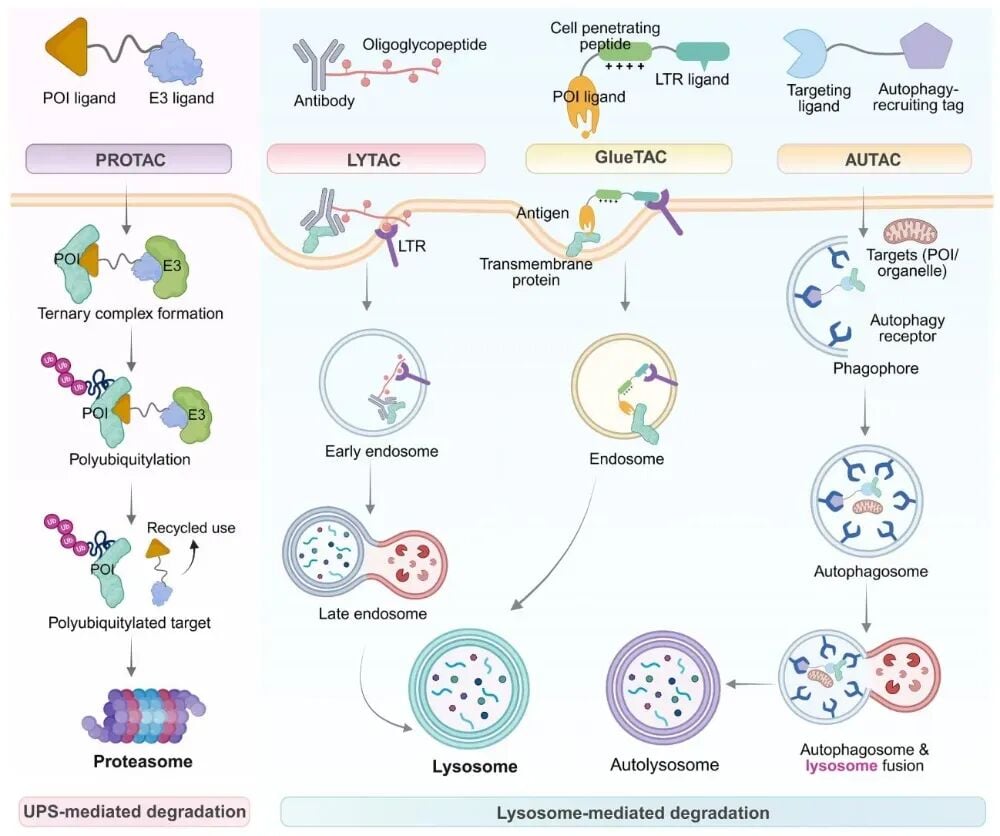
蛋白酶体与溶酶体介导的主要靶向蛋白降解机制
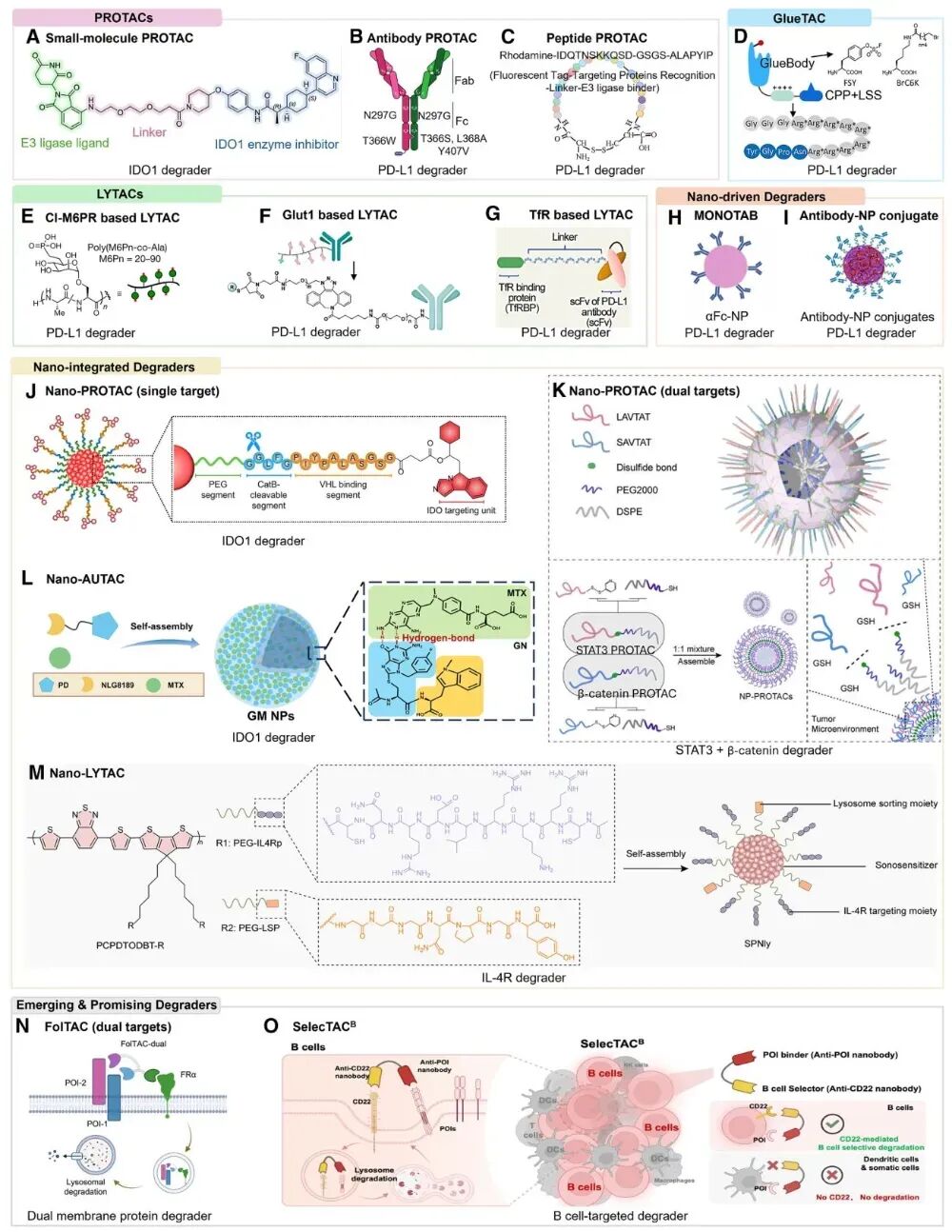
PROTAC、LYTAC到底有什么区别
很多患者会搜索“PROTAC是什么药”“LYTAC和PROTAC哪个好”。这两类技术不是简单替代关系,而是适用场景不同。
| 平台 | 主要降解路径 | 更适合的靶点 | 核心优势 | 当前挑战 |
|---|---|---|---|---|
| PROTAC | 泛素-蛋白酶体系统 | 多为细胞内蛋白 | 降解效率高,适合多个胞内靶点 | 分子量较大,递送和口服暴露常是难点 |
| LYTAC | 溶酶体途径 | 细胞表面蛋白、分泌蛋白 | 拓展了传统难处理靶点范围 | 组织选择性、体内稳定性仍需优化 |
| GlueTAC | 多依赖溶酶体/内吞清除 | 特定表面蛋白 | 有助于实现更灵活的靶向清除 | 平台成熟度与转化路径仍在早期 |
| AUTAC | 自噬-溶酶体途径 | 部分蛋白或细胞器 | 可借助自噬实现清除 | 特异性和临床转化证据仍有限 |
对患者来说,最重要的不是记住缩写,而是理解一句话:不同平台在解决不同类型的致病蛋白问题,未来很可能不是单一路线胜出,而是按靶点、癌种、组织分布和联合治疗需求来选择。
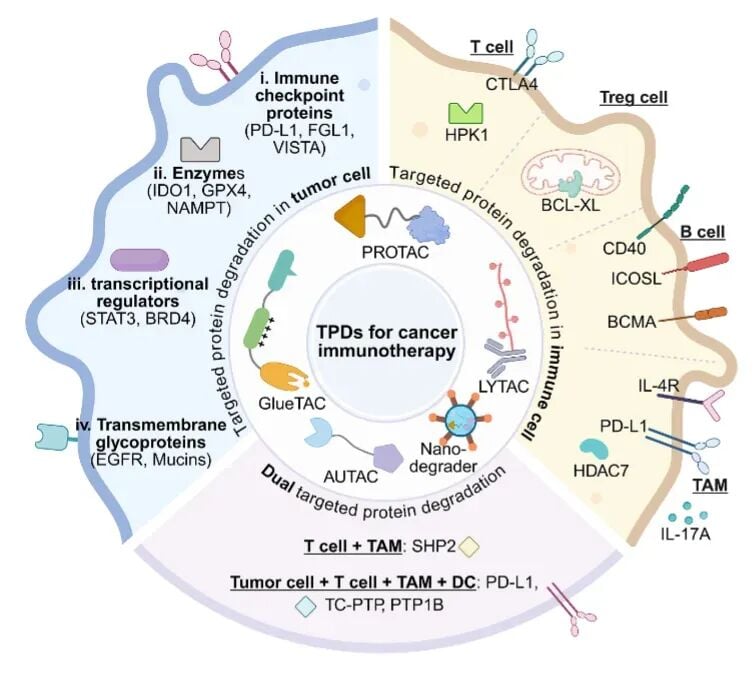
癌症免疫治疗相关核心降解靶点在肿瘤细胞和免疫细胞中的分布
哪些癌症相关靶点最值得关注
从癌症免疫治疗角度看,TPD并不是泛泛而谈,它正在围绕若干高价值靶点展开。
PD-L1为何是热点
PD-L1是肿瘤免疫逃逸中的关键分子。传统PD-1或PD-L1抗体主要是“阻断相互作用”,而降解策略理论上可进一步减少蛋白总量,从源头削弱免疫抑制信号。这类思路尤其适合那些免疫检查点高度活跃、但现有治疗反应不充分的场景。
EGFR不只是靶向治疗问题
EGFR异常在多种实体瘤中与增殖、侵袭和耐药相关,也会影响肿瘤免疫环境。对EGFR进行降解,潜在意义不仅是抑制致癌信号,还有机会影响肿瘤与免疫系统的相互作用。这也是为什么EGFR会反复出现在下一代降解平台的研究视野中。
PD-1、HPK1提示免疫细胞也能被重编程
过去很多抗癌药只盯着肿瘤细胞本身,但TPD正在把视角扩展到免疫细胞功能调控。例如PD-1与HPK1这类蛋白,关系到T细胞活化、耗竭和信号传导。一旦能精准调控这类靶点,理论上可能增强免疫细胞的持续作战能力。
纳米技术为什么能放大降解效果
TPD的一个现实难题是:很多降解剂分子结构复杂、分子量偏大、稳定性和入胞效率不理想。纳米递送技术因此被视为关键加速器。
纳米系统主要能做三件事:
- 改善递送:帮助降解剂更稳定地到达肿瘤部位。
- 提升富集:增加药物在肿瘤组织或特定细胞中的局部浓度。
- 降低脱靶:通过靶向设计减少对正常组织的暴露。
部分研究还把纳米材料本身作为结构支架,整合目标配体和E3连接酶配体,构建多价降解系统。这意味着未来的TPD不一定只是“一个小分子药”,也可能是“药物+递送平台”的复合治疗工具。
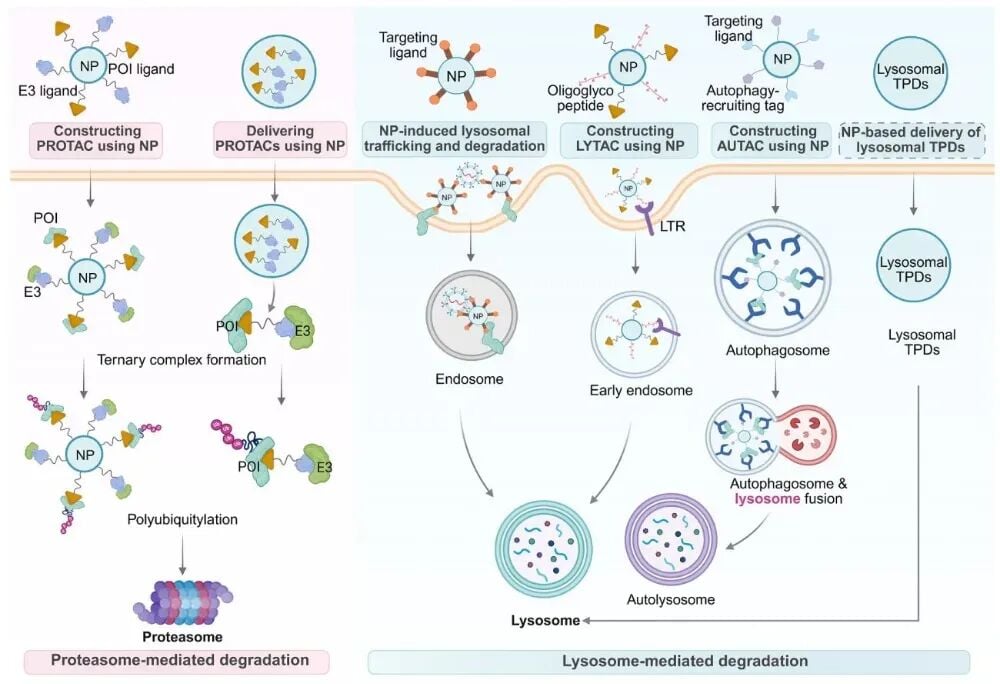
纳米颗粒用于构建和递送靶向蛋白降解剂的机制示意
它能解决免疫治疗耐药吗
这是患者最关心的问题之一。现阶段更准确的说法是:TPD为克服部分耐药机制提供了新的工具,但还不是已经被广泛验证的标准答案。
它的潜在优势体现在:
- 当某些蛋白因为构象变化导致传统抑制剂结合变差时,降解未必完全依赖原有抑制模式。
- 通过减少蛋白总量,可能压制旁路激活和持续信号输出。
- 如果同时作用于肿瘤细胞和免疫微环境,理论上更有机会打破“肿瘤生长+免疫抑制”双重闭环。
但必须强调,耐药从来不是单一原因造成,可能涉及基因突变、表观遗传变化、信号网络重构、药物外排、肿瘤异质性等。因此TPD更像“新增武器库”,而不是对所有耐药问题一招制胜。
患者最需要知道的现实限制
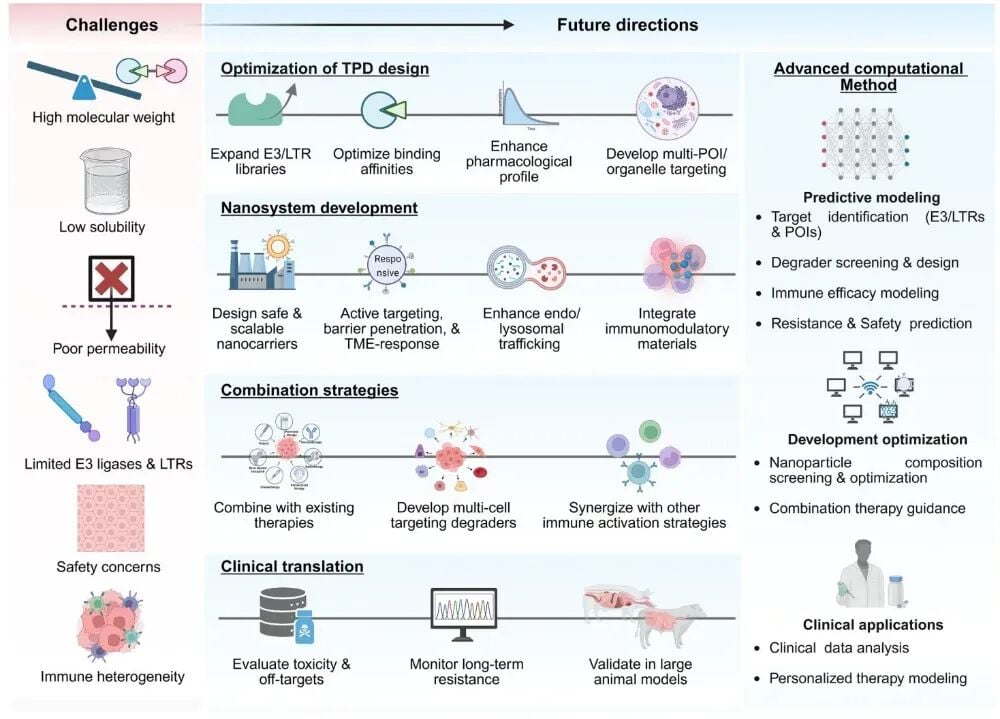
前沿并不等于成熟。TPD目前最大的价值在于科研和新药开发前沿,而不是已经全面进入日常临床。
安全性问题不能忽视
降解剂一旦诱导错误蛋白被清除,理论上可能带来超出预期的不良反应。尤其是当目标蛋白在正常组织也承担重要生理功能时,剂量窗口和组织选择性就非常关键。
特异性决定成败
并非所有“能结合”的蛋白都能被高效降解。是否能形成稳定三元复合物、是否能被正确泛素化、是否会出现脱靶,都会影响效果和安全性。
递送是临床转化瓶颈
很多TPD分子体积较大、理化性质复杂,可能面临吸收差、组织暴露不足、肿瘤穿透有限等现实问题。这也是纳米技术被频繁提及的原因。
临床证据仍在积累
目前围绕癌症免疫治疗的TPD综述和基础研究很多,但真正能改变诊疗路径,仍需要更多临床试验验证,包括疗效、最佳联合方案、长期安全性以及患者筛选标准。
代表性靶向蛋白降解平台及纳米增强策略的设计思路
现在能直接用上这类药吗
这是非常现实的问题。对于大多数患者而言,答案是:要分清“科研热点”与“临床可及”。
目前TPD在癌症免疫治疗中的很多应用仍处于研究推进阶段,不同平台、不同靶点、不同癌种之间成熟度差异很大。患者在查询“国内上市没有”“医保报销吗”“哪里能买到”时,常会遇到三类痛点:
- 信息碎片化:看到的是概念新闻,但缺少对应药物、适应症、试验阶段、可及路径的完整解释。
- 中外进展不同步:海外进入试验或早期可及的方案,国内未必同步。
- 自己是否适合不清楚:即使有前沿药,也需要结合病理类型、分子检测结果、既往治疗史和体能状态判断。
因此,面对TPD这类前沿方向,最稳妥的路径不是盲目追新,而是先确认三个问题:
- 自己的癌种和分子特征,是否存在相关高价值靶点。
- 当前有没有更成熟的标准治疗或指南推荐方案。
- 若考虑前沿药物或临床试验,是否有专业团队协助评估可行性、风险和可及性。
副作用和居家管理该怎么理解
由于具体TPD药物和平台差异很大,不能把所有不良反应一概而论。但从机制出发,患者需要建立一个基本认知:降解的是蛋白,不代表副作用就一定更轻。如果靶点本身在正常组织中很重要,或者递送不够精准,仍可能出现明显毒性。
居家管理上可重点关注:
- 按时记录症状:皮疹、腹泻、发热、乏力、食欲下降、呼吸道症状、异常出血等都要尽早记录。
- 重视实验室监测:肝肾功能、血常规、电解质等是很多新型抗癌治疗的基础安全指标。
- 联合免疫治疗时警惕叠加毒性:如果未来方案中同时包含免疫治疗、靶向治疗或纳米递送制剂,管理逻辑会更复杂。
- 不要自行停药或减量:新机制药物常需要根据不良反应分级处理,擅自调整可能影响疗效或掩盖风险。
饮食与生活方式方面,原则仍然是“稳”为先:保证蛋白和热量摄入、避免极端保健方案、规律作息、适度活动、及时处理感染风险。
未来更可能怎样联合治疗
单独一种技术很难解决肿瘤的全部问题,TPD真正令人期待的地方,在于它可能成为联合治疗中的“增敏器”和“重编程工具”。
未来较有逻辑的联合方向包括:
- 联合免疫检查点抑制剂:在阻断PD-1或PD-L1信号之外,进一步降低相关蛋白水平。
- 联合传统靶向药:对驱动基因通路进行“抑制+降解”双重打击。
- 联合化疗或放疗:改善抗原释放和免疫原性,再通过TPD调控微环境。
- 联合纳米递送平台:提高肿瘤定向富集和药物稳定性。
真正能走到临床的组合,最终仍取决于疗效增益是否明确、安全性是否可控、患者筛选是否足够精准。
靶向蛋白降解在安全性、递送和临床转化方面的挑战与发展方向
患者该如何判断自己是否值得关注TPD
以下几类人群,通常更值得尽早了解这条前沿路线:
- 标准治疗后效果有限,尤其存在明确耐药趋势的患者。
- 分子检测提示存在高价值靶点,但传统药物覆盖不足的患者。
- 免疫治疗效果不理想,怀疑与肿瘤免疫微环境抑制强相关的患者。
- 希望同步了解全球临床试验、新药研发和跨境药物信息的患者家庭。
但“值得关注”不等于“立刻适用”。判断优先级时,仍应把病理分型、分期、基因检测、既往用药、器官功能、合并症放在前面。
找前沿治疗信息,最怕什么
最怕两件事:一是把概念当成现成方案,二是把零散资讯当成完整决策依据。像靶向蛋白降解这类高速演进领域,真正对患者有价值的信息,必须同时回答“有没有证据、适不适合我、哪里能获得、风险怎么控”。
这也是专业信息服务真正重要的地方。面对海外新药、临床试验、前沿机制和复杂治疗选择,患者往往需要的不只是一个药名,而是一整套围绕病情的解读:靶点是否匹配、证据级别如何、是否有替代方案、药物可及性怎样、是否值得考虑跨境获取。
如果正在为“免疫治疗后下一步怎么办”“前沿药物哪里查”“海外新方案是否适合自己”而反复搜索,MedFind可以提供更聚焦的帮助:包括全球抗癌资讯解读、前沿药物与诊疗指南梳理、AI辅助问诊支持,以及围绕合规路径的跨境直邮信息服务。对重视时间差和信息差的患者家庭来说,尽早把前沿方案看明白,往往就是为下一步争取机会。
【参考文献】
Advances in targeted protein degradation for cancer immunotherapy. Cell Biomaterials. 2026. doi:10.1016/j.celbio.2026.100403.