对很多1型神经纤维瘤病(NF1)患者家属来说,“皮肤表现能解释”,但一旦出现青年高血压、影像又提示多囊肝,就会陷入非常现实的困境:做了很多检查却“都正常”,血压却越来越高;医生说NF1可能相关,但又找不到典型诱因。更让人不安的是——会不会漏掉了嗜铬细胞瘤?会不会还有另一个遗传病同时存在?
这篇文章想用一例罕见但极具启发意义的病例,帮你把这条“找原因”的路走清楚:NF1患者为什么要系统排查继发性高血压?当出现NF1不典型表现(例如多囊肝)时,全外显子组测序(WES)能提供什么关键答案?以及,确诊后如何长期随访与居家管理,尽量把风险降到最低。
先把问题讲明白:NF1患者为什么更要重视高血压?
1型神经纤维瘤病(NF1)是一种常染色体遗传病,估计每3000名新生儿中约有1例。它的特点是临床表现高度多样:有人主要是咖啡牛奶斑、腋窝雀斑和皮肤神经纤维瘤;也有人会出现骨骼、血管、神经系统或肿瘤相关问题。
对NF1患者而言,高血压不是“小毛病”。原因在于:
- NF1人群发生嗜铬细胞瘤/副神经节瘤的风险更高,终生风险约为0.1%-5.7%。这类肿瘤可能导致血压突然升高、头痛心悸出汗等,也可能“静悄悄”只表现为高血压。
- NF1相关血管病变(例如肾动脉狭窄)也可导致继发性高血压,尤其在儿童或青年人群更需要警惕。
- 如果把NF1患者的高血压简单当作原发性高血压处理,可能会错过可治疗的病因(例如嗜铬细胞瘤手术切除、肾动脉问题的介入/手术评估等)。
病例带我们看到的“盲区”:NF1不典型表现,可能不止一个基因在作祟
这位患者为37岁女性,已在20岁因咖啡牛奶斑和神经纤维瘤临床确诊NF1。2年前体检首次发现血压升高(140/90 mmHg),后续家庭监测提示持续升高,最高到180/110 mmHg,因此就诊排查病因。
她有几个关键特征非常典型地触发了“必须往深处查”的信号:
- 青年/中青年出现持续性高血压,且逐渐加重。
- 没有典型肾上腺素能症状(例如阵发性头痛、心悸、大汗等),但这并不能排除嗜铬细胞瘤。
- 腹部CT提示多囊肝,而多囊肝并不是NF1的典型综合征表现。
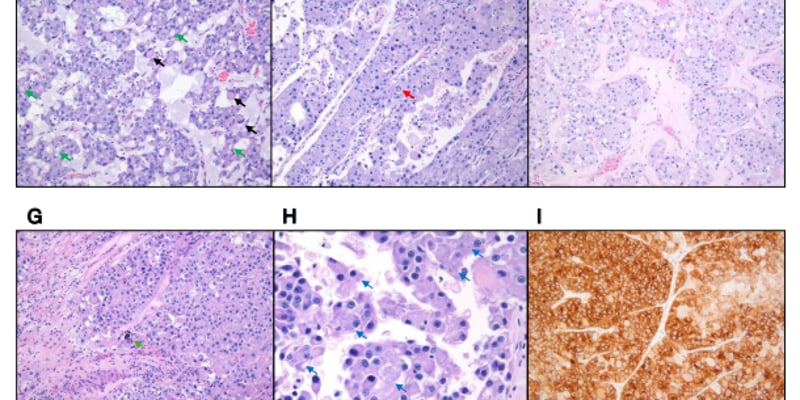
体格检查可见NF1常见皮肤体征:咖啡牛奶斑、腋窝雀斑、多发皮肤神经纤维瘤。

体格检查可见NF1常见体征:咖啡牛奶斑、皮肤神经纤维瘤与腋窝雀斑
NF1合并高血压:医生通常会按什么顺序排查?
这类排查的目的很明确:找到可逆、可治疗的继发性高血压病因,同时避免漏诊NF1人群更高风险的疾病。
1)优先排查嗜铬细胞瘤/副神经节瘤(PHEO/PGL)
NF1患者虽然总体发生率不算很高,但一旦发生,风险很大。临床常用的是血浆或尿液甲氧基肾上腺素、甲氧基去甲肾上腺素检测,很多患者会升高。
本病例中,上述指标处于正常范围,腹部CT也未见肾上腺肿块。
2)排查肾血管性高血压:尤其是肾动脉狭窄
NF1相关血管病变可累及肾动脉。该患者的肾多普勒超声未发现肾动脉狭窄,脑血管影像评估也无异常。
3)再评估是否可能为原发性高血压或其他内分泌原因
病例中包括肝肾功能、血细胞计数、尿常规、电解质、肾素-醛固酮系统、甲状腺功能、晨起皮质醇等检查均无异常;心电图正常、冠脉钙化评分为0。
如果到这一步仍然“没有答案”,但患者又出现了NF1不典型表型(例如多囊肝),就要考虑一个经常被忽略的方向:是否同时合并另一种遗传性疾病或遗传易感因素。
多囊肝为什么是“关键线索”?
多囊肝(肝脏出现多个囊肿)在普通人群中也可能出现,但当影像提示“两叶肝脏散在大量囊肿”,就需要认真鉴别:它可能与特定遗传基因相关(例如与多囊肾/多囊肝相关通路)。
本病例腹部增强CT显示:肝脏散在分布大量囊肿(最大约2.0 cm),同时仅见左肾下极一个约0.9 cm的单纯性肾囊肿,肾上腺正常、未见腹部肿块。

腹部增强CT提示大量肝囊肿,同时肾上腺正常、仅见单纯性肾囊肿
由于“多囊肝不是NF1典型表现”,团队进一步进行WES并覆盖多囊肝相关候选基因(包括PKHD1、PKD1、PKD2等)。
WES是什么?对患者意味着什么?
全外显子组测序(WES)可以理解为:把人体基因中“负责编码蛋白的关键章节”尽可能系统地读一遍,寻找与疾病相关的致病变异。它特别适用于以下场景:
- 临床表现与已知诊断对不上(例如NF1患者出现多囊肝)。
- 常规检查排查不出原因,但仍高度怀疑存在遗传因素。
- 可能存在两种疾病叠加(同一人携带两种不同致病变异)。
需要患者知道的一点是:WES并非“万能”。例如病例中也提示,WES可能无法检出某些大片段插入/缺失或拷贝数变异(CNV),必要时仍需其他技术补充。但在本例中,WES恰好给出了决定性线索。
基因结果解开谜题:NF1与PKHD1杂合致病变异“共存”
WES结果显示患者同时携带:
- NF1基因杂合致病变异:c.5268+1G>A(也称c.5205+1G>A或IVS28+1G>A)。该变异会导致剪接异常,被归类为致病变异。
- PKHD1基因杂合致病变异:c.7594_7597del。该变异在人群数据库中未见,导致移码并提前终止,也被归类为致病变异。
桑格测序对两处变异进行了验证。

桑格测序验证:NF1与PKHD1两处杂合致病变异同时存在
这对患者意味着什么?
可以把它理解成:NF1解释了皮肤和神经相关体征;而PKHD1杂合变异可能解释“为什么会出现多囊肝这一NF1不典型表现”。
PKHD1编码纤维囊蛋白/多囊蛋白(fibrocystin/polyductin)。当PKHD1纯合或复合杂合致病变异时,可导致常染色体隐性遗传性多囊肾(ARPKD),常见肾脏进行性囊性变并可伴先天性肝纤维化。该病较少见,估计发病率约1/20000-1/40000。
而本病例只有单个PKHD1杂合致病变异,因此更符合“ARPKD携带者”。文献与研究提示:部分PKHD1变异携带者可能出现肝囊肿;病例中也提到约10%的携带者会出现肝囊肿这一观察数据。也就是说,携带者未必“完全没事”,但表现往往更轻、更不典型,也更容易被忽略。
那高血压到底算谁的?NF1还是PKHD1?
这也是最贴近患者的疑问:既然嗜铬细胞瘤、肾动脉狭窄都排除了,那高血压从何而来?
从病例讨论可得出的严谨结论是:
- NF1本身可以与血管性高血压相关,文中提到NF1患者中约15%-20%可能发生血管性高血压,但机制仍未完全明确。
- PKHD1杂合变异与早发性高血压的因果关系尚不确定。文中明确指出:目前尚无PKHD1杂合变异患者出现早发性高血压的既往报道,需要更多数据评估风险。
- 因此,本例的处理方式更接近临床真实世界:在排除常见继发性病因后,基于基因线索将其归入“NF1合并与高血压相关的PKHD1杂合变异”这一解释框架,但同时承认高血压仍可能存在其他尚未明确的原因。
对患者家庭来说,重点不是“争论归因”,而是把该排查的排查清楚,把该随访的随访到位,把血压长期控制好。
治疗与随访:这位患者做对了什么?你能借鉴什么?
病例中患者接受血管紧张素II受体阻滞剂治疗(阿齐沙坦,每日40 mg),1周后血压改善至130/80 mmHg以下,随访1年控制良好。
这提示我们两点:
- 即使病因未完全“钉死”,血压控制依然是第一优先级。持续180/110 mmHg属于较高危险水平,越早干预越能减少心脑肾并发症风险。
- 长期监测很关键:NF1相关并发症可能在不同年龄阶段出现;多囊肝也需要观察其进展、是否出现压迫症状或并发感染/出血等(多数肝囊肿可长期稳定,但仍需个体化评估)。
给患者的“可操作清单”:NF1合并高血压/多囊肝,建议怎么做?
一、何时应强烈考虑做遗传检测(如WES)?
如果你或家人已确诊NF1,同时出现以下情况之一,可与遗传门诊/专科医生讨论是否需要WES或更有针对性的基因检测:
- 出现NF1不典型表型:例如影像提示多囊肝、明显肾囊性改变但无法用现有诊断解释等。
- 青年高血压且常规继发性高血压排查无明确结论。
- 家系里表现差异很大,怀疑不止一个遗传因素影响。
二、NF1患者高血压的常见排查项目(与医生沟通用)
- 嗜铬细胞瘤/副神经节瘤:血浆或尿液甲氧基儿茶酚胺指标,结合影像学评估。
- 肾血管评估:肾动脉多普勒超声,必要时进一步影像学检查。
- 肾素-醛固酮系统、甲状腺功能、皮质醇等内分泌评估(由医生根据情况决定)。
- 肝肾功能、电解质、尿检、心电图等基础评估。
三、居家血压管理:把“测得准”放在第一位
很多家庭卡在“血压忽高忽低,不知道信哪个”。建议:
- 选上臂式电子血压计,袖带尺寸匹配臂围。
- 固定时间测:早起排空后、服药前;晚饭后1小时左右各测一次;每次间隔1分钟测2次取平均。
- 连续记录7天带去复诊(包含日期、时间、收缩压/舒张压、心率、是否头痛心悸、是否漏服药)。
- 若出现持续≥180/120 mmHg或伴胸痛、剧烈头痛、神经系统症状等,应立即就医。
四、饮食与生活方式:针对“高血压+肝囊肿倾向”的安全做法
- 限盐:尽量减少咸菜、腌制品、外卖汤汁、火锅蘸料等“隐形盐”。
- 规律运动:在医生允许前提下,以快走、骑车等中等强度为主;避免突然极限发力导致血压飙升。
- 酒精谨慎:饮酒可影响血压与睡眠;如需饮酒应先与医生确认。
- 避免自行服用不明草药/保健品:病例中患者否认草药使用,这是重要信息。很多“降压”“排毒”产品可能影响肝肾代谢或与降压药相互作用。
五、心理层面的“减负”:把不确定性变成可执行计划
NF1的难点在于“异质性”——同一个诊断,走向可能完全不同。建议把焦虑转化为三件可控的事:
- 建立随访节奏:明确每次复诊要完成什么(血压评估、必要影像、并发症筛查)。
- 准备问题清单:例如“我是否需要再次筛查PHEO/PGL?”“肝囊肿多久复查一次影像?”“是否需要遗传咨询与家属检测?”
- 保留完整资料:影像报告、基因报告原件、用药变化与不良反应记录,能显著提高后续决策效率。
药物与可及性提醒:本文重点不是“抗癌药”,但仍要把用药安全说清楚
本病例的降压治疗使用的是血管紧张素II受体阻滞剂(ARB)方案的一种。具体用药选择需结合个人肾功能、电解质、是否备孕/妊娠等因素由医生决定。对于任何降压药:
- 首次用药或调整剂量后,应按医嘱复查血压及必要时复查电解质、肾功能。
- 出现明显头晕、乏力、心悸或血压过低,及时与医生沟通。
如果你在治疗过程中面临“药物断供、用药选择受限、需要了解国际指南或替代方案”的问题,建议尽早寻求规范渠道帮助,而不要通过非正规途径自行购药。
MedFind能为你做什么:把复杂的诊断路径走得更踏实
当NF1合并高血压、影像又出现多囊肝这类“不典型组合”时,最折磨人的往往不是某一个检查,而是:该先做什么、后做什么、哪些结果真正有意义、下一步该找哪个专科。
在MedFind,我们更希望提供的是“可执行的路线图”:
- AI辅助问诊与治疗方案解读:帮你把既往检查(血压记录、生化指标、影像结论、基因报告要点)结构化整理成问题清单,减少无效就诊与重复检查。
- 全球前沿医学信息与指南要点科普:当医生提到WES、遗传咨询、嗜铬细胞瘤筛查等,你能听得懂、问得对。
- 跨境直邮支持:若你在规范处方与医生指导下需要某些国内暂不易获得的药物选择或长期用药保障,我们可以协助你了解合规可及的路径与风险点,尽量让治疗不断档、更安心。
如果你愿意,可以把“已确诊的疾病(如NF1)+目前最困扰的症状(如高血压、肝囊肿)+已经做过的检查清单”整理出来,再来咨询。很多时候,答案不是“再做十个检查”,而是把关键的两三个节点做对。
参考信息
Thewjitcharoen Y, Nakasatien S, Veerasomboonsin V, Tsoi STF, Lim CKP, Himathongkam T. Co-Occurrence of Neurofibromatosis Type 1 and Polycystic Liver Disease: A Case of Hypertension with PKHD1 Variant. Am J Case Rep. 2025 Apr 5;26:e947141. doi: 10.12659/AJCR.947141. PMID: 40186343; PMCID: PMC11977431.