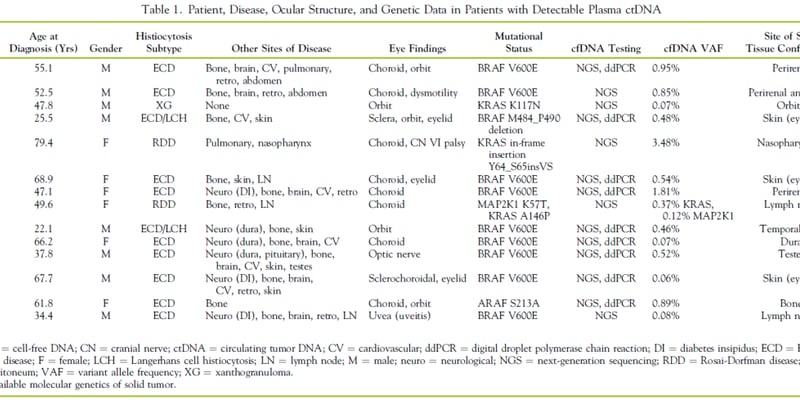
罕见黑色素瘤,如肢端黑色素瘤、黏膜黑色素瘤和葡萄膜黑色素瘤,因其独特的生物学特性和治疗挑战,常常让患者和家属感到无助。与常见的皮肤黑色素瘤相比,这些亚型通常更具侵袭性,对传统疗法反应不佳,且治疗方案相对有限。然而,随着医学的飞速发展,针对罕见黑色素瘤的创新疗法正不断涌现,为无数患者带来了新的希望。本文将深入解析2026年国际黑色素瘤及其他皮肤恶性肿瘤专题研讨会上公布的最新治疗进展和临床数据,帮助您全面了解这些正在改变罕见黑色素瘤治疗格局的关键药物和策略,为您的抗癌之路指明方向。
罕见黑色素瘤:不容忽视的独特挑战
黑色素瘤是一种起源于黑色素细胞的恶性肿瘤,虽然在癌症总数中占比不高,但其恶性程度高、易转移、预后差,对人类健康构成严重威胁。其中,罕见黑色素瘤包括肢端黑色素瘤(发生在手掌、脚底、指甲下等部位)、黏膜黑色素瘤(发生在口腔、鼻腔、生殖泌尿道等黏膜表面)、葡萄膜黑色素瘤(眼部肿瘤)以及促纤维增生性黑色素瘤等。这些亚型之所以被称为“罕见”,不仅是因为它们发病率较低,更是因为它们在基因突变谱、发病机制、肿瘤微环境以及对传统治疗的反应上,都与常见的皮肤黑色素瘤有着显著差异。这使得它们在诊断和治疗上都面临着独特的挑战,导致历史上面临治疗手段缺乏、疗效不佳的困境。因此,针对这些亚型的精准研究和创新疗法的开发显得尤为重要。
免疫疗法:促纤维增生性黑色素瘤的曙光
什么是促纤维增生性黑色素瘤?
促纤维增生性黑色素瘤(Desmoplastic Melanoma, DM)是一种罕见且侵袭性较强的皮肤黑色素瘤亚型。它以其独特的病理学特征——肿瘤细胞被大量纤维组织包裹——而得名。尽管其罕见,但在免疫治疗领域却展现出惊人的敏感性。
PD-1抑制剂的作用机制与帕博利珠单抗
免疫治疗的核心原理是激活患者自身的免疫系统来识别并攻击癌细胞。PD-1抑制剂是其中的佼佼者,它通过阻断PD-1/PD-L1信号通路,解除肿瘤细胞对免疫细胞的“伪装”和“刹车”,让T细胞重新恢复对癌细胞的杀伤力。帕博利珠单抗 (Pembrolizumab) 便是这类免疫检查点抑制剂的代表药物。
SWOG S1512临床试验的突破性成果
在针对可切除的促纤维增生性黑色素瘤患者开展的II期SWOG S1512试验(NCT02775851)中,研究人员采用了新辅助治疗策略,即在手术前给予患者3个周期的帕博利珠单抗 (Pembrolizumab) 治疗。这项研究取得了令人振奋的成果:
- 病理完全缓解(pCR)率高达71%:“病理完全缓解”意味着在手术切除的肿瘤组织中,病理医生没有发现任何存活的癌细胞。对于患者而言,这意味着肿瘤在术前治疗中已被极大程度地清除,是预后极好的强烈信号,预示着未来复发风险的显著降低。
- 卓越的长期生存数据:长期随访数据显示,在55名可切除和不可切除的DM患者中,仅有两例与黑色素瘤相关的死亡。这充分彰显了抗PD-1疗法在这一亚型中的强大疗效和显著的生存获益潜力。
这项研究为促纤维增生性黑色素瘤患者提供了极为有效的治疗策略,有望显著提高治愈率和患者的长期生存质量。对于被诊断为DM的患者,新辅助免疫治疗无疑是目前最值得关注的治疗方向之一。
靶向治疗:KIT突变型黑色素瘤的关键选择
KIT突变在罕见黑色素瘤中的作用
基因突变是癌症发生发展的驱动力之一。在罕见黑色素瘤中,特别是肢端黑色素瘤和黏膜黑色素瘤,KIT基因突变(一种原癌基因)比在皮肤黑色素瘤中更为常见。KIT基因编码一种细胞表面的酪氨酸激酶受体,当它发生突变时,会异常激活细胞内的信号通路,导致癌细胞失控增殖,如同一个“永不关闭的生长开关”。
靶向治疗的“精准打击”
靶向治疗的理念是“精准打击”,它不同于传统化疗的“地毯式轰炸”,而是专门针对癌细胞特有的分子靶点(如KIT突变蛋白)发挥作用,从而更有效地杀伤癌细胞,同时最大限度地减少对正常细胞的伤害,降低副作用。对于具有KIT突变的患者,靶向KIT激酶的抑制剂成为了重要的治疗选项。
主要KIT抑制剂药物及疗效
一项对19项涉及KIT抑制剂治疗不可切除或转移性黏膜、肢端或慢性日光损伤黑色素瘤的研究进行的荟萃分析,汇总了多种KIT抑制剂的临床数据,包括:
- 伊马替尼 (Imatinib):最早上市的酪氨酸激酶抑制剂之一。
- 尼洛替尼 (Nilotinib):与伊马替尼相似,但针对某些突变可能更有效。
- 达沙替尼 (Dasatinib):多靶点酪氨酸激酶抑制剂。
分析结果显示:
- 总客观缓解率(ORR)为15%:“客观缓解率”是指肿瘤体积缩小达到一定标准(通常是30%以上)的患者比例。这意味着有15%的患者通过这些靶向治疗,肿瘤得到了明显控制。
- 尼洛替尼表现略优:尼洛替尼 (Nilotinib) 单药治疗的ORR略高,达到20%。
- 不同部位的ORR差异:对肢端黑色素瘤患者的ORR为22%,而黏膜黑色素瘤为14%。
这些数据表明,对于携带KIT突变的肢端和黏膜黑色素瘤患者,靶向治疗是一个有效的治疗选择,可以帮助部分患者控制疾病进展,改善预后。在治疗前进行基因检测以明确是否存在KIT突变,是选择这类治疗方案的关键。
不同亚型:免疫疗法反应为何差异显著?
免疫检查点抑制剂的局限性
尽管免疫检查点抑制剂(ICI)在多种癌症治疗中取得了革命性成功,但其疗效并非对所有癌症亚型或所有患者都一视同仁。在罕见黑色素瘤中,虽然免疫治疗也是标准疗法之一,但其有效率与常见的皮肤黑色素瘤相比存在显著差异。
肢端黑色素瘤对免疫疗法的反应
荷兰一项大规模队列研究揭示了肢端黑色素瘤患者对免疫疗法的反应情况:
- PD-1单药治疗:肢端黑色素瘤患者的ORR为34%,显著低于皮肤黑色素瘤患者的54%。
- 联合免疫治疗:伊匹木单抗 (Ipilimumab)/**纳武利尤单抗 (Nivolumab) 联合治疗在肢端黑色素瘤中的ORR为33%,同样低于皮肤黑色素瘤患者的53%。
这些数据提示我们,肢端黑色素瘤的肿瘤微环境和基因组特征可能使其对免疫疗法的敏感性相对较低,这需要我们探索更有效的联合治疗策略或新的免疫治疗靶点。
黏膜黑色素瘤对免疫疗法的反应
针对黏膜黑色素瘤的汇总数据显示,纳武利尤单抗 (Nivolumab)/**伊匹木单抗 (Ipilimumab) 联合治疗的客观缓解率为37.1%(95%置信区间为21.5%-55.1%),而同期皮肤黑色素瘤的ORR则高达60.4%(95%置信区间为54.9%-65.8%)。
这种差异强调了罕见黑色素瘤的生物学复杂性。不同的基因突变背景、肿瘤细胞的免疫原性以及肿瘤微环境中的免疫抑制因素,都可能影响免疫检查点抑制剂的疗效。因此,针对不同亚型的黑色素瘤,我们需要更深入的研究来理解其免疫应答的机制,并开发更加个性化和精准的治疗方案。
葡萄膜黑色素瘤:特泊芬普与细胞疗法的创新突破
葡萄膜黑色素瘤的独特性
葡萄膜黑色素瘤是起源于眼球葡萄膜的恶性肿瘤,其生物学特性与皮肤黑色素瘤截然不同。这类肿瘤常由_GNAQ_或_GNA11_基因突变驱动,这些突变在其他黑色素瘤类型中较为罕见。由于其独特的发病部位和基因背景,葡萄膜黑色素瘤对传统化疗和免疫检查点抑制剂的反应通常不佳,治疗选择有限,预后较差。
特泊芬普 (Tebentafusp):生存期显著延长的新里程碑
特泊芬普 (Tebentafusp) (商品名Kimmtrak) 的出现,为携带HLA-A*02:01基因型的转移性葡萄膜黑色素瘤患者带来了革命性的希望。这是一种独特设计的双特异性T细胞重定向剂,它能同时结合肿瘤细胞表面的gp100抗原和T细胞表面的CD3受体,从而将患者自身的T细胞引导至并激活,使其精准杀伤肿瘤细胞。然而,需要注意的是,该药物的有效性高度依赖于患者是否携带特定的HLA-A*02:01基因型。
在关键的III期IMCgp100-202临床试验(NCT03070392)中,特泊芬普 (Tebentafusp) 与研究者选择的治疗(包括帕博利珠单抗 (Pembrolizumab)、伊匹木单抗 (Ipilimumab) 或达卡巴嗪)进行了对比:
- 中位总生存期(OS)显著延长:接受特泊芬普 (Tebentafusp) 治疗的患者中位总生存期达到22个月,而对照组仅为16个月。总生存期是衡量癌症药物疗效最重要的指标之一,直接反映了药物延长患者生命的能力。6个月的生存期延长对于晚期癌症患者而言,意义重大,意味着更多的生活时间和更高的生活质量。
特泊芬普 (Tebentafusp) 的获批上市,标志着葡萄膜黑色素瘤治疗领域的一个重要里程碑,为符合条件的患者提供了首个能够显著延长生存期的系统性治疗方案。
新兴细胞疗法:PRAME特异性T细胞的巨大潜力
除了特泊芬普 (Tebentafusp),以PRAME特异性T细胞(IMA203)为代表的细胞疗法也展现出令人鼓舞的潜力。这类疗法通过从患者体内提取T细胞,在体外进行基因改造,使其能够特异性地识别并攻击肿瘤细胞表面的PRAME抗原,然后将改造后的T细胞回输到患者体内,发挥强大的抗肿瘤作用。
一项针对IMA203的I期临床试验(NCT03686124)显示,在16名既往接受过治疗的晚期或转移性葡萄膜黑色素瘤患者中,客观缓解率(ORR)高达67%。尽管这是一项早期试验,样本量较小,但如此高的缓解率预示着PRAME特异性T细胞疗法在未来葡萄膜黑色素瘤治疗中可能发挥重要作用,为更多患者带来治愈的希望。
黏膜黑色素瘤:新辅助疗法开辟治疗新途径
黏膜黑色素瘤的侵袭性与治疗困境
黏膜黑色素瘤是一种侵袭性极强的黑色素瘤亚型,由于其发生部位隐匿、发现时往往已处于晚期,且对传统治疗反应不佳,因此预后通常比皮肤黑色素瘤更差。传统的治疗方案通常以手术切除为主,但即使彻底切除,复发和转移的风险依然很高。
新辅助免疫检查点抑制剂的探索
为了改善黏膜黑色素瘤的预后,医学界正在积极探索新辅助治疗策略——即在手术前进行全身性药物治疗。近期研究评估了新辅助免疫检查点抑制剂(ICI)在淋巴结阳性或卫星病灶黏膜黑色素瘤患者中的作用。
在一项针对36名患者的研究中,主要采用的是伊匹木单抗 (Ipilimumab)/**纳武利尤单抗 (Nivolumab) 联合免疫治疗方案。研究结果显示:
- 主要病理缓解(MPR)率为26%:“主要病理缓解”是指在手术切除的肿瘤组织中,存活的癌细胞比例大幅减少,通常低于10%。这意味着在手术前,联合免疫治疗已经有效地杀灭了大部分肿瘤细胞,这对于降低术后复发风险、延长患者生存期具有重要意义。
这项研究为黏膜黑色素瘤患者提供了新的治疗思路,提示早期介入全身性免疫治疗(新辅助治疗)有可能改变这种侵袭性亚型的治疗格局,为患者带来更好的长期疗效。未来还需要更大规模的临床试验来进一步验证其长期生存获益。
展望未来:个性化精准治疗与MedFind的助益
回顾2026年国际黑色素瘤及其他皮肤恶性肿瘤专题研讨会的最新进展,我们欣喜地看到,在罕见黑色素瘤这一极具挑战的领域,医学界正通过不懈努力,不断突破治疗瓶颈。从针对促纤维增生性黑色素瘤的PD-1抑制剂,到KIT突变型黑色素瘤的靶向药物,再到葡萄膜黑色素瘤的特泊芬普 (Tebentafusp) 和新兴细胞疗法,以及黏膜黑色素瘤的新辅助免疫策略,每一项进展都为患者带来了新的希望。
未来的罕见黑色素瘤治疗将更加注重个性化和精准化。基因检测将成为常规手段,帮助医生根据患者具体的基因突变和免疫特征,选择最适合的靶向药、免疫疗法或细胞疗法。尽管这些创新疗法充满希望,但患者在药物可及性、高昂的费用以及获取准确信息方面仍面临诸多挑战。
作为由癌症患者家属发起的抗癌信息共享平台,MedFind深知患者和家属的焦虑与不易。我们致力于整合最新的抗癌资讯、全球诊疗指南和药物信息,并通过AI辅助问诊,为患者提供个性化的专业建议。更重要的是,MedFind核心服务之一是协助患者构建跨境购药渠道,帮助您安全、高效地获取国内尚未上市但国际上已获批的创新药物。我们希望通过提供全面、准确的信息和便捷的购药途径,赋能每一位罕见黑色素瘤患者及其家庭,共同战胜疾病,延长生存期,提升生活质量。
参考文献
- Faries M. Latest advances in managing rare melanomas. Presented at the 22nd Annual International Symposium on Melanoma and Other Cutaneous Malignancies; Beverly Hills, CA; February 21, 2026.
- Kendra KL, Bellasea SL, Eroglu Z, et al. Anti-PD-1 therapy in unresectable desmoplastic melanoma: the phase 2 SWOG S1512 trial. Nat Med. 2025;31(11):3668-3674. doi:10.1038/s41591-025-03875-5
- Steeb T, Wessely A, Petzold A, et al. c-Kit inhibitors for unresectable or metastatic mucosal, acral or chronically sun-damaged melanoma: a systematic review and one-arm meta-analysis. Eur J Cancer. 2021;157:348-357. doi:10.1016/j.ejca.2021.08.015
- van Not OJ, de Meza MM, van den Eertwegh AJM, et al. Response to immune checkpoint inhibitors in acral melanoma: A nationwide cohort study. Eur J Cancer. 2022;167:70-80. doi:10.1016/j.ejca.2022.02.026
- D’Angelo SP, Larkin J, Sosman JA, et al. Efficacy and safety of nivolumab alone or in combination with ipilimumab in patients with mucosal melanoma: a pooled analysis. J Clin Oncol. 2017;35(2):226-235. doi:10.1200/JCO.2016.67.9258
- Nathan P, Hassel JC, Rutkowski P, et al. Overall survival benefit with tebentafusp in metastatic uveal melanoma. N Engl J Med. 2021;385(13):1196-1206. doi:10.1056/NEJMoa2103485
- Patel SP, Tsimberidou AM, Luke JJ, et al. Efficacy and safety of IMA203, a PRAME-directed T-cell receptor (TCR) T-cell therapy, in patients with previously treated advanced or metastatic uveal melanoma from a phase I trial. Ann Oncol. 2025;36(suppl 2):S882. doi:10.1016/j.annonc.2025.08.2228
- Ho J, Mattei J, Tetzlaff M, et al. Neoadjuvant checkpoint inhibitor immunotherapy for resectable mucosal melanoma. Front Oncol. 2022;12:1001150. doi:10.3389/fonc.2022.1001150