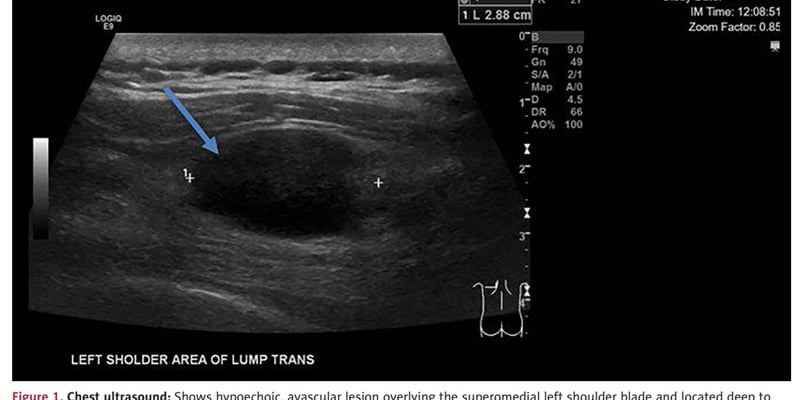
三联治疗后到底有没有机会转成可手术?不可切除肝细胞癌患者最关心的,不只是“能不能缩瘤”,更是“能不能活得更久、能不能争取根治机会”。在经导管动脉化疗栓塞联合靶向药和PD-1抑制剂的治疗路径中,哪些人预后更差、哪些人更该尽早评估手术,已经有了越来越清晰的线索。一个值得重视的指标是IgG/IgM比值。
这类治疗通常被称为TACE+TKI+PD-1抑制剂三联治疗,也常被简称为“TTP三联方案”。它的核心目标不是单纯延缓进展,而是尽可能提高客观缓解率,帮助部分原本失去手术机会的患者实现降期,进入挽救性肝切除窗口。对肝细胞癌患者来说,这往往意味着治疗目标从“控制疾病”向“争取长期生存”推进了一步。
什么是肝癌三联转化治疗?
所谓三联治疗,是把TACE局部治疗、靶向治疗和免疫治疗联合起来。三者并不是简单叠加,而是各自作用于肿瘤不同环节。
- TACE:直接阻断肿瘤供血,并把化疗药物更集中地送到肿瘤区域。
- TKI:抑制肿瘤血管生成和相关增殖信号,常见药物包括仑伐替尼(乐卫玛, Lenvatinib)、索拉非尼、多纳非尼等。
- PD-1抑制剂:解除肿瘤对免疫系统的抑制,恢复T细胞抗肿瘤活性,常用药物包括卡瑞利珠单抗(艾瑞卡, Camrelizumab)、信迪利单抗(达伯舒, Sintilimab)、替雷利珠单抗(百泽安, Tislelizumab),以及在国际研究中备受关注的帕博利珠单抗(可瑞达, Pembrolizumab)。
为什么这套方案会受到关注?因为单用TACE往往容易出现肿瘤缺血缺氧后的“反弹性血管生成”,而靶向药可以部分抑制这一过程;免疫治疗则有机会把局部治疗释放出的肿瘤抗原转化成更强的全身抗肿瘤反应。对初始不可切除肝细胞癌来说,这正是转化治疗的逻辑基础。
哪些肝癌患者属于初始不可切除?
“不可切除”不等于“完全没有治疗机会”。在临床上,初始不可切除肝细胞癌通常包括以下几类情况:
- 预计切除后残余肝体积不足;
- 难以实现R0切除,也就是无法完整切净肿瘤;
- 存在大血管侵犯;
- 合并肝外转移或整体情况暂不适合立即手术。
这类患者治疗的重点,不只是“控制肿瘤”,还要不断评估是否出现“从不可切除变成可切除”的时机。很多患者在治疗过程中容易忽视这一点,结果错过最佳手术窗口。
这项研究到底说明了什么?
一项针对151例初始不可切除肝细胞癌患者的回顾性研究,观察了TACE联合TKI和PD-1抑制剂三联治疗的疗效、安全性以及IgG/IgM的预后价值。患者大多具有乙肝背景,且相当一部分已属BCLC C期,属于临床中较常见、也较棘手的人群。
在用药构成上,绝大多数患者接受了仑伐替尼作为TKI;PD-1抑制剂则以卡瑞利珠单抗为主,也包括信迪利单抗和替雷利珠单抗。
核心疗效数据怎么看?
| 指标 | 结果 | 临床意义 |
|---|---|---|
| 客观缓解率 ORR | 83.4% | 提示缩瘤能力较强,转化治疗潜力较高 |
| 疾病控制率 DCR | 94.0% | 多数患者可获得病情稳定或缓解 |
| 中位无进展生存期 PFS | 12.5个月 | 反映疾病控制持续时间 |
| 中位总生存期 OS | 26.7个月 | 提示联合治疗具备较好的长期获益潜力 |
| 挽救性肝切除比例 | 23.2% | 约四分之一患者获得进一步争取根治的机会 |
对初始不可切除肝细胞癌来说,23.2%的患者最终能进入挽救性肝切除,这个信息非常重要。因为真正可能显著改变长期生存结局的,往往不是单一药物本身,而是通过系统治疗把患者送进手术通道。
IgG/IgM为什么值得患者关注?
IgG和IgM都是免疫球蛋白,属于体液免疫系统的重要组成部分。简单理解,IgG/IgM并不是传统意义上的肿瘤标志物,但它可能反映肿瘤相关免疫状态、炎症背景以及机体对肿瘤的复杂反应。
这项研究最值得注意的发现是:高IgG/IgM比值与更差的总生存相关。换句话说,在接受三联治疗的患者中,治疗前如果IgG/IgM较高,长期预后可能更差,需要更加积极和精细的管理。
高低IgG/IgM组差异有多大?
| 分组 | IgG/IgM界值 | 中位PFS | 中位OS | 结论 |
|---|---|---|---|---|
| 高IgG/IgM组 | >13.23 | 10.1个月 | 20.6个月 | 总生存更差 |
| 低IgG/IgM组 | ≤13.23 | 15.7个月 | 未达到 | 长期生存更优 |

不同IgG/IgM比值患者接受三联治疗后的生存曲线对比
需要注意的是,PFS差异接近统计学界值,但OS差异已经达到统计学意义。这意味着IgG/IgM可能更能反映长期结局,而不只是短期影像学控制效果。
为什么高IgG/IgM可能提示预后更差?
现有机制研究提示,肝癌中的免疫球蛋白变化并不只是“免疫强弱”的简单体现。某些情况下,较高的IgG相关反应可能与肿瘤微环境中的促肿瘤炎症、异常浆细胞浸润、免疫抑制网络激活有关。也就是说,指标高并不一定代表机体“更能抗癌”,有时反而提示肿瘤与免疫系统之间形成了对肿瘤更有利的环境。
这也是为什么患者不能只看AFP。AFP高低固然重要,但并不能替代对全身免疫炎症状态的评估。IgG/IgM这类指标的价值,在于帮助识别“看起来都在接受同样方案,但结局可能不同”的患者。
IgG/IgM高,是否就意味着没机会?
不意味着没机会,真正关键的是更早争取转化成功和手术机会。研究显示,无论在高IgG/IgM组还是低IgG/IgM组,接受挽救性肝切除的患者总生存都更好。

不同IgG/IgM亚组中,是否接受挽救性肝切除与总生存差异
这条信息对患者决策意义非常大:高风险并不等于无效治疗,高风险更意味着要密切评估“什么时候能手术”。如果只停留在“先打药看看”,却没有持续让肝外科、介入科、肿瘤内科联合复评,就可能失去最佳切除时机。
哪些因素还会影响总生存?
除了IgG/IgM,研究中的多因素分析还提示以下因素与总生存相关:
- AFP>400 ng/mL,提示肿瘤生物学行为可能更差;
- BCLC分期更晚,往往代表病情更复杂;
- 大血管侵犯,是明确的不良预后因素之一。
这说明判断预后不能只看单个指标,而应把肿瘤负荷、侵犯范围、肝功能、免疫炎症状态、转化后是否能手术放在一起综合分析。

多因素分析显示IgG/IgM和大血管侵犯等因素与总生存显著相关
三联治疗常见副作用怎么管?
患者最怕两件事:一是治疗没效果,二是副作用扛不住。研究显示,三联治疗总体耐受性尚可,最常见不良事件包括转氨酶升高、胆红素升高和腹痛。把副作用管理好,才有机会把治疗坚持到可转化、可手术。
| 常见不良反应 | 发生情况 | 居家观察重点 | 何时尽快就医 |
|---|---|---|---|
| 丙氨酸氨基转移酶升高 | 48.9% | 复查肝功能,避免饮酒和肝毒性药物 | 黄疸、明显乏力、恶心呕吐加重 |
| 天冬氨酸氨基转移酶升高 | 43.6% | 监测食欲、尿色和右上腹不适 | 指标快速上升或伴发热 |
| 腹痛 | 32.9% | 区分术后栓塞反应还是持续性加重疼痛 | 持续剧烈腹痛、腹胀、呕吐 |
| 总胆红素升高 | 31.9% | 注意皮肤巩膜发黄、尿色变深 | 黄疸明显进展或大便颜色异常变浅 |
居家管理要点
- 肝功能监测不能拖:尤其是TACE后和免疫、靶向用药初期,医生安排的复查时间尽量不要自行延后。
- 出现发热别硬扛:可能是栓塞后综合征,也可能合并感染,需要医生判断。
- 血压要规律测:TKI可引起高血压,晨起和睡前测量更容易发现问题。
- 腹泻、食欲差、体重下降要记录:这是评估耐受性和是否需要调整药物剂量的重要依据。
- 乙肝相关肝癌必须规范抗病毒:抗病毒不到位,可能影响肝功能稳定,也可能干扰后续治疗连续性。
治疗后多久该复查?重点看什么?
临床实践中,首次治疗后通常会在4到6周进行第一次影像和实验室复评,此后大多每2个月复查一次。复查不是只看肿瘤有没有缩小,还要同时回答四个问题:
- 肿瘤是否达到部分缓解、稳定还是进展;
- 肝功能能否承受下一轮治疗;
- 有没有免疫相关不良反应或靶向药毒性;
- 现在是否已具备切除机会。
很多患者在影像学提示明显缩瘤后,仍然继续机械性重复原方案,却没有接受肝胆外科评估,这是非常可惜的。对于初始不可切除肝细胞癌,复查的真正意义之一,就是不断寻找手术窗口。
三联治疗适合所有肝癌患者吗?
并不是。是否适合三联方案,通常要综合看以下条件:
- 体能状态是否较好,常见要求为ECOG 0到1分;
- 肝功能是否仍有一定储备,通常需Child-Pugh评分较低;
- 有无可评估病灶,便于后续判断疗效;
- 能否承受TACE、靶向和免疫联合带来的整体毒性;
- 是否存在需要优先处理的出血风险、感染风险或严重合并症。
因此,三联治疗不是“药越多越好”,而是“多学科评估后,选择最适合自己的组合和节奏”。
患者最关心的药物怎么选?
研究中最常用的组合是仑伐替尼加卡瑞利珠单抗,这也符合当前临床实践中较常见的路径。不同地区、不同医院、不同医保和可及性条件下,PD-1抑制剂和TKI的选择会有所差异。
| 治疗组成 | 研究中使用情况 | 患者决策关注点 |
|---|---|---|
| TKI | 以仑伐替尼为主,少数为多纳非尼 | 疗效证据、肝功能、血压、费用、购药便利性 |
| PD-1抑制剂 | 以卡瑞利珠单抗为主,也包括信迪利单抗、替雷利珠单抗 | 不良反应谱、治疗周期、支付能力、医院可获得性 |
| 局部治疗 | 传统TACE或药物洗脱微球TACE | 病灶位置、供血情况、介入团队经验 |
国际研究中,帕博利珠单抗联合仑伐替尼及TACE的方案也受到高度关注。对于部分需要了解全球方案、不同药物路径和可及性差异的患者,单靠门诊短时间沟通往往远远不够。
IgG/IgM能立刻指导用药更换吗?
现阶段还不能简单理解为“高IgG/IgM就要换方案”。更准确的说法是:IgG/IgM可作为风险分层的参考指标之一,帮助医生和患者更早意识到预后差异,进而做出更积极的治疗管理。
它可能带来的临床价值包括:
- 帮助识别需要更密切随访的人群;
- 提示尽早进行多学科复评,争取手术时机;
- 结合AFP、BCLC分期、大血管侵犯情况,完善预后判断;
- 为后续前瞻性研究提供方向。
但它还不是单独决定治疗方案的“硬指标”,患者不应自行据此停药、换药或放弃手术评估。
哪些现实问题最容易耽误病情?
对很多肝癌家庭来说,真正的难点不只是“知道三联治疗”,而是下面这些更现实的问题:
- 不知道自己是否还有转化手术机会;
- 复查后看不懂影像报告和疗效评估;
- 不同医院给出的方案不一致,不知道如何判断;
- 想了解国内外前沿药物和研究进展,却缺少系统、可信的信息源;
- 部分药物可及性有限,购药路径复杂,担心真假、时效和合规性。
这正是肝癌患者最需要专业支持的环节。真正有价值的服务,不是简单罗列药名,而是把病情分期、治疗证据、药物选择、购药可及性、复查节点和手术时机串成一条清晰路径。
下一步怎么做更稳妥?
如果正在接受或准备接受不可切除肝细胞癌的三联治疗,建议优先确认以下几件事:
- 当前病情是否属于明确的转化治疗目标人群;
- 治疗前是否完成基线肝功能、AFP、影像分期和必要的免疫炎症指标评估;
- 每次复查后,是否都由介入科、肿瘤内科、肝外科联合判断“能否手术”;
- 出现副作用时,是否有清晰的处理预案,而不是自行停药;
- 如需了解不同国家和地区的前沿药物信息、方案差异或药物可及性,是否有可靠渠道辅助决策。
对很多家庭来说,抗癌最怕的不是没有希望,而是信息断层。把证据看懂,把治疗节奏踩准,把药物和手术窗口衔接好,往往就能多争取一分机会。
MedFind持续关注肝细胞癌三联治疗、转化手术和全球前沿药物进展,帮助患者把复杂证据翻译成可执行的治疗信息。如果正在面临“方案怎么选”“复查后意味着什么”“药物如何合规获取”等难题,可进一步了解MedFind的AI辅助问诊与抗癌药跨境直邮服务,用更清晰的路径减少决策盲区,为下一步治疗争取确定性。
【参考文献】
Original article DOI: 10.12449/JCp60114
mRECIST criteria and CTCAE v5.0 were referenced in the study methodology.