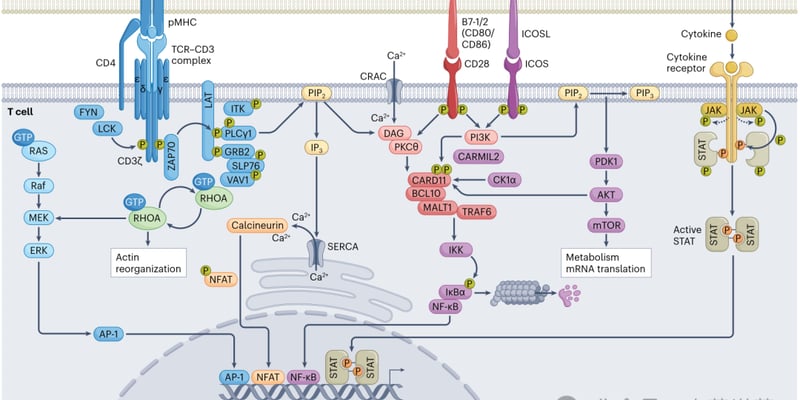
对于很多急性白血病患者和家属来说,最焦虑的往往不只是“是不是白血病”,而是“到底是哪一种”“风险高不高”“该选什么治疗”。这些问题的答案,很大程度上都藏在基因和染色体检测里。最新研究提示,一种叫光学基因组图谱(Optical Genome Mapping,OGM)的新技术,能够在部分患者中发现常规检测遗漏的重要遗传变异,并在近20%的病例中帮助进一步完善诊断或风险分层。对于希望尽可能少走弯路、尽早明确治疗方向的患者而言,这项进展值得认真了解。
为什么急性白血病一定要做基因检测?
急性白血病并不是单一疾病,而是一大类起病急、进展快的血液肿瘤。临床上常见的包括急性髓系白血病和急性淋巴细胞白血病。虽然都叫“急性白血病”,但不同患者的染色体异常、基因突变、复发风险和适合的治疗路径可能完全不同。
医生之所以反复强调做检查,是因为基因检测结果会直接影响三件大事:
- 疾病分型:明确属于哪一类白血病,是否存在特定融合或染色体重排;
- 风险分层:判断是低危、中危还是高危,影响是否需要更强化治疗;
- 治疗决策:决定化疗强度、是否考虑靶向药、是否需尽早评估造血干细胞移植。
可以把它理解成“先看清敌人,再决定打法”。如果遗传异常看得不全,后面的判断就可能不够精准。
常规检测为什么仍可能“看不全”?
目前急性白血病的常规遗传学检测,通常需要几种方法一起做,常见包括染色体核型分析、荧光原位杂交(FISH)和基于基因面板的二代测序(NGS)。这些检查都很重要,但各有“擅长”和“盲区”。
打个比方,如果把白血病细胞的基因组比作一本厚厚的百科全书,那么:
- 核型分析像是从远处看整本书的装订结构,适合发现大的染色体变化,但分辨率有限;
- FISH像拿着手电筒照某几页重点内容,适合验证特定异常,但必须“有的放矢”;
- NGS面板像重点检查若干已知高频错字,能发现不少基因突变,但对某些复杂结构变异未必敏感。
也就是说,传统流程并不是“不好”,而是需要多种方法拼图。在大多数患者身上,这种组合可以提供相当完整的信息;但在一部分病例中,仍可能遗漏一些临床上重要的结构异常或拷贝数变化。
什么是OGM?它到底在看什么?
光学基因组图谱是一种从全基因组层面观察染色体结构的新技术。它不是只盯着几个基因,也不是只看很大的染色体变化,而是尝试以更全面、相对无偏的方式,把整个基因组“铺开来看”。
通俗地说,OGM更像是把整本“基因说明书”一页页摊平,再去寻找哪里缺了一段、重复了一段、顺序颠倒了,或者不同章节之间“串页”了。这类变化在医学上常表现为:
- 拷贝数异常:某段基因材料增多或减少;
- 结构异常:如易位、倒位、插入、缺失等;
- 复杂变异:常规技术不容易完整捕捉的复杂染色体重排。
研究者认为,正是因为OGM能够更全面地观察不同大小、不同类型的遗传改变,所以有机会补上传统检测流程中的“信息缺口”。
这项研究发现了什么?
这项研究评估了OGM在200例急性白血病患者中的实际表现。结果显示,OGM在检测遗传改变方面表现出较高的敏感性和特异性,分析性能稳定可靠。
更关键的是,OGM一共识别出640多项具有临床报告意义的遗传变异,而常规标准检测流程联合应用核型分析、FISH和NGS后,共发现444项。也就是说,OGM帮助发现了更多可用于临床判断的重要异常。
尤其值得患者关注的是:接近20%的病例中,OGM发现了常规检测遗漏、但具有临床意义的异常。这些额外发现并不是“多看见一点小问题”那么简单,而是可能进一步影响:
- 最终诊断是否更准确;
- 风险分层是否需要上调或下调;
- 治疗方案的选择是否需要调整;
- 对预后的判断是否更贴近真实情况。
| 研究关键信息 | 结果 |
|---|---|
| 纳入患者数 | 200例急性白血病患者 |
| OGM检出的临床可报告变异 | 640多项 |
| 常规检测检出的临床可报告变异 | 444项 |
| 额外发现临床重要异常的比例 | 近20% |
| 临床意义 | 可完善诊断、优化风险分层、辅助治疗选择 |
“近20%多发现”对患者意味着什么?
很多家属看到这类数据时,第一反应是:“那我现在做的检查是不是不够?”这个问题需要冷静看待。
首先,这并不意味着现有检查没有价值。研究也明确指出,常规检测仍然是当前诊疗流程的重要组成部分。在许多医院,核型分析、FISH和NGS依然是白血病诊断的基础工具。
但这项研究说明,如果条件允许,OGM作为补充工具,可能帮助部分患者看得更全。尤其当患者存在以下情况时,医生可能会更重视扩大遗传学评估范围:
- 常规检测结果与临床表现不完全吻合;
- 疑似存在复杂染色体异常;
- 风险分层边界不清,可能影响治疗强度选择;
- 需要尽可能完整地评估预后信息。
换句话说,OGM的价值不一定在于“取代一切”,而更像是在关键病例中,帮助医生把遗漏的线索补回来。
OGM会完全替代核型、FISH和NGS吗?
从这项研究的结论来看,答案是:短期内未必会完全替代,但作为补充手段价值很高。
研究者提到,在他们所在机构,OGM因为检测周转时间较长,目前还不能完全取代核型分析。对急性白血病来说,时间非常关键,很多患者需要尽快完成初步分型并启动治疗。因此,临床现实往往不是“二选一”,而是根据时效、可及性和问题类型来组合使用。
这也提醒患者和家属:面对基因检测,不是“做得越新越好”,而是要看这项检查能否回答你当前最重要的临床问题。如果医生建议在常规检测基础上增加更深入的遗传学评估,往往是因为这会影响后续决策,而不是单纯为了“多做检查”。
哪些患者更需要关注更全面的遗传学评估?
以下几类人群,通常更值得与医生讨论是否需要更系统的遗传学检测:
- 初诊分型不够清晰:病理、免疫分型与遗传学结果之间存在疑点;
- 疑似高危或复杂核型:治疗路径可能因风险等级不同而明显变化;
- 复发或难治患者:需要重新梳理疾病生物学特征,为后续治疗寻找依据;
- 准备制定长期治疗计划:如评估移植时机、后续监测重点等;
- 常规检查结果有限:不能充分解释病情,或存在“结果阴性但临床高度怀疑”的情况。
当然,是否需要进一步检测,最终还要结合医院条件、样本质量、经济承受能力以及医生经验综合判断。
患者最关心的实际问题
1. 检出更多异常,就一定更严重吗?
不一定。检出更多异常,首先意味着信息更完整。但这些异常的意义并不完全相同。有些会直接改变诊断和风险分层,有些则需要结合其他结果综合解读。因此,关键不在于“查出多少”,而在于“这些结果会不会改变治疗”。
2. 检测结果复杂,看不懂怎么办?
这是非常普遍的问题。急性白血病的遗传报告往往包含大量专业术语,家属自己查资料很容易越查越乱。更稳妥的方式是围绕以下问题去问医生:
- 这份报告最重要的异常是哪几个?
- 它们会不会改变我的诊断?
- 我的风险分层属于哪一级?
- 这些结果会影响用药和移植决策吗?
- 还需不需要补做其他检测?
如果能把这些问题问清楚,很多看似复杂的报告其实就能“落地”到治疗决策上。
3. 国内能不能做这类更先进的检测?
从全球趋势看,更全面的分子与细胞遗传学检测正在逐步进入临床实践。但不同地区、不同医院的配置和开展情况差异较大。中国大陆部分大型医院或专业实验室已经在开展更深入的血液肿瘤遗传学检测,不过具体到OGM这项技术,是否常规应用、是否纳入本院流程,还需以当地医院实际条件为准。
患者需要明白的是:检测可及性存在差异,并不等于没有选择。如果当前医院无法提供,仍可以先完成标准诊疗流程,再根据病情和医生建议,评估是否有必要进一步寻求更高层级的检测与解读支持。
除了检测,治疗阶段还要同步关注什么?
很多患者在确诊初期会把全部注意力放在“报告结果”上,却忽略了另一个现实:急性白血病治疗通常节奏很快,支持治疗同样重要。在等待进一步遗传结果期间,患者和家属可以重点留意以下几方面:
- 感染预防:发热、咳嗽、口腔溃疡、排尿不适都要及时报告医生;
- 出血风险:出现牙龈出血、皮肤瘀点、黑便、头痛加重等情况需尽快就医;
- 营养摄入:优先选择干净、易消化、高蛋白食物,避免生食和不洁饮食;
- 药物管理:化疗、抗感染、止吐等药物要严格按医嘱使用,不随意加减;
- 心理压力:面对检查结果反复变化很正常,重要的是让每一步都服务于更精准的治疗。
对家属来说,最有帮助的支持,不一定是立刻找到所有答案,而是帮助患者把信息整理清楚、按时复诊、把关键症状变化及时反馈给医生。
这项研究给我们什么启发?
这项研究最重要的意义在于,它再次证明了:急性白血病的精准诊断,不能只依赖单一检测手段。在部分患者中,更全面的基因组分析能够补充常规检测盲点,帮助医生更准确地完成疾病分型和风险分层。
对于患者而言,这并不意味着要盲目追求最新技术,而是提示我们在关键节点上多问一句:
“我目前的遗传学信息,够不够支持下一步治疗决策?”
如果答案还不够确定,那么进一步评估就可能很有价值。
写在最后:把复杂报告变成可行动方案
白血病的诊断从来不只是拿到一张报告单那么简单。真正重要的是,如何把病理、流式、染色体、基因突变和临床表现整合起来,转化为一套清晰、可执行的治疗方案。像OGM这样的新技术,正让这幅“拼图”变得更完整。
如果您或家人正在面对急性白血病,已经做了核型分析、FISH、NGS,却仍对“分型是否准确”“风险评估是否充分”“后续治疗该怎么选”感到困惑,可以进一步寻求专业的报告解读与方案梳理支持。MedFind可协助患者和家属系统了解前沿检测进展、治疗路径和药物信息,帮助把复杂医学语言翻译成真正听得懂、用得上的决策依据。若涉及海外前沿药物信息获取、跨境用药可及性评估或辅助问诊,也可在合规前提下进一步了解适合自己的选择。