在肿瘤科的候诊区,骨与软组织肿瘤(俗称肉瘤)患者往往是“最孤独”的一个群体。这类疾病由于发病率低、分类极其复杂且症状隐匿,常常被称为“被遗忘的癌症”。许多家属在拿到病理报告的那一刻,面对“未分化”、“去分化”、“滑膜肉瘤”等晦涩名词,第一反应往往是迷茫与焦虑。由于肉瘤的亚型细分高达近200种,传统的诊疗经验往往难以覆盖所有情况,这导致了部分患者在治疗初期可能面临误诊或方案选择的困境。然而,随着分子生物学的发展,基因检测正成为照亮这片迷雾的“灯塔”。今天,我们有幸结合程少会教授的深度解析,为您系统梳理基因检测如何为骨与软组织肿瘤患者指明生存的方向。
精准诊断:让“隐身”的肿瘤现原形
骨与软组织肿瘤的诊断难度在医学界是公认的。为什么即使是有经验的病理科医生,有时也难以给出一个斩钉截铁的结论?这是因为不同亚型的肉瘤在显微镜下的细胞形态非常相似,就像“多胞胎”一样难以分辨。据研究统计,约有10%的肉瘤患者在接受基因检测后,其初始诊断被修正。这种分毫之差,直接决定了后续治疗是南辕北辙还是对症下药。
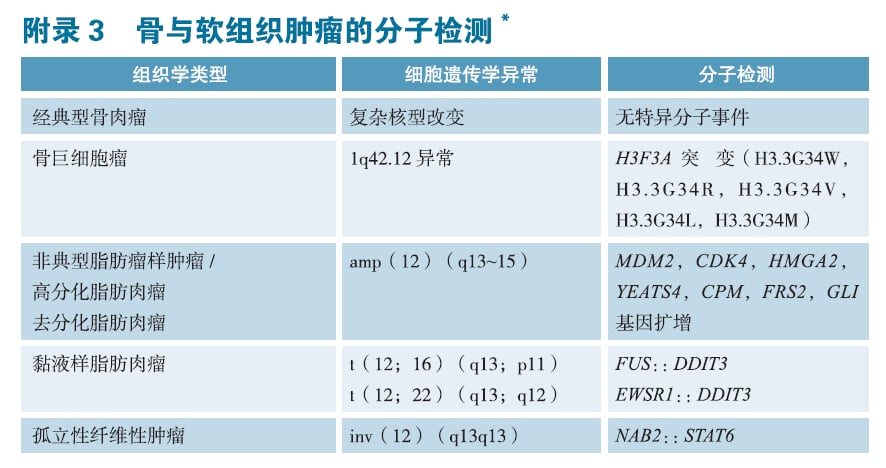
基因检测如何起到“透视眼”的作用?科学家发现,每种肉瘤往往携带特定的“指纹”——即驱动基因变异。例如,高分化和去分化脂肪肉瘤通常伴有MDM2和CDK4基因的扩增;尤因肉瘤则存在特征性的EWSR1基因融合。最新的《2025CSCO骨与软组织肿瘤诊疗指南》已经明确推荐对39种病理亚型进行百余项基因检测。这意味着,基因检测不再是可有可无的“加试题”,而是确保诊断准确性的“必修课”。当然,我们必须强调,基因检测结果需要与临床症状、影像学表现共同印证,即“临床-影像-病理”三位一体的综合判断。

图1:分子遗传学特征在肉瘤分类中的关键应用
靶向治疗:为生命寻找“智能导航”
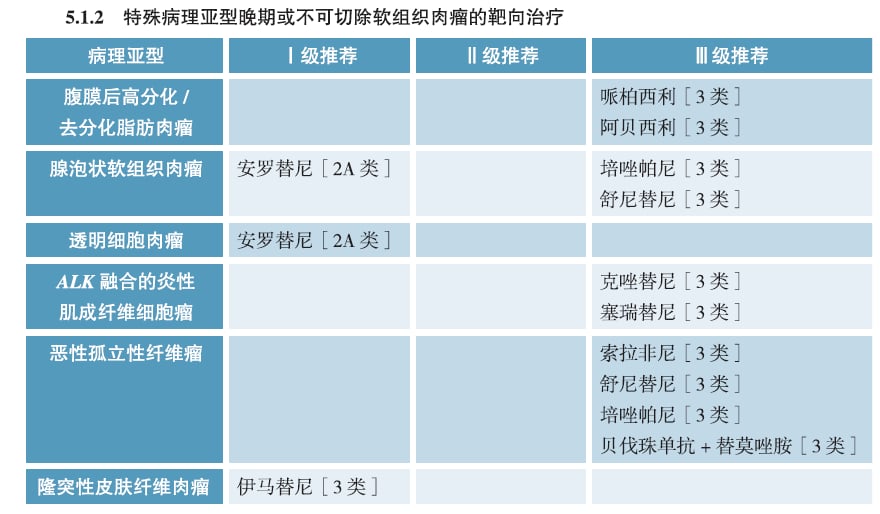
对于那些对传统化疗不敏感,或者治疗后出现进展的患者来说,靶向药物的出现无疑是巨大的希望。靶向治疗就像是给药物装上了“卫星导航”,能够精准识别并打击携带特定基因突变的癌细胞,而不伤及无辜的正常组织。
目前,已有约30%的肉瘤患者可以通过基因检测找到获益的靶向方案。以下是目前临床上最为关注的几类靶点及其对应的“救命药”:
| 基因变异类型 | 对应肉瘤亚型 | 推荐靶向药物 |
|---|---|---|
| NTRK1/2/3融合 | 多种肉瘤 | 恩曲替尼(Rozlytrek, entrectinib)、拉罗替尼(Vitrakvi, larotrectinib) |
| RET基因融合 | 相关肉瘤 | 塞普替尼(Retevmo, selpercatinib) |
| ALK融合 | 炎性肌纤维母细胞瘤 | 克唑替尼(赛可瑞, crizotinib)、塞瑞替尼(赞可达, ceritinib) |
| CDK4扩增 | 去分化脂肪肉瘤 | 哌柏西利(爱博新, palbociclib)、阿贝西利(唯择, abemaciclib) |
此外,对于携带TSC2突变的患者,可以考虑使用依维莫司(飞尼妥, everolimus);而对于极其罕见的BRAF V600E突变,维莫非尼(佐博伏, vemurafenib)联合曲美替尼(迈格替, trametinib)的“双靶”方案也显示出了令人振奋的疗效。这些精准的治疗手段,让曾经被认为“无药可救”的晚期肉瘤患者,获得了高质量长生存的机会。
免疫治疗:激活身体自愈的“超能力”
除了直接打击癌细胞,基因检测还能告诉我们:患者的免疫系统是否能被重新激活?这就是近年来火遍肿瘤界的免疫检查点抑制剂治疗(PD-1/L1治疗)。
程少会教授指出,并非所有肉瘤患者都能从免疫治疗中获益。基因检测中提及的几个核心指标至关重要:MSI-H(微卫星不稳定)、TMB-H(肿瘤突变负荷高)以及PD-L1蛋白的高表达。研究表明,在未分化多形性肉瘤和去分化脂肪肉瘤中,帕博利珠单抗(可瑞达, pembrolizumab)的客观缓解率可达23%。对于检测出PD-L1高表达的患者,联合化疗或国产的替雷利珠单抗(百泽安, tislelizumab)往往能取得更持久的控制效果。通过基因检测精准锁定这些“免疫获益人群”,可以避免无效治疗带来的副作用和经济负担。
遗传风险评估:守护家人的健康防线
骨与软组织肿瘤中,有一部分与生俱来的“家族烙印”。通过对NF1、TP53、APC等基因的胚系变异检测,我们可以识别出诸如李-佛美尼综合征(Li-Fraumeni syndrome)或I型神经纤维瘤病等遗传性肿瘤综合征。这意味着,如果一名患者携带这些致病基因,其家族成员也可能面临较高的患癌风险。这种检测的意义已经超越了治疗本身,它为整个家族提供了早期预警、精准筛查和健康管理的可能。

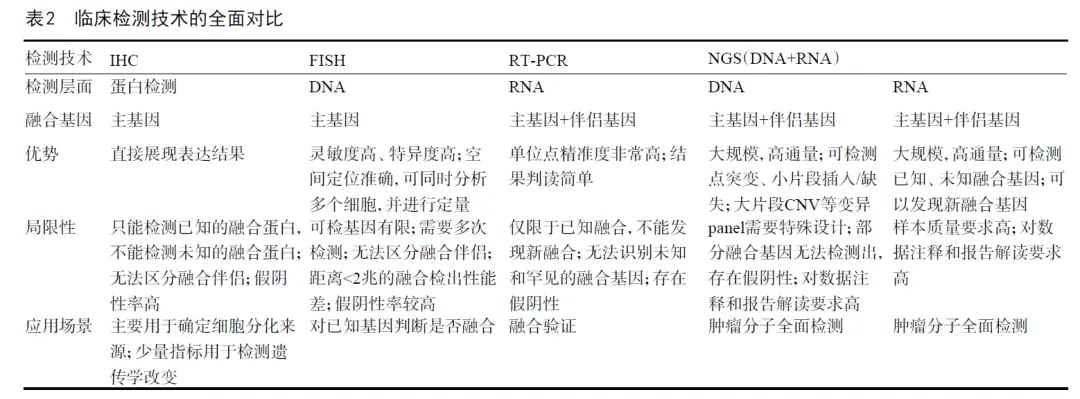
为何选择DNA+RNA双组学检测?
很多家属会问:“市面上有很多便宜的检测方案,为什么专家偏偏推荐价格较高的DNA+RNA双组学NGS(二代测序)?”这是一个非常专业且关键的问题。由于肉瘤中存在大量的“基因融合”,而融合位点往往藏在基因组中非常深邃、复杂的区域(如冗长的内含子区)。单纯靠传统的DNA检测,漏检率极高。而RNA检测能够直接观察基因转录的结果,有效弥补这一缺陷。只有双管齐下,才能确保不遗漏任何一个潜在的靶点。此外,NGS技术可以一次性检测数百个基因,避免了反复活检带来的痛苦和标本耗竭。
居家管理:治疗过程中的“温情守护”
基因检测帮我们找到了药,但如何“用好药、少受罪”则是居家康复的核心。靶向药和免疫药虽然副作用普遍轻于传统化疗,但仍需警惕以下几点:
- 皮肤管理:使用NTRK或EGFR相关靶向药时,患者可能出现皮疹或手足综合征。建议日常使用温和的润肤霜,避免日晒。
- 胃肠道护理:如出现腹泻,应采取少食多餐的原则,补充电解质,严重时需及时在医生指导下使用止泻药物。
- 免疫炎症观察:使用免疫药物后,若出现不明原因的剧烈咳嗽、胸闷或腹痛,必须警惕免疫性肺炎或肠炎,及时回院复查。
- 心理支持:罕见病患者容易产生孤立感。家属的陪伴和加入像MedFind这样的病友互助社群,能够极大缓解患者的抗癌焦虑。
结语:让全球前沿药物不再遥不可及
骨与软组织肿瘤虽然复杂,但我们已经进入了精准医疗的新纪元。每一份基因检测报告背后,都可能隐藏着通往康复的密码。尽管部分针对罕见靶点的新一代药物(如高选择性的NTRK抑制剂或RET抑制剂)在某些地区的价格较高或难以获取,但这种信息壁垒正在被打破。MedFind作为专注于癌症患者的共享平台,致力于为患者提供全球抗癌药品跨境直邮服务,并由专业医学团队提供AI辅助问诊与方案解读。我们深知每一刻的等待对家属而言都是煎熬,因此我们不仅提供信息,更提供通往这些前沿疗法的确定性路径。如果您正为治疗方案的选择感到困惑,或希望了解全球最新的用药资讯,请随时咨询我们的医学顾问,让我们一起在这个寒冬中守望希望。
参考信息
1. 《2025 CSCO骨与软组织肿瘤诊疗指南》
2. 《骨与软组织肿瘤二代测序中国专家共识(2021年版)》
3. 《软组织和骨肿瘤分子病理学检测专家共识(2022版)》
4. WHO Classification of Tumours: Soft Tissue and Bone Tumours (5th Edition)