在很长一段时间里,乳腺癌被视为“免疫冷肿瘤”,很多患者被告知“免疫治疗对乳腺癌帮助不大”。但这几年的研究已经彻底改写了这一认识,尤其是三阴性乳腺癌(TNBC)领域,免疫联合化疗已经成为部分患者的一线标准方案。对于正在考虑免疫治疗的乳腺癌患者和家属,这篇文章会用通俗的语言,梳理关键临床试验、适用人群、疗效数据和不良反应管理,并介绍抗体偶联药物(ADC)与免疫治疗联合的最新探索,帮助你看清自己大致处在“哪条路线”,以及下一步可以和医生重点讨论什么。
一、从“免疫冷肿瘤”到可以用免疫治疗:乳腺癌的关键转折
过去,乳腺癌被认为不适合免疫治疗,主要有几个原因:
- 肿瘤突变负荷(TMB)相对较低,不像黑色素瘤那样“高度突变”;
- 肿瘤周围的免疫微环境较“冷”,肿瘤浸润淋巴细胞(TILs)较少;
- 缺乏明显的免疫敏感靶点。
转折点来自早期的KEYNOTE-012研究。该研究首次在晚期三阴性乳腺癌中测试帕博利珠单抗(Pembrolizumab)单药治疗(PD-L1阳性患者)。结果显示:
- 总缓解率(ORR)约18.5%;
- 部分患者出现了“持久应答”——肿瘤缩小并维持较长时间。
对患者来说,ORR 18.5%听起来并不“惊艳”,但在当时可选药物极少、预后普遍较差的晚期TNBC领域,这证明了一个关键问题:乳腺癌可以对免疫治疗产生有意义、而且可持续的反应。随后,大量III期试验在此基础上展开,尤其是免疫联合化疗方案。
二、PD-1/PD-L1与“CPS≥10”:三阴性乳腺癌一线治疗如何分层?
1. KEYNOTE-355:为什么有的人能用免疫,有的人不能?
KEYNOTE-355是改变晚期TNBC治疗格局的关键III期试验。它比较了:
- 化疗 + 帕博利珠单抗 vs 单纯化疗;
- 入组为转移性或局部晚期不可手术的TNBC。
结论(简化版):
- 当PD-L1的联合阳性评分(CPS)≥10时:联合免疫显著改善无进展生存期(PFS)和总生存期(OS),成为一线标准方案;
- CPS <10 的患者:并未显示明确获益,帕博利珠单抗在这部分人群中没有获得批准。
这也是为什么临床上经常会听到:“要先测PD-L1 CPS,如果≥10可以考虑免疫联合化疗,如果<10,仍以化疗或其他靶向/ADC为主”。
2. CPS <10 或PD-L1阴性:目前标准做法与新希望
对于一线转移性TNBC且CPS <10的患者,目前公认标准包括:
- 化疗为主(如紫杉类、白金类等);
- 如合并胚系BRCA1/2突变,可一线使用PARP抑制剂。
近年,ADC药物的出现为这一人群带来新的方向,尤其针对“不适合免疫治疗”的患者。
3. ADC在PD-L1阴性TNBC中的一线尝试
两项关键III期试验值得关注:
- ASCENT-03试验(戈沙妥珠单抗 vs 化疗)
在不适合免疫治疗的晚期/转移性TNBC中,戈沙妥珠单抗一线治疗较标准化疗延长了无进展生存期(PFS),意味着肿瘤控制时间更长。 - TROPION-Breast02试验(德达博妥单抗 vs 化疗)
III期试验结果提示,在PD-L1阴性、不能使用免疫治疗的一线TNBC患者中,德达博妥单抗不仅改善PFS,还改善了总生存期(OS)。
对患者的实际意义是:即便不能用免疫治疗,新一代ADC有望在一线就替代部分传统化疗,带来更长的生存和可能更可控的毒性。不过,需要注意的是,ADC在不同国家/地区的一线适应证和报销情况差异很大,如在本地尚未获批或尚未进入医保,可能需要通过正规跨境渠道获取。
三、阿替利珠单抗“撤回”的教训:为什么确认性试验如此重要?
阿替利珠单抗(Atezolizumab)曾经是PD-L1阳性晚期TNBC免疫治疗的希望之一,但最终适应证被撤回,这个过程对患者和医生都很有启发。
1. IMpassion-130:积极结果带来“加速批准”
IMpassion-130试验研究的是:阿替利珠单抗 + 白蛋白紫杉醇 vs 单药白蛋白紫杉醇,入组PD-L1阳性TNBC患者。结果显示:
- 总生存期(OS)在PD-L1阳性亚组中有延长;
- 基于此,阿替利珠单抗获得了美国FDA的加速批准。
“加速批准”的含义是:基于中期或替代终点的积极信号提前放行,但要求后续有确认性III期试验“兜底”。
2. IMpassion-131:阴性结果导致适应证撤回
后续IMpassion-131试验设计相似,但化疗基础换成了“紫杉醇”,结果却完全不同:
- 无进展生存期(PFS)在总体人群中不改善;
- 总生存期(OS)也未见获益,即便在PD-L1阳性亚组也如此。
由于确认性试验未能验证获益,阿替利珠单抗在该适应证上的批准被撤回。这也提示我们:
- 单一阳性的试验结果未必能“一劳永逸”;
- 不同化疗“骨架”(如紫杉醇 vs 白蛋白紫杉醇)对免疫组合结果影响可能很大,甚至可能与激素、激素拮抗剂及预用激素有关;
- 即便是已经上市的免疫方案,也可能因为后续证据而“退出舞台”。
对患者来说,这意味着:选择免疫方案时,最好多关注最新指南、最新III期数据,不要完全依赖几年前的经验或单一来源信息。
四、免疫治疗正在向HR阳性和HER2阳性乳腺癌扩展吗?
目前,在很多国家和地区,免疫治疗获批的乳腺癌适应证主要集中在TNBC。但大量研究已经开始探索高危HR阳性和HER2阳性人群。
1. 高危HR阳性(ER阳性/HER2阴性):哪些人更可能受益?
研究发现,并不是所有HR阳性都“类似TNBC”。以下HR阳性患者被认为更“免疫活跃”、更可能从免疫治疗中受益:
- Luminal B 型,高增殖(Ki-67高、肿瘤分级高);
- 孕激素受体(PR)低表达;
- 雌激素受体(ER)表达较低(如接近10%);
- PD-L1表达高、TILs多。
2. KEYNOTE-756:帕博利珠单抗在高危早期ER+/HER2-
KEYNOTE-756是一项III期试验,入组的是高危、早期ER阳性、HER2阴性、III期乳腺癌患者,设计类似于TNBC的KEYNOTE-522:
- 新辅助阶段:化疗 + 帕博利珠单抗 或 化疗 + 安慰剂;
- 手术后:继续给予一定周期的帕博利珠单抗或安慰剂。
主要发现:
- 联合帕博利珠单抗的组,病理完全缓解(pCR)率更高;
- 在亚组分析中,PD-L1高、ER低(如<10%)的患者获益更明显;
- 残余肿瘤负荷(RCB)整体向更低级别“移动”,意味着术后残余肿瘤更小。
目前,这一领域仍处于研究阶段,多数地区尚未将免疫治疗纳入HR阳性乳腺癌的标准治疗指南,但已经为未来精准筛选“似TNBC型”HR阳性人群提供了依据。
3. CheckMate 7FL:纳武利尤单抗在高危ER阳性早期乳腺癌
CheckMate 7FL研究的是:高危、早期ER阳性、HER2阴性乳腺癌中,联合纳武利尤单抗(Nivolumab)的新辅助化疗能否提高pCR。
结果显示:
- 整体pCR率提高;
- 同样是在PD-L1高、ER低的人群中获益更为明显。
这与KEYNOTE-756的结论高度一致:向TNBC“靠拢”的HR阳性患者,对免疫治疗更敏感。
4. HER2阳性:结果尚不一致,但方向明确
HER2阳性疾病目前的标准仍然是曲妥珠单抗、帕妥珠单抗等HER2靶向为主的联合化疗或内分泌治疗。免疫治疗在这一人群中的研究结果较为“杂乱”:有的研究通过将免疫药物与帕妥珠单抗和曲妥珠单抗联合,看到一定信号;也有研究未能复制这些结果。
目前的共识是:
- HER2阳性人群中,PD-L1高、TILs多的肿瘤更值得在临床试验中尝试免疫治疗;
- 但尚无成熟、广泛推荐的免疫+HER2靶向标准方案,多处于临床研究阶段。
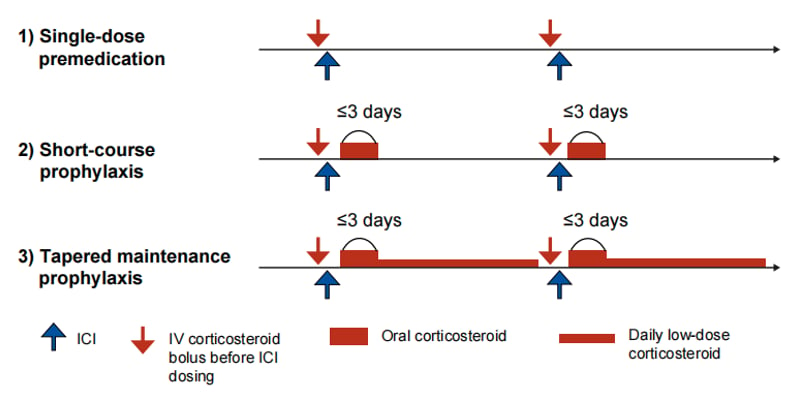
五、免疫相关不良反应(irAEs):如何在“有效”和“安全”之间平衡?
和传统化疗不同,PD-1/PD-L1抑制剂的副作用主要来自“免疫系统被过度唤醒”,导致自身组织被攻击,这类副作用统称为免疫相关不良反应(irAEs)。
1. 发生率:大约多少患者会遇到?
以帕博利珠单抗为例:
- 在KEYNOTE-355(晚期TNBC)中,约27%的患者出现irAEs,5%左右为3级及以上(较重);
- 在KEYNOTE-522(早期TNBC)中,约三分之一患者出现irAEs;
- 现实世界数据提示,可能超过一半的患者在治疗过程中出现不同程度的免疫相关毒性(多数为可控的低级别事件)。
2. 常见类型:哪些需要特别留意?
- 内分泌问题:甲亢/甲减、肾上腺功能减退等;这类往往是不可逆的,需要长期激素或激素替代治疗,但通常可以在控制后继续使用免疫药物。
- 皮肤毒性:皮疹、瘙痒等,较常见,多数经暂停治疗和糖皮质激素即可缓解。
- 其他严重但少见的毒性:心肌炎、肺炎、神经系统损伤等,一旦发生,可能危及生命,需要立即停药、大剂量激素,通常不再重启免疫治疗。
3. 医生是如何“管控”这些毒性的?
常见管理原则包括:
- 在每次输注前常规检查实验室指标(肝肾功能、甲状腺功能等),及时发现异常;
- 鼓励患者主动报告乏力、心悸、咳嗽、呼吸困难、皮疹、腹泻等新症状;
- 轻中度毒性:暂时停药 + 短期激素治疗,症状改善至1级以下后再酌情恢复;
- 严重心脏或神经毒性:大多永久停用免疫药物,慎重考虑是否有必要重启。
国际上已有如ASCO等专业指南,对不同器官的irAEs给出详细处理流程。对患者来说,关键是:早说、早查、早治,不要硬扛。
六、免疫要打多久?能不能“减量”甚至停用?
现实中,很多患者都会问:“我已经达到病理完全缓解(pCR)了,还要打那么久的免疫吗?”目前答案还不确定,但已经有针对性的试验在进行。
1. KEYNOTE-522给出的“悬念”
KEYNOTE-522确立了II–III期TNBC中“新辅助化疗 + 帕博利珠单抗 + 术后继续帕博利珠单抗九个周期”的标准方案。事后分析发现:
- 无论是否使用免疫,只要达到pCR,患者预后都很好;
- 在未达到pCR的人群中,联合免疫的患者明显优于单纯化疗。
因此,有学者提出:关键可能在于新辅助阶段是否达到pCR,而不是术后是否继续这么久的免疫。
2. OptimICE-pCR试验:专门研究“可以停到什么程度”
正在进行的OptimICE-pCR III期试验,专门入组:
- 接受了KEYNOTE-522方案;
- 术后达到pCR的早期TNBC患者。
试验的设计思路是:看是否可以减少甚至去掉术后那一大段“辅助免疫治疗”,而不影响长期复发率和生存。若结果积极,未来有望:
- 减少免疫治疗总疗程,从而降低毒性和经济负担;
- 为“哪些患者可以安全减量甚至停用”提供可靠证据。
对现在的患者而言,这一问题尚无定论,但参加高质量临床试验,或在医生评估下个体化缩短疗程,都可能是未来的方向。
七、ADC联合免疫:为“标准方案后进展”患者打开新序列
当患者在标准免疫联合化疗或单纯化疗后进展时,后续该如何合理排序ADC和新的免疫组合,是当前研究的热点。
1. 戈沙妥珠单抗 + 帕博利珠单抗:残余病灶人群的新组合
在残余TNBC(新辅助治疗后仍有残存肿瘤)的领域,正在进行的研究探索:
- 在原有帕博利珠单抗基础上,加用戈沙妥珠单抗,看是否能进一步降低复发风险;
- 针对的是已经接受标准新辅助“化疗+免疫”,但术后仍有病灶的高危人群。
这类组合的理念是:用ADC补上“免疫漏网之鱼”,把残存的肿瘤细胞进一步清除。
2. 德达博妥单抗 + 度伐利尤单抗:多项III期试验布局
另一条重要路线是德达博妥单抗联合度伐利尤单抗(Durvalumab):
- 在术后残余病灶人群中,与德达博妥单抗单药或化疗进行比较;
- 在PD-L1高、局部晚期或转移性TNBC中,探索与标准方案(包含帕博利珠单抗的化疗)相比,是否能进一步改善结局。
这些试验将决定:未来在TNBC治疗中,ADC+免疫组合是排在:
- 标准免疫联合化疗之前?
- 还是之后?
- 不同ADC之间如何“排序”(例如ADC后还能否再用另一种ADC)?
目前,最客观的说法是:ADC+免疫的确非常有前景,但真正的“最佳顺序”和“最佳组合”还没有定论,需要更多III期结果。
八、PFS、OS、ORR这些指标,对患者究竟意味着什么?
在上文中,我们多次提到PFS、OS、ORR等临床试验指标,简单解释如下:
- ORR(客观缓解率):肿瘤显著缩小(部分/完全缓解)的患者比例。对症状明显、肿瘤负荷大的患者非常重要,决定了“能否明显感觉好转”。
- PFS(无进展生存期):从治疗开始到肿瘤进展或死亡的时间,反映治疗能“稳住病情”多久。
- OS(总生存期):从治疗开始到死亡(任何原因)的时间,是综合评估“是否真正延长寿命”的金标准。
理想的方案当然是“三好学生”——ORR高、PFS长、OS也延长。但现实中,有些药物主要带来更高的ORR,有利于快速减瘤;有些则在延长PFS方面更突出,有些在OS上体现长期优越。和医生讨论方案时,可以结合:
- 当前疾病负荷(肿瘤是否压迫重要器官);
- 预期治疗目标(尽快减瘤 vs 尽量延长稳定期 vs 尽可能延长总生存);
- 可承受的副作用类型和频度;
- 经济承受能力与药物可及性。
九、作为患者家庭,现在可以怎么做?
面对快速发展的乳腺癌免疫治疗和ADC新药,很多患者和家属最常见的困惑是:“我到底适不适合免疫?”“有没有必要为了某个国外试验药物去折腾?”
建议你可以从以下几个维度和主诊医生沟通:
- 明确分型与分期:TNBC还是HR阳性/HER2阳性?是早期、局部晚期还是转移?
- 完善关键检测:PD-L1 CPS、HER2状态、ER/PR表达比例、Ki-67、TILs(如可获得)以及BRCA1/2等胚系/体细胞突变。
- 对照最新证据:是否符合已经确立的免疫或ADC适应人群?例如:CPS≥10的一线转移性TNBC,或新辅助后残余病灶的高危人群等。
- 评估毒性与生活质量:例如是否能接受可能长期存在的内分泌功能损害、皮疹等。
- 了解药物可及性:有些方案在国外已成为标准,但本地尚未获批或无医保;可以考虑正规跨境直邮等合规渠道获取。
如果你在查阅英文文献或解读复杂试验数据时感到吃力,可以借助像MedFind这样的专业辅助工具:一方面帮助你基于最新指南和高质量临床证据,梳理适合自身情况的免疫/ADC方案组合;另一方面,对境外已上市但本地尚未普及的药物,评估其循证证据和潜在获益,再决定是否通过跨境直邮等方式尝试。
十、小结:乳腺癌免疫治疗已经进入“精准时代”
用一句话概括当前乳腺癌免疫治疗的格局:
- TNBC是目前证据最充分、获益最明确的领域——尤其是CPS≥10的一线转移性患者,以及II–III期TNBC的新辅助+辅助治疗。
- 高危HR阳性和部分HER2阳性患者——在临床试验中已经看到pCR和RCB等指标的改善,未来有望进一步细化“哪些人真正适合免疫”。
- ADC与免疫的联合——正在为术后残余病灶和标准方案后进展的人群打开新路径,但最佳序列尚待更多III期数据。
- 免疫相关不良反应——可怕但可控,关键在于早期识别、规范处理和与医生的充分沟通。
对于每一位乳腺癌患者来说,更重要的不是“是否一定要用免疫”,而是:在自己的分型、分期和分子特征下,哪一种循证证据最充分、获益与风险最平衡的策略。希望这篇深度梳理,能帮助你在与医生讨论时问出更具体、更关键的问题,也能在信息纷杂的时代,为你筛掉无效的噪音,把有限的时间和精力,留给真正有可能改变结局的选择。
参考文献
Nanda R, Chow LQ, Dees EC, et al. Pembrolizumab in patients with advanced triple-negative breast cancer: phase Ib KEYNOTE-012 study. J Clin Oncol. 2016;34(21):2460-2467. doi:10.1200/JCO.2015.64.8931
Poland S, de Oliveira Andrade Md M, Nanda R. Advances in immunotherapy for breast cancer. Oncology (Williston Park). 2026;40(1):8-15. doi:10.46883/2026.25921061
Cortes J, Rugo HS, Cescon DW, et al. Pembrolizumab plus chemotherapy in advanced triple-negative breast cancer. N Engl J Med. 2022;387(3):217-226. doi:10.1056/NEJMoa2202809
Cortés J, Punie K, Barrios C, et al. Sacituzumab govitecan in untreated, advanced triple-negative breast cancer. N Engl J Med. 2025;393(19):1912-1925. doi:10.1056/NEJMoa2511734
Dent RA, Cescon DW, Bachelot T, et al. TROPION-Breast02: datopotamab deruxtecan for locally recurrent inoperable or metastatic triple-negative breast cancer. Future Oncol. 2023;19(35):2349-2359. doi:10.2217/fon-2023-0228
Roche. Roche provides update on Tecentriq US indication for PD-L1-positive, metastatic triple-negative breast cancer. August 26, 2021. Accessed March 4, 2026. https://tinyurl.com/36z7fhuf
Emens LA, Adams S, Barrios CH, et al. First-line atezolizumab plus nab-paclitaxel for unresectable, locally advanced, or metastatic triple-negative breast cancer: IMpassion130 final overall survival analysis. Ann Oncol. 2021;32(8):983-993. doi:10.1016/j.annonc.2021.05.355
Miles D, Gligorov J, André F, et al; IMpassion131 investigators. Primary results from IMpassion131, a double-blind, placebo-controlled, randomised phase III trial of first-line paclitaxel with or without atezolizumab for unresectable locally advanced/metastatic triple-negative breast cancer. Ann Oncol. 2021;32(8):994-1004. doi:10.1016/j.annonc.2021.05.801
Cardoso F, O’Shaughnessy J, Liu Z, et al. Pembrolizumab and chemotherapy in high-risk, early-stage, ER+/HER2- breast cancer: a randomized phase 3 trial. Nat Med. 2025;31(2):442-448. doi:10.1038/s41591-024-03415-7
Schmid P, Zhou X, Dent R. Pembrolizumab in early-stage triple-negative breast cancer. Reply. N Engl J Med. 2025;392(11):1142. doi:10.1056/NEJMc2416491
Loi S, Salgado R, Curigliano G, et al. Neoadjuvant nivolumab and chemotherapy in early estrogen receptor-positive breast cancer: a randomized phase 3 trial. Nat Med. 2025;31(2):433-441. doi:10.1038/s41591-024-03414-8
Tolaney SM, DeMichele A, Takano T, et al. OptimICE-RD: sacituzumab govitecan + pembrolizumab vs pembrolizumab (± capecitabine) for residual triple-negative breast cancer. Future Oncol. 2024;20(31):2343-2355. doi:10.1080/14796694.2024.2357534
Bardia A, Pusztai L, Albain K, et al. TROPION-Breast03: a randomized phase III global trial of datopotamab deruxtecan ± durvalumab in patients with triple-negative breast cancer and residual invasive disease at surgical resection after neoadjuvant therapy. Ther Adv Med Oncol. 2024;16:17588359241248336. doi:10.1177/17588359241248336
Schmid P, Oliveira M, O’Shaughnessy J, et al. TROPION-Breast05: a randomized phase III study of Dato-DXd with or without durvalumab versus chemotherapy plus pembrolizumab in patients with PD-L1-high locally recurrent inoperable or metastatic triple-negative breast cancer. Ther Adv Med Oncol. 2025;17:17588359251327992. doi:10.1177/17588359251327992