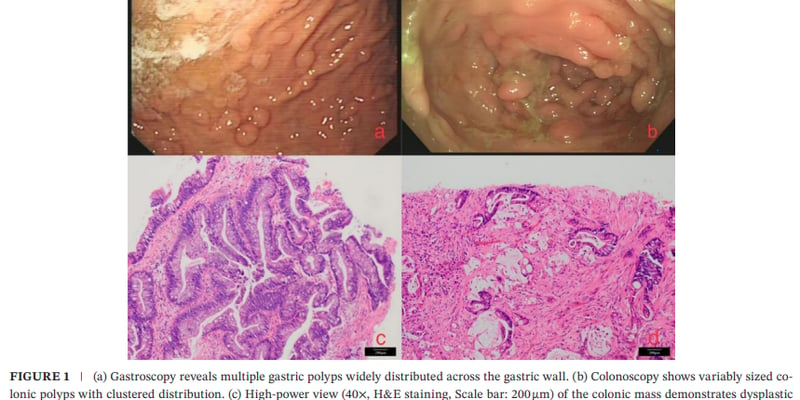
癌症确诊,对许多家庭而言,是突如其来的晴天霹雳,也是漫长求医路上的一座里程碑。它可能带来解脱,因为它终于为长期的不适找到了病名;但也可能带来巨大的恐惧和焦虑,因为这意味着未知的挑战和生命的重塑。我们常以为“知道诊断”本身就是一种治疗,能带来平静,但科学研究告诉我们,事实远比这复杂。诊断,如同其所揭示的疾病本身,具有深刻而复杂的心理和社会影响。本文将深入剖析癌症确诊后患者可能面临的心理、社会困境与机遇,探讨医患沟通的关键作用,并为您提供应对策略,帮助您和家人更好地理解和走过这段特殊的旅程。在MedFind,我们深知确诊后的迷茫与无助,致力于提供最全面、最可靠的抗癌资讯与支持。
确诊时刻:情绪的过山车——解脱与恐惧并存
从‘无名病痛’到‘病名落地’:为何会有解脱感?
许多癌症患者在确诊前,可能经历过漫长而痛苦的求医过程,身体不适却找不到明确原因。这种“无名病痛”带来的不确定性,比疾病本身更折磨人。当最终拿到诊断书时,对一些人来说,就像是迷雾终于散开,找到了问题的症结。这种“病名落地”的感觉,虽然沉重,却也带来了某种程度的心理释放。他们不再怀疑自己是不是“想太多”,不再因为找不到病因而自我责备,甚至能因此睡得更好。因为问题终于有了明确的形式,也指明了未来可能的方向。这就像在一片汪洋中,终于看到了灯塔,无论灯塔指向何方,至少不再是无尽的漂泊。
突如其来的阴影:为何诊断又令人心生恐惧?
然而,对于绝大多数癌症患者而言,确诊带来的恐惧和焦虑是压倒性的。癌症这个词,本身就承载着沉重的社会文化含义,常常与“绝症”、“死亡”画上等号。确诊后,患者和家属会立即面临一系列严峻的挑战:疾病的进展、治疗的痛苦、经济的压力、对未来的不确定性,以及最深层的对生命消逝的恐惧。这种恐惧不仅源于疾病本身,更源于对未知、对痛苦、对失去控制的想象。许多患者会感到世界崩塌,仿佛被判了“死刑”,陷入深深的绝望。这种矛盾的情绪,正是诊断这把“双刃剑”最真实的体现。
诊断并非终点:它不是治疗本身,而是新旅程的起点
我们往往会把诊断看作是解决问题的第一步,甚至误以为诊断本身就带有“治疗”的效果。然而,科学研究提醒我们,这是一种过于简化的看法。有研究表明,仅仅是“获得诊断”这个行为,如果没有后续的干预和支持,并没有可测量的、内在的治疗效果。这并不是说诊断不重要,恰恰相反,诊断是至关重要的。它就像一张精准的地图,告诉你身在何处,以及可能的目的地。但这张地图本身并不能带你到达目的地,它只是指引你选择正确的交通工具、规划合理的路线。对于癌症来说,诊断的真正价值在于:它为医生制定个性化的治疗方案提供了依据,为患者和家属寻求正确的支持网络提供了方向,也为理解疾病、积极应对打下了基础。没有诊断,一切都将是盲人摸象。但只有诊断,没有后续的科学治疗和心理建设,痛苦并不会自然消失。
诊断的双面镜:深刻的心理与社会影响
研究一致表明,诊断是一个改变人生的事件,它可能带来解脱或焦虑,打开大门或关闭它们,治愈或伤害。其结果取决于被诊断的疾病类型、患者个体情况、诊断的时机,以及最关键的——医生如何告知诊断结果。
心理健康领域的启示:同情与依赖的悖论
2024年发表在《PLOS Mental Health》上的一项研究,探讨了心理障碍诊断标签如何改变社会认知。研究发现,当一个人被贴上诊断标签后,旁观者往往会表现出更多的同情心,认为这个人更需要并值得专业的支持。从这个角度看,诊断“合法化”了患者的痛苦,也让寻求帮助变得更容易被理解和接受。然而,诊断也带来了不那么积极的影响。研究参与者更倾向于认为被诊断者对自己的病情控制能力较弱,并且自行好转的可能性较低。这无形中强化了一种对疾病更被动、更慢性的看法。这对于癌症患者来说,同样值得警惕。家属的过度保护,社会上一些不负责任的“偏方”宣传,都可能让患者产生“我无法自救”的无力感,从而削弱他们对抗疾病的积极性。诊断本应赋能,却可能在某些语境下,反而限制了患者的自主性和康复的信心。
综合影响域:从个人到社会层面的重塑
另一项2021年的系统性综述,通过对140多项定性研究的分析,识别了诊断带来的五大影响领域(不包括癌症,但其共通性对理解癌症有重要借鉴意义):
- 心理社会效应:这是最直接且深刻的影响。
- 积极方面:获得诊断可以带来巨大的解脱感,验证了患者长期以来的不适并非“胡思乱想”,使其痛苦合法化。同时,它也为患者打开了获取医疗资源、专业支持和病友网络的大门。
- 消极方面:诊断可能引发剧烈的痛苦、焦虑、抑郁,甚至带来社会“污名”。在癌症语境下,“污名”可能表现为社会对癌症患者的刻板印象(如认为癌症会传染),或者患者因担心他人异样眼光而选择隐瞒病情,从而自我孤立。此外,诊断还可能限制患者的社会角色,导致过度治疗,给身体和心理带来额外负担。
- 社会支持的变化:诊断会深刻影响患者的社会关系。家庭成员可能因此变得更加团结或产生分歧;朋友可能给予更多关爱,也可能因不知如何应对而疏远。患者对社会支持的寻求和可获得性,会因家庭关系、社会背景和社区反应而异。积极的社会支持是患者抗癌路上不可或缺的力量。
- 未来规划:癌症诊断往往会彻底打乱患者原有的生活和职业规划。从长期目标到日常安排,都需要重新审视和调整。这既是挑战,也是重新审视生命、发现新意义的契机。
- 健康相关或不健康行为的转变:诊断可能促使患者采取更健康的饮食、作息,积极配合治疗。但同时,面对巨大压力,也可能出现焦虑、失眠、情绪失控等不健康行为。
- 对治疗的期望:患者可能会对治疗抱有过高或不切实际的期望,这既可能源于对治愈的强烈渴望,也可能受到网络信息、非专业人士建议的影响。医护人员在沟通时需要引导患者建立现实、积极的治疗预期。
总而言之,诊断绝不仅仅是一个简单的临床分类,它是一个深具人性化的过程,其后果是异质且复杂的,远远超出了生物医学的范畴,涵盖了心理、人际关系和社会等多个维度。
特殊挑战:罕见病与癌症确诊后的独特境遇
诊断对生活轨迹的深刻影响,在癌症和罕见病等领域尤为明显。在这里,诊断与其说是一种单纯的福祉,不如说是一个充满矛盾的转折点。
罕见病的‘诊断漂流’与新负担
对罕见病患者而言,确诊之路往往是一场漫长的“诊断漂流”,可能需要数年甚至更久。2023年一项多中心研究比较了早期诊断者与长期未获明确解释的患者,发现诊断延迟与更高水平的沮丧、焦虑、孤独以及日常生活规划困难密切相关。当多年的等待后,诊断结果终于揭晓,患者与家属内心那种与不确定性相关的痛苦和“社会隐形感”会减弱。一些心理指标,如易怒、困惑和弥散性恐惧也有所改善。然而,新的负担也随之出现,包括:抑郁、焦虑、负罪感、遭受歧视的经历以及沉重的经济影响。诊断虽然组织了叙事,却没有消除痛苦,只是将其转化为新的形式。
癌症确诊:意义重塑与创伤后成长
在肿瘤学领域,确诊过程虽然不同于罕见病,但同样复杂。2022年一项关于癌症患者生命意义、意义构建和创伤后成长的综述发现,癌症诊断常常会触发患者对生命意义的深刻探寻。当这一过程促成“创伤后成长”(Posttraumatic Growth, PTG)时,患者的生活质量会更好,焦虑和抑郁水平也更低。创伤后成长指的是个体在经历重大创伤后,在心理、人际关系和精神层面出现的积极变化,例如对生命有了新的认识、人际关系更加亲密、个人力量感增强等。然而,诊断本身并非带来治疗效果的“药剂”,它只是一个触发器,引发一系列心理过程。这些心理过程的结果,最终取决于患者所获得的社会支持、个人的内在资源以及所处的医疗照护环境。例如,2024年一项针对乳腺癌患者的研究强调了社会支持(来自家人、临床医生和社区)在促进意义构建、减少复发恐惧和提高疾病接受度方面的关键作用。再次证明,心理上的益处并非源于“知道诊断”,而是与所提供的支持、共同的故事以及应对策略紧密相关。从长期生活质量数据来看,情况更为一致。2025年一项伞形综述发现,癌症患者的生活质量主要由抑郁、焦虑、应对机制和社会支持决定,而诊断本身并没有带来稳定的治疗效果。其他研究也表明,焦虑和抑郁可能持续多年,诊断后的时间并不一定会减轻这种影响。对于许多人来说,“癌症幸存者”这个身份,也可能伴随着持久的情感负担。
关键在于‘如何告知’:医患沟通的艺术与挑战
医生如何告知诊断结果,对患者的体验和后续应对至关重要。
诊断告知的‘盲区’:心理社会影响常常被忽视
2025年发表在《BJPsych Open》上的一项研究,采访了全科医生和被诊断出高血压、高胆固醇等非癌症疾病的个体。分析显示,临床医生很少解释成为一名患者在心理和社会上意味着什么。讨论往往集中在检查和技术上,而非诊断的深层含义。除了与怀孕相关的场景,几乎没有患者回忆起在筛查前有过这样的对话,这突显了常规临床沟通中的一个巨大空白。医护专业人员和患者都认为讨论这些影响可能是有益的,但他们也提到了存在的障碍,如诊疗时间有限、缺乏明确的指导以及需要根据每个人的偏好和需求量身定制讨论内容。这项研究表明,许多诊断决定,特别是与常规非癌症筛查相关的决定,是在没有为患者可能承受的诊断标签后果做好准备的情况下做出的。实际上,诊断不仅仅是一种临床行为,它对患者的生活和福祉有着真实而持久的影响。
精神疾病诊断的持久污名:对癌症患者的警示
2024年发表在《Acta Psychologica》上的一项研究探讨了精神健康诊断标签如何塑造社会认知,即使在标签被撤销之后,影响依然存在。研究发现,精神健康状况的诊断标签增加了污名、被认为的危险性和不可预测性。例如,精神分裂症等更具污名化的疾病比重度抑郁症影响更大。更重要的是,即使不正确的诊断标签后来被撤回,最初的印象仍然会受到原始标签的影响,这突显了这些影响的持久性。尽管癌症与精神疾病有所不同,但“癌症”这一标签所带来的社会固有偏见和恐惧,也可能在患者身上留下难以磨灭的印记,影响他们的自我认同和社会互动。这提示我们,在癌症的诊断告知中,如何最大程度地减少负面标签效应,保护患者的尊严和心理健康,同样至关重要。
清晰高质量沟通的重要性:让诊断成为赋能的工具
近期关于医患沟通的研究一致表明,医疗信息的清晰度和质量,包括对诊断、检查和治疗计划的解释,是患者满意度的最强决定因素之一,甚至往往超越了单纯的情感沟通。2025年发表在《BMC Medical Education》上的一项研究发现,更高质量的沟通,特别是对诊断和治疗更清晰、更易懂的解释,与更高的患者满意度密切相关,其影响力甚至超过了临床医生的技术技能本身。这些研究结果表明,仅仅从临床上证明诊断或治疗的合理性是不够的。重要的是如何传达这些决定,如何解释其理由和含义,以及患者是否有足够的时间提问和理解信息。诊断的影响并非始于或止于临床标签本身,而是由其周围的人文和沟通环境所塑造。一个好的沟通,能让诊断从一个沉重的包袱,变成患者积极应对疾病、掌控自己健康的赋能工具。
MedFind:与您同行,化解诊断焦虑,共筑抗癌信心
综上所述,接受诊断是一个复杂而具有深远意义的人生里程碑。它可能带来解脱和清晰,但也可能引发焦虑和痛苦。诊断本身并非一种治疗;它的影响取决于告知方式、患者所能获得的支持,以及它是否能引导有意义且适当的干预措施。从这个意义上讲,诊断可以成为一个组织和赋能的起点,也可能成为持久的负担。在MedFind,我们深知癌症患者和家属在确诊后面临的种种挑战。我们致力于成为您抗癌旅程中最坚实的后盾。我们能为您做什么?
- 提供权威可靠的癌症资讯:帮助您全面理解诊断结果、疾病进展和治疗方案,避免信息焦虑和误导。
- AI辅助问诊服务:随时随地解答您的疑问,提供个性化的初步咨询和建议,让您不再孤立无援。
- 搭建海外购药直邮渠道:对于国内尚未上市或价格昂贵的创新抗癌药物,MedFind能为您提供安全、便捷、可靠的国际直邮服务,让您无忧获取全球前沿药物,减轻经济和心理负担。
我们相信,面对诊断,最重要的不是恐惧,而是科学的理解、积极的应对和充分的支持。MedFind与您同在,助您勇敢前行,重塑生命希望。