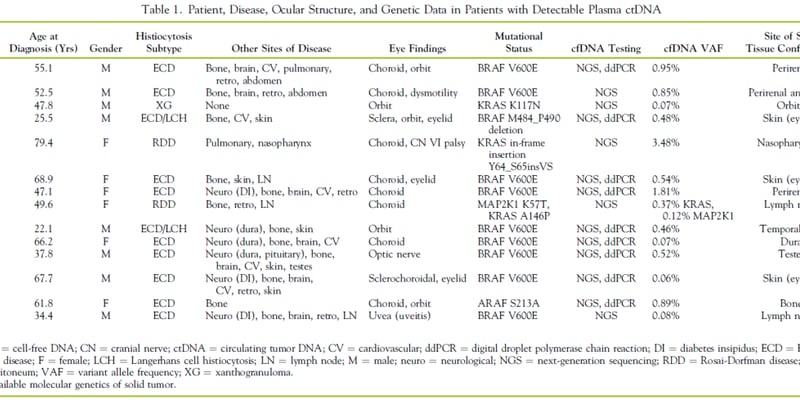
对于无数正在与多发性骨髓瘤抗争的患者及其家庭而言,每一次治疗进展都代表着一份生的希望。近日,美国食品药品监督管理局(FDA)发布了一份具有里程碑意义的草案指南,正式确立将微小残留病(Minimal Residual Disease, MRD)和完全缓解(Complete Response, CR)作为多发性骨髓瘤新药加速审批的关键终点。这一重大突破,预示着未来针对多发性骨髓瘤的创新药物有望更快地进入市场,为全球数十万甚至数百万的患者带来更及时、更有效的治疗选择。
理解多发性骨髓瘤:一种“难缠”的血液肿瘤
多发性骨髓瘤是一种难以治愈的血液系统恶性肿瘤,它起源于骨髓中的浆细胞异常增殖。健康的浆细胞是免疫系统的重要组成部分,负责产生抗体对抗感染。然而,在多发性骨髓瘤中,这些异常浆细胞(骨髓瘤细胞)会过度增殖,挤占骨髓空间,影响正常血细胞的生成,并分泌大量的异常免疫球蛋白,导致一系列严重的健康问题,包括骨痛、骨折、肾功能损害、贫血和反复感染。尽管近年来,随着靶向药物、免疫疗法等新疗法的不断涌现,多发性骨髓瘤患者的生存期已显著延长,但疾病复发和耐药性仍是临床上面临的巨大挑战,完全治愈仍是医学界孜孜以求的目标。
传统的临床试验评估药物疗效,往往依赖长期终点,如总缓解率(Overall Response Rate, ORR)、完全缓解(Complete Response, CR)、无进展生存期(Progression-Free Survival, PFS)和总生存期(Overall Survival, OS)。然而,随着治疗手段的日益精进,许多药物的疗效已经达到了一个“天花板”。例如,在某些治疗方案中,患者的总缓解率可能高达95%,甚至达到完全缓解的比例也相当高。这意味着,在临床试验中,要通过传统的ORR或CR指标来进一步区分新疗法与现有疗法之间的“有意义的益处”,需要极其庞大的患者样本和漫长的观察时间,这使得研究设计变得异常困难,耗费巨大,也延缓了患者获取新药的速度。
微小残留病(MRD):开启精准治疗新篇章
正是为了打破这种“天花板效应”,医学界将目光投向了更深层次的疗效评估指标——微小残留病(MRD)。那么,什么是MRD呢?简单来说,MRD是指在经过治疗后,通过高度敏感的检测方法,仍能在患者体内检测到的极少量骨髓瘤细胞。即使患者达到了“完全缓解”,其影像学检查或常规骨髓活检已无法发现癌细胞,但MRD检测仍可能发现残存的“漏网之鱼”。MRD阴性(即MRD检测不到)意味着体内癌细胞数量降至极低水平,这通常预示着更长的无进展生存期和总生存期。
数十年来,C. Ola Landgren博士(迈阿密大学西尔维斯特综合癌症中心)等顶尖专家,一直致力于推动MRD在多发性骨髓瘤领域的应用。从早期在美国国立卫生研究院(NIH)开展的MRD研究,到向FDA肿瘤药物咨询委员会(ODAC)提交的大型汇总分析,Landgren博士及其团队在证明MRD阴性与长期预后(如PFS)的预后价值及其相关性方面发挥了主导作用。这些坚实的临床数据最终促成了2024年4月ODAC一致认可MRD作为多发性骨髓瘤加速审批的有效终点,为2026年初FDA草案指南的发布铺平了道路。
MRD阴性为何是更好的疗效预测指标?
MRD之所以被视为更优秀的疗效预测指标,核心在于其能够反映出更深层次的缓解。当患者达到MRD阴性时,意味着体内癌细胞负荷极低,疾病复发的风险也相应降低。多项临床研究已明确证实,无论是在初诊患者还是复发/难治性患者中,MRD阴性都是预测长期无进展生存期(PFS)的强有力指标。即使目前的研究未能涵盖所有最新、最强效的免疫疗法(如CAR-T细胞疗法、双特异性或三特异性抗体),但临床经验和现有数据都指向同一个结论:MRD阴性与优异的长期预后高度关联。因此,将MRD作为新药加速审批的替代终点,可以大大缩短新药的研发周期,让急需治疗的患者能够更快地用上突破性的创新药物。
FDA重磅草案解读:MRD作为加速审批终点的里程碑意义
FDA发布的这份草案指南,是多发性骨髓瘤药物研发领域的里程碑。它不仅是数十年临床研究和监管对话的成果,更明确了MRD和CR如何作为终点,来支持新药的加速审批。
什么是加速审批?它对患者意味着什么?
“加速审批”是FDA为治疗严重疾病、且能满足未被满足医疗需求的药物提供的一种快速审批途径。它允许药物在获得确证性临床益处(如OS改善)之前,基于替代终点(如ORR、PFS或现在的MRD)的合理预测性数据,提前获得上市许可。这意味着,如果一种新药能显著提高患者的MRD阴性率,即使其长期生存数据尚未完全成熟,也有可能更快地获批上市。对于患者而言,这意味着能够更早地获得可能改变病程的创新药物,不再需要漫长地等待传统临床终点的数据完全公布。
草案的明确之处与对患者的积极影响
该指南草案详细阐述了如何设计以MRD为终点的临床试验,包括:
- 试验设计灵活性:允许采用单臂或随机对照试验设计,这为药企和研究者提供了更大的自由度,可以根据药物的特点和研发阶段选择最合适的策略。
- 检测方法规范:强调必须使用可重复、经过验证的敏感性MRD检测方法,并规定了具体的敏感度水平,确保检测结果的准确性和可比性。
- 评估时间窗:建议在特定时间窗内(例如,从随机分组或治疗开始后的9个月或12个月)进行MRD评估,以确保结果的一致性。
- 与临床结果的关联:要求MRD阴性必须与临床结果(尤其是PFS)具有明确的关联性。如果同时有OS数据则更好,但并非强制要求。PFS和OS将作为最终获得完全批准的重要确证性终点。
Landgren博士指出,这份指南总结了多年来研究的核心成果,为新药研发搭建了一个清晰的框架。他强调,目前美国有超过20万患者正在与骨髓瘤抗争,全球患者数量更是庞大,而该疾病尚无确定的治愈方法。因此,开发具有治愈意图的药物,尤其是在初诊患者中,需要一个如MRD这样的替代终点来实现早期加速审批。这份指南的发布,正是为了给所有对研发临床试验感兴趣的机构(包括药企和学术界)提供明确的指导和数据支持,从而加速新药研发,让更多患者受益。
新规下的临床试验设计:单臂与随机对照试验的灵活运用
FDA的指南草案对未来的临床试验设计产生了深远影响,尤其是在单臂试验和随机对照试验的选择上,给予了研发人员更大的灵活性。这一策略旨在平衡新药快速上市的需求与疗效确证的严谨性。
单臂试验的价值与演变
回顾历史,加速审批途径在复发性多发性骨髓瘤领域推动了大量药物的开发。通常,研究人员会进行单臂试验,以总缓解率(ORR)作为主要终点。如果药物的ORR达到预设目标(例如30%或60%),就能获得加速审批。随后,研究人员需要开展一项随机对照试验,以无进展生存期(PFS)作为终点来确证疗效,最终获得完全批准。
这种策略在早期和难治性患者中尤为重要。例如,CAR-T细胞疗法最初在单臂试验中显示出极高的ORR,并在后期将研究扩展到接受过较少线治疗的患者,通过随机对照试验证明了更优的PFS。许多新型抗体和其他创新疗法也遵循了类似的路径。这表明,单臂试验在探索性研究和晚期疾病治疗中,依然是加速药物开发的重要手段。
随机对照试验与MRD终点
新指南提出,药企可以选择在早期直接开展随机对照试验,并在治疗半年、9个月或1年时评估MRD作为加速审批的终点。一旦达到MRD目标,即可获得加速审批,而试验本身则继续进行,直至获得PFS或OS的最终数据,从而实现完全批准。
这种“一石二鸟”的策略,既能利用MRD的早期预测价值加速审批流程,又能通过持续的随机对照试验收集确证性数据,确保药物的长期疗效。MedFind了解到,这一变革将推动更多创新疗法更快进入市场,同时保证药物的科学性和安全性。
挑战与合作
尽管新指南提供了清晰的框架,但在复发/难治性疾病领域,选择合适的对照疗法依然是一个挑战,因为治疗方案更新迭代极快。即使在初诊患者中,也存在如何选择最佳对照组的问题。因此,研发公司在启动任何研究之前,需要与FDA进行充分沟通,确保试验设计的合规性和科学性。
冒烟型多发性骨髓瘤:亟待被纳入的治疗前线
Landgren博士强调,FDA的指南草案需要明确将冒烟型多发性骨髓瘤(Smoldering Multiple Myeloma, SMM)纳入其中。冒烟型多发性骨髓瘤是多发性骨髓瘤的一种早期阶段,患者体内虽然存在异常浆细胞,但尚未出现明显的器官损伤或疾病症状。医学界对此仍有争论,即SMM是否仅仅是多发性骨髓瘤的早期检测阶段,但根据现有教科书的定义,它被视为一个独立的实体。
在2025年11月,FDA已经批准了第一款用于冒烟型多发性骨髓瘤的药物——达雷妥尤单抗(Daratumumab,商品名:兆珂)。这进一步证明了在SMM阶段进行干预的重要性。尽管目前草案主要讨论的是活动性多发性骨髓瘤,但Landgren博士认为,将SMM排除在外将对这些患者不公平,也会完全阻碍SMM领域新药的研发进展。他强调,MRD阴性与长期PFS的关系在所有多发性骨髓瘤亚型中都是一致的,没有理由认为SMM会例外。早期干预和通过MRD评估疗效对于预防SMM进展为活动性多发性骨髓瘤至关重要。
冒烟型多发性骨髓瘤的治疗进展与MRD的价值
目前,针对冒烟型多发性骨髓瘤的研究正在进行。例如,AQUILA(NCT03301220)是一项随机研究,旨在评估达雷妥尤单抗单药治疗高危SMM患者的疗效。虽然AQUILA试验中治疗组的完全缓解率约为8%,而对照组为0%,但PFS数据却显著有利于治疗组,这表明即使未达到完全缓解,某种程度的缓解也能有效阻止疾病进展。此外,REVIVE(NCT06100237)等研究正在探索达雷妥尤单抗联合双特异性抗体治疗SMM的潜力。
这些研究进一步印证了在SMM阶段评估MRD的重要性。在活动性多发性骨髓瘤中,无论是初诊还是复发患者,MRD阴性都被证明是长期PFS的强预测因子。Landgren博士的临床经验表明,这同样适用于SMM。因此,为了推动SMM领域的治疗发展,为这部分患者提供更多治疗选择,指南必须涵盖冒烟型多发性骨髓瘤。
MRD评估时机与持续MRD阴性:争议与未来方向
FDA草案指南的发布,也引发了关于MRD评估时机和“持续MRD阴性”作为终点重要性的讨论。这些细微之处,对临床试验设计和药物开发策略都有着实际影响。
评估时机的灵活度
ODAC会议曾建议将MRD评估的时间窗设为12个月正负3个月,而i2TEAMM小组则建议9个月正负3个月。然而,随着更强效的免疫疗法(如CAR-T细胞疗法和双特异性抗体)在初始治疗中的应用,临床上可以观察到患者更快地达到MRD阴性。由于这些新型疗法的完整数据尚未完全汇总,指南草案目前采用了较为灵活的表述,例如“从随机分组或治疗开始后的9个月或12个月”。
Landgren博士认为,指南可能需要进一步明确,在针对不同强度疗法或特定临床情境下,可以适用更短或更长的评估时间窗。例如,对于能迅速诱导深度缓解的强效疗法,6个月的评估时间可能就已足够。他强调,每个研究都应根据具体情况进行个体化解释,但这些都只是“小细节”,整体而言,这份指南的撰写非常出色。
“持续MRD阴性”为何重要但并非加速审批必需?
另一个重要的讨论点是“持续MRD阴性”与单次MRD阴性作为审批终点的区别。毫无疑问,如果能实现持续的MRD阴性,尤其是在开发旨在治愈的疗法时,这将是更为理想的目标,它代表着疾病得到了长期控制,甚至可能实现功能性治愈。持续MRD阴性也是指导治疗强度调整的重要工具,例如,如果患者持续MRD阴性,可以考虑减量或停药;反之,若MRD转阳,则可能需要加强治疗。
然而,对于新药的“加速审批”而言,Landgren博士指出,并不需要“持续MRD阴性”作为终点。关键在于,单个时间点的MRD阴性已经被证实能够预测更长的PFS。如果要求药物必须达到“持续MRD阴性”才能获得加速审批,那么研发过程将再次拉长数年,甚至十年以上,这与加速审批的初衷相悖,也会延缓患者获得新药的时间。因此,对于药物开发而言,单次MRD阴性作为一个能够预测长期疗效的替代终点,其价值是显而易见的。持续MRD阴性更关乎个性化治疗和治愈性研究,而非加速审批的必要条件。
完全缓解(CR)作为终点的局限性分析
尽管FDA的草案指南将完全缓解(CR)与MRD并列为加速审批的终点,但Landgren博士也指出了CR在当今多发性骨髓瘤治疗中的局限性。
为何CR在某些情况下已不足以作为新药审批的有效终点?
正如前文所述,在当前多发性骨髓瘤的治疗背景下,尤其是在初诊患者中,许多新疗法能够使高达95%的患者达到总缓解(ORR)。如果一种对照疗法已经能达到95%的ORR,那么实验组即便能提高到100%,也只有5%的改进空间。为了证明这5%的差异具有统计学意义,所需的样本量将是天文数字,使得临床试验变得几乎不可能。
同样的问题也出现在完全缓解(CR)上。在许多治疗方案中,患者达到CR的比例可能高达80%。如果对照组的CR率为80%,实验组即便能达到90%,也仅有10%的提升。要证明这10%的改进是显著的,同样需要极其庞大的研究规模,使其成为一个不切实际的终点。
正是因为预见到了ORR和CR会面临这种“天花板效应”,Landgren博士团队早在20年前就开始探索MRD作为早期加速审批终点的重要性。当时,MRD阴性率仅为30%,后来提高到50%,这为新药提供了广阔的提升空间。然而,他也预言,随着治疗的进步,未来MRD也可能达到类似的“天花板”,届时,MRD将不再是加速审批的终点,而必须成为完全批准的终点,才能继续推动该领域的发展。
Landgren博士推测,FDA将CR纳入终点考量,可能是考虑到冒烟型多发性骨髓瘤。然而,他对此持不同意见。他指出,对于SMM,如果使用达雷妥尤单抗,CR率可能只有8%;但如果使用双特异性抗体,CR率可能高达95%或99%。这种巨大差异意味着,每次新的高效疗法出现,都可能需要重新调整CR的基线和目标。因此,在SMM领域,CR是一个非常短暂的终点。他更倾向于在所有情况下都采用MRD作为评估指标,因为它能提供更深入、更一致的疗效洞察。
未来展望:MRD引领肿瘤治疗新范式
FDA将MRD确立为多发性骨髓瘤新药加速审批终点,这不仅是该疾病治疗领域的重大飞跃,更预示着肿瘤治疗新范式的到来。多发性骨髓瘤在MRD的临床应用和监管认可方面,正引领着整个肿瘤学领域的前进方向。
这一变化对患者、研究者和药企都意义非凡:
- 对患者: 意味着可以更快地接触到创新药物,获得更长的无进展生存期,提高生活质量。
- 对研究者: 提供了更清晰的临床试验设计指导,能够更高效地验证新疗法的疗效。
- 对药企: 缩短了药物研发周期和成本,加速了创新产品的市场化进程,从而鼓励更多投入到肿瘤药物的研发中。
随着诊断技术(如高通量测序、流式细胞术)的不断进步,MRD检测的敏感度和准确性也在持续提高。同时,CAR-T细胞疗法、双特异性抗体等免疫疗法的崛起,正将患者的缓解深度推向新的高度,使得MRD阴性率成为衡量这些突破性疗法的关键指标。
Landgren博士强调,这一指南的发布,不仅仅是为了多发性骨髓瘤,它也为其他癌症的早期药物开发树立了典范,例如某些实体瘤也可能借鉴MRD的概念,探索更敏感、更早期的替代终点。这无疑将加速整个肿瘤学领域新药的研发,为更多癌症患者带来希望。
结语:携手MedFind,共抗癌魔
FDA关于MRD作为多发性骨髓瘤新药加速审批终点的指南草案,是抗癌征程中的一个重要里程碑。它让患者看到了更快获得创新疗法、争取更长生存期的曙光。对于正与病魔抗争的您和您的家人而言,了解这些前沿进展至关重要。作为癌症患者家属发起的平台,MedFind始终致力于为全球华人癌症患者提供最新、最权威的抗癌资讯、诊疗指南和药物信息。
我们深知您在治疗旅程中的焦虑与无助,因此我们不仅分享专业知识,更搭建起安全可靠的跨境购药渠道,协助您获取全球最新的抗癌药物。无论是想了解最新的多发性骨髓瘤治疗方案、寻求海外新药,还是需要AI辅助问诊服务,MedFind都将是您值得信赖的伙伴。希望每一个生命都能被温柔以待,希望每一位患者都能找到最适合自己的抗癌之路。请随时与我们联系,MedFind将与您携手,共同迎接生命的希望。
参考文献
1.Minimal residual disease and complete response in multiple myeloma: use as endpoints to support accelerated approval: guidance for industry. US FDA. January 20, 2026. Accessed February 10, 2026.https://tinyurl.com/4m5v6zwv
2.Oncologic Drugs Advisory Committee (ODAC) Meeting. US FDA. April 12, 2024. Accessed February 10, 2026.https://tinyurl.com/2rexatkp
3.FDA approves daratumumab and hyaluronidase-fihj for high-risk smoldering multiple myeloma. News release. US FDA. November 6, 2025. Accessed February 10, 2026.https://tinyurl.com/2vb674jn
4.Dimopoulos MA, Voorhees PM, Schjesvold F, et al. Phase 3 Randomized study of daratumumab monotherapy versus active monitoring in patients with high-risk smoldering multiple myeloma: primary results of the Aquila study. Blood. 2024;144(supplement 1):773. doi:10.1182/blood-2024-201057
5.Landgren O, Devlin SM. Minimal residual disease as an early endpoint for accelerated drug approval in myeloma: a roadmap. Blood Cancer Discov. 2025 Jan 8;6(1):13-22. doi: 10.1158/2643-3230.BCD-24-0292. PMID: 39630969