面对癌症,尤其是像肾细胞癌这样复杂多变的疾病,患者和家属常常感到迷茫和无助。准确的诊断是治疗的第一步,但有些肾细胞癌形态特殊,传统诊断方法难以给出明确结论,这不仅延误了治疗,也增加了患者的心理负担。幸运的是,随着医学科技的进步,下一代测序(NGS)技术正为肾细胞癌的精准诊断和个性化治疗带来革命性的改变。它能像一把“金钥匙”,深入癌细胞的基因层面,揭示其独特的分子特征,从而帮助医生为患者量身定制最有效的治疗方案,甚至预测治疗效果和疾病预后。本文将深入浅出地为您解析NGS技术在肾细胞癌诊断和治疗中的重要作用,尤其是对于那些具有特殊形态学特征的病例,NGS如何拨开迷雾,指引希望。
肾细胞癌的“千面”与诊断困境
肾细胞癌(Renal Cell Carcinoma, RCC)是肾脏最常见的恶性肿瘤,它不仅发病率逐年上升,更因其复杂多样的病理类型而成为临床诊断的难点。在全球范围内,每年都有数以万计的人被诊断出肾癌,中老年男性是高发人群。但“肾细胞癌”并非单一疾病,它旗下有多个“亚型”,就像一个大家族,每个成员都有自己独特的脾气和秉性。
最常见的两位“家族成员”:透明细胞肾细胞癌与乳头状肾细胞癌
- 透明细胞肾细胞癌(Clear Cell Renal Cell Carcinoma, ccRCC):这是肾癌家族中最常见的一个成员,大约占所有肾癌病例的65%~70%。它的特点是在显微镜下,癌细胞的细胞质看起来是“透明”的,排列成巢状,周围环绕着纤细的血管网。这种类型常常与VHL基因的变异密切相关。VHL基因是人体内的一种“抑癌基因”,就像一个交通警察,负责维持细胞生长的秩序。如果VHL基因发生了变异,这个“交通警察”就失职了,导致细胞失控生长,形成肿瘤。
- 乳头状肾细胞癌(Papillary Renal Cell Carcinoma, pRCC):这是第二常见的肾癌亚型,约占肾癌的19%。它的典型特征是肿瘤细胞形成“乳头状”结构,就像微小的手指状突起,并带有纤维血管轴心。在基因层面,乳头状肾细胞癌常表现出7号和17号染色体的异常增加(三体或四体)以及Y染色体缺失。
除了这两种主要亚型,肾细胞癌家族中还有许多“不走寻常路”的成员,它们可能同时具有透明细胞和乳头状的特征,或者表现出肉瘤样、平滑肌瘤样间质等特殊形态。这些“非典型”病例给病理诊断带来了巨大的挑战,因为它们的形态特征可能不明确,免疫组化染色结果也常常模棱两可,导致诊断不准确或无法分类。传统病理诊断的局限性,使得医生在为这些患者选择治疗方案时,就像在迷雾中前行,难以找到最精准的方向。
NGS技术:肾细胞癌精准分型的“金钥匙”
在面对这些复杂的肾细胞癌病例时,下一代测序(NGS)技术犹如一束光,为临床诊断带来了革命性的突破。那么,NGS到底是什么?它为何能成为精准分型的“金钥匙”呢?
NGS的魔力:一次检测,洞悉万千基因变异
简单来说,NGS是一种能够快速、高效地读取生命“基因密码”的技术。我们每个人的身体都由无数细胞组成,每个细胞的核心都有DNA,DNA上承载着我们的基因信息,就像一本详细的生命说明书。癌症的发生,往往是这本说明书中的某些“错别字”或“缺失”造成的,这些就是基因突变。
传统的基因检测方法通常一次只能检测少量基因。而NGS技术则可以同时检测肿瘤组织中成百上千个甚至全部基因的变异情况。它能像一个高效的“扫描仪”,在短时间内发现各种基因突变、基因缺失、基因扩增等异常。对于肾细胞癌,尤其是那些形态学表现不典型、传统诊断方法难以明确分型的病例,NGS能够深入分子层面,揭示肿瘤最本质的基因特征。通过比对这些基因变异,医生可以更准确地判断肿瘤的亚型,甚至发现一些潜在的治疗靶点。
研究证实:NGS在疑难肾细胞癌诊断中的卓越价值
一项针对具有特殊形态学特征的肾细胞癌病例的研究(参考文献:Lee J, Yu X, Yeh YA. 2025)充分验证了NGS在提高诊断准确性方面的价值。研究人员回顾性分析了9例特殊肾细胞癌病例,这些病例都同时进行了组织切片、免疫组织化学染色(IHC)和NGS检测。结果发现,NGS能够有效地辅助对这些具有透明细胞、乳头状特征及其他特殊组织形态的肾细胞癌进行重新分类,使其诊断更加明确。
解密核心基因突变:VHL、PBRM1、SETD2与mTOR
通过NGS,我们不仅能准确分型,更能发现肿瘤内部的关键“驱动基因”。这些基因突变,就像肿瘤的“开关”,了解它们有助于我们制定更精准的治疗策略。
VHL基因:透明细胞肾细胞癌的“罪魁祸首”与治疗靶点
在透明细胞肾细胞癌中,VHL基因突变是最常见且最具标志性的分子特征。VHL蛋白在正常情况下扮演着“看门人”的角色,当细胞内氧气充足时,它会降解一种叫做缺氧诱导因子-1α(HIF-1α)的蛋白质。HIF-1α就像一个“发号施令者”,能促进细胞生长、血管生成等。一旦VHL基因发生突变,这个“看门人”就失职了,导致HIF-1α无法被降解,持续高水平表达,进而过度刺激血管内皮生长因子(VEGF)等促肿瘤因子表达,推动肿瘤细胞的疯狂生长和血管的异常增生。因此,VHL基因突变不仅是透明细胞肾细胞癌的重要诊断依据,也使其成为了重要的治疗靶点。
PBRM1与SETD2基因:预后不良的“警示灯”
除了VHL,PBRM1基因和SETD2基因也是透明细胞肾细胞癌中常见的基因变异。它们都参与了染色质重塑过程,简单来说,就是影响基因的“开关”和“表达”。如果这些基因发生突变,细胞内基因的正常调控就会紊乱,从而促进癌细胞的发生发展。研究表明,PBRM1基因突变在透明细胞肾细胞癌中的发生率约为40%~50%,而SETD2基因突变约为12%。更重要的是,这些基因突变往往与肿瘤的高分级、临床晚期和不良预后相关。例如,在上述研究中,携带PBRM1基因突变的病例,无论是否合并SETD2基因突变,其临床结局往往较差,患者生存时间相对较短。
mTOR基因:伴平滑肌瘤样间质肾细胞癌的新线索
在一些特殊亚型的肾细胞癌中,如伴平滑肌瘤样间质的肾细胞癌(RCCLMS),mTOR基因的突变也引起了研究者的关注。mTOR(哺乳动物雷帕霉素靶蛋白)是细胞内一个重要的信号通路节点,调控着细胞的生长、增殖、代谢和存活。mTOR基因的突变可能导致这个通路异常激活,从而促进肿瘤生长。虽然其在RCCLMS中的生物学和临床意义仍在探索中,但这一发现提示mTOR可能成为未来诊断和治疗这类特殊肾细胞癌的新靶点。
其他基因变异的探索
研究还发现了一些其他基因突变,如FANCA、JAK2、MLH3、TET2等。尽管它们在肾细胞癌中的具体作用尚不完全清楚,有待进一步研究,但NGS技术能够全面捕捉这些变异,为未来的科学探索和新药研发提供了宝贵的线索。
临床实践中的NGS:案例解析与分类重塑
通过具体的病例分析,我们可以更直观地理解NGS技术在肾细胞癌诊断中的应用。这些案例展现了NGS如何与传统病理学和免疫组化技术相结合,共同拨开诊断的迷雾。
研究队列概览与影像数据
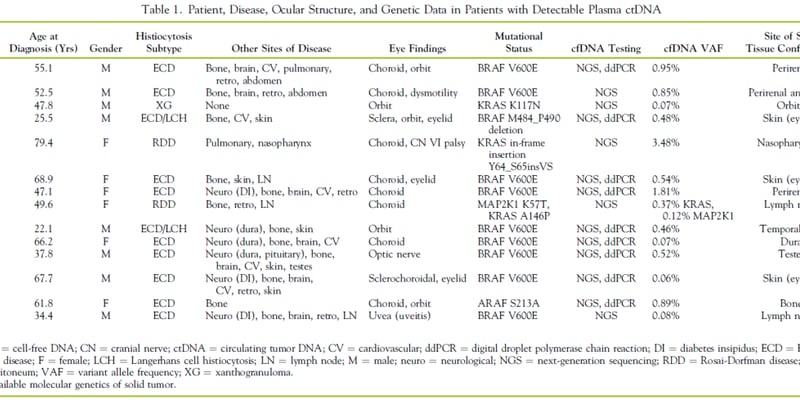
上述研究共纳入了9例男性肾细胞癌患者,年龄介于49至68岁,平均年龄61.4岁。所有患者都是在因其他疾病进行计算机断层扫描(CT)时偶然发现肾脏占位性病变。肿瘤大小差异较大,从0.8厘米到15.2厘米不等。大部分肿瘤位于左肾(7例),2例位于右肾。病理分期方面,有4例为pT1a期(肿瘤较小,局限于肾脏)、2例为pT1b期(肿瘤较大但仍局限于肾脏)、3例为pT3a期(肿瘤侵犯到肾脏周围脂肪或肾静脉)。生存结局方面,部分患者长期存活,但也有部分患者在确诊后较短时间内不幸去世。这些临床特征,配合分子检测结果,共同构成了对患者疾病的全面评估。

(表2:肾细胞癌患者的临床特征、病理分期及生存结局统计。该表格详细列出了每位患者的年龄、肿瘤大小、位置、病理分期及随访信息,为后续的分子分析提供了重要的临床背景。)
特殊亚型病例的NGS解析
研究详细分析了几种特殊形态的肾细胞癌病例:
- 伴乳头状特征的透明细胞肾细胞癌(病例1、4、8):这三例肿瘤在形态上同时具有透明细胞和乳头状结构。通过免疫组化和NGS检测,病例1和8被确诊为透明细胞肾细胞癌,因为它们都检测到了VHL基因突变,8号病例还伴有PBRM1基因突变。但4号病例仅检测到FANCA基因突变,其在肾细胞癌中的作用尚不明确,凸显了复杂病例诊断的挑战。
- 未分类肾细胞癌(病例2、5):这些病例在初始诊断时难以明确分类。病例2经NGS检测发现VHL、PTEN、MSH6基因突变,最终被诊断为透明细胞肾细胞癌。而病例5虽然NGS未发现VHL基因变异,但细胞基因学分析显示其核型具有乳头状肾细胞癌的典型特征(如+7、+17和-Y等染色体异常),因此被重新归类为乳头状肾细胞癌。这表明NGS与其他分子诊断技术相结合的重要性。
- 伴肉瘤样成分的透明细胞肾细胞癌(病例6、9):这类肿瘤预后通常较差。NGS在病例6中检测到PBRM1、SETD2等基因突变,在病例9中检测到VHL、PBRM1、SET2、TP53等基因变异,这些都是透明细胞肾细胞癌的典型基因突变,从而明确了诊断。值得注意的是,这两例患者的临床结局差异较大,提示即使是同一亚型,基因突变谱的细微差异也可能影响预后。
- 伴平滑肌瘤样间质的透明细胞肾细胞癌(病例3):这是一类罕见且形态特殊的肾细胞癌。NGS检测发现该病例存在mTOR基因突变。这一发现提示,伴mTOR基因突变的RCCLMS可能是一种独立的病理亚型,为后续研究和靶向治疗提供了新的方向。
- 透明细胞乳头状肾细胞肿瘤(病例7):该病例同时具有巢状、管状和乳头状结构,但NGS未检测到有临床意义的基因突变。根据2022版WHO分类,最终被诊断为透明细胞乳头状肾细胞肿瘤。
这些病例清晰地展示了NGS如何帮助医生在复杂情况下,依据肿瘤的分子“身份”进行精确分类,弥补传统诊断的不足。这对于患者而言,意味着更明确的诊断结果,更精准的治疗方向,以及对未来更清晰的预判。

(表3:本研究中各病例的病理形态学、核分级和免疫组化染色结果。该表格提供了肿瘤的细胞比例、乳头状结构比例、核分级,以及多种免疫组化标志物如CAIX、RCC、CD10、CK7等的阳性/阴性表达情况。)

(图1:展示了不同形态学特征肾细胞癌的组织病理学图像,包括伴乳头状特征的透明细胞肾细胞癌、未分类肾细胞癌、伴肉瘤样成分的透明细胞肾细胞癌、伴平滑肌瘤样间质的透明细胞肾细胞癌和透明细胞乳头状肾细胞肿瘤,有助于直观理解这些特殊病理类型。)

(表4:详细列出了各病例通过下一代测序(NGS)检测到的基因突变谱和细胞基因学分析结果,以及基于分子特征和传统病理诊断相结合的最终分类结果。)
NGS如何指导肾细胞癌的个性化治疗与预后评估?
精准的诊断是第一步,更重要的是,NGS检测结果还能直接影响治疗方案的选择,为患者提供真正意义上的“个性化治疗”。
精准靶向:VHL突变与HIF-2α抑制剂贝组替凡
前面提到,VHL基因突变是透明细胞肾细胞癌的关键驱动因素,它导致HIF-1α和HIF-2α(缺氧诱导因子)的异常积累。针对这一机制,新型的缺氧诱导因子-2α(HIF-2α)抑制剂贝组替凡(Belzutifan)已获得美国食品药品监督管理局(FDA)批准,用于治疗与VHL基因相关的肿瘤,包括肾细胞癌。对于VHL基因突变的患者,贝组替凡能够精准地阻断HIF-2α的作用,从而抑制肿瘤生长,为患者带来了新的治疗希望。这就是“靶向治疗”的精髓——找到癌细胞的弱点,然后精准打击。
免疫治疗与NGS:肿瘤突变负荷的考量
近年来,免疫治疗在多种癌症中取得了显著突破,它通过激活患者自身的免疫系统来攻击癌细胞。对于晚期肾细胞癌,免疫检查点抑制剂(如帕博利珠单抗(Pembrolizumab))联合VEGF受体靶向酪氨酸激酶抑制剂,已成为一线治疗的核心方案。这种联合治疗能够协同抑制肿瘤进展,延长患者生存期。然而,并非所有患者都能从免疫治疗中获益。肿瘤突变负荷(Tumor Mutational Burden, TMB)被认为是预测免疫治疗疗效的重要生物标志物之一。TMB越高,免疫治疗效果可能越好。本研究中的所有病例肿瘤突变负荷均较低(小于10 muts/Mb),这意味着这些患者可能难以从传统的免疫治疗中获得理想疗效。NGS检测TMB,可以帮助医生更好地筛选出适合免疫治疗的患者,避免无效治疗,减少不必要的毒副作用和经济负担。
基因突变与预后:PBRM1和SETD2的警示
除了指导治疗,NGS检测出的基因突变信息还能用于预后评估。例如,PBRM1基因突变和SETD2基因突变通常与透明细胞肾细胞癌的不良预后相关。在研究中,发现有PBRM1基因突变的患者(无论是否合并SETD2基因突变)往往临床结局较差,这为医生评估疾病进展风险提供了重要依据,从而能更密切地监测这些患者,或考虑更积极的治疗策略。
总之,NGS不仅提供了准确的诊断,更将患者引入了精准医疗的时代。通过基因检测,医生能够根据每个肿瘤独特的分子图谱,制定最个体化的治疗方案,这对于提高治疗效果、改善患者生活质量至关重要。
总结:NGS——肾癌诊疗的未来方向
肾细胞癌的诊断与治疗充满挑战,特别是对于那些具有特殊形态学特征的复杂病例。传统病理学和免疫组化虽然是基础,但其局限性日益凸显。下一代测序(NGS)技术的出现,为我们打开了分子诊断的大门,它能够以高灵敏度和特异度检测肿瘤内部的各类基因变异,从而实现对肾细胞癌的精准分型。无论是VHL基因突变指导HIF-2α抑制剂贝组替凡的应用,还是通过肿瘤突变负荷(TMB)预测免疫检查点抑制剂如帕博利珠单抗的疗效,NGS都在晚期或高分级肾细胞癌的个体化治疗方案制定中发挥着关键作用,是精准医学理念的具体体现。
当然,NGS在肾细胞癌中的应用仍在不断发展和完善。未来,我们期待这项技术能更广泛地应用于临床,为更多肾细胞癌患者带来更精准的诊断、更有效的治疗,以及更好的生命质量。如果您或您的家人正面临肾细胞癌的诊断困境,或希望了解更多关于NGS检测和前沿治疗方案的信息,MedFind致力于为癌症患者提供最新的抗癌资讯、药物信息,并协助构建跨境购药渠道,我们的人工智能辅助问诊系统也能为您提供初步的解答和方向指引,帮助您在抗癌路上少走弯路。
参考文献:
Lee J, Yu X, Yeh YA. Renal cell carcinoma with unusual morphological features: the clinical utility of next-generation sequencing in distinguishing renal cell tumors. Am J Clin Exp Urol. 2025;13(4):284-293. Published 2025 Aug 15. doi:10.62347/EGWC8899