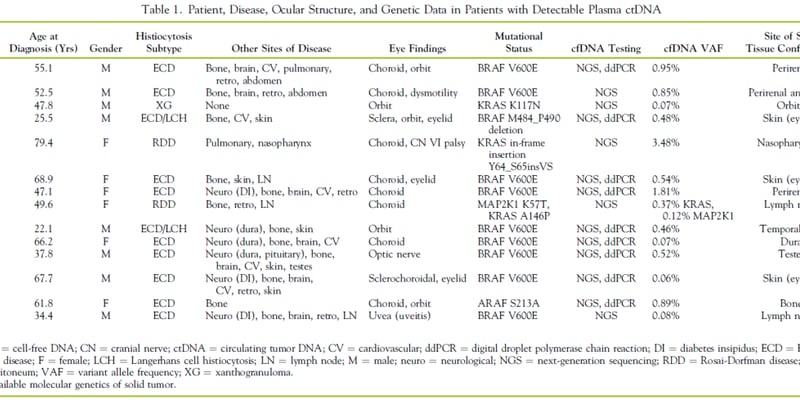
引言:正视癌症治疗中的“难言之隐”
对于许多正在与癌症抗争的患者而言,除了疾病本身和治疗带来的挑战,一些看似“小问题”的并发症,却可能严重影响生活质量,便秘便是其中最常见也最令人困扰的一种。据统计,肿瘤患者中便秘的发生率高达30%至90%,尤其是在接受阿片类药物止痛或处于晚期的患者中,这一问题更为普遍。未经有效管理的便秘不仅会带来腹痛、腹胀等不适,还可能引发肠梗阻、营养不良等严重后果,甚至影响抗癌治疗的持续进行。
为了规范社区肿瘤患者便秘的筛查与评估,中国康复医学会社区康复工作委员会联合多学科专家,制定了《社区肿瘤患者便秘筛查与评估的中国专家共识(2025年版)》。本文将为您深度解读这份共识,旨在帮助患者和家属科学认识便秘,掌握有效的评估与管理方法。有效管理便秘等副作用,是确保抗癌治疗顺利进行、维持生活质量的关键。如果您在症状管理方面需要个性化指导,MedFind的AI问诊服务可以为您提供专业的参考建议。
揭秘肿瘤患者便秘的“幕后黑手”
便秘的医学定义:远不止“排不出”那么简单
很多人认为,好几天不排便就是便秘。但根据专家共识,便秘的定义远比这复杂。医学上定义便秘,不仅要看排便频率(如每周排便少于3次),更要综合评估排便过程中的感受和大便的性状。推荐意见1指出,便秘的定义需结合排便频率降低、大便性状改变及相关临床症状(如排便困难)。
具体症状包括:
- 排便费力、困难
- 粪便干结、呈块状(可参考布里斯托大便分型量表中的1型和2型)
- 有排便不尽感或肛门直肠堵塞感
- 排便时需要手法辅助
如果这些症状持续超过3个月,就需要警惕慢性便秘的可能。因此,仅仅关注排便次数是片面的,全面的症状评估才能准确判断是否存在便秘问题。
导致肿瘤患者便秘的四大核心因素
肿瘤患者的便秘往往是多种因素共同作用的结果。推荐意见2强调,社区医生在问诊时需要确定患者所有可能导致便秘的原因。这些原因可以归结为以下几个方面:
表1 常见的便秘危险因素

1. 肿瘤相关因素:
- 机械性梗阻:结直肠癌、盆腔肿瘤等可能直接压迫肠道,导致肠腔狭窄。
- 神经压迫:肿瘤侵犯肠壁神经,会抑制肠道蠕动反射。
- 代谢异常:癌症可能导致高钙血症、低钾血症等电解质紊乱,削弱肠道平滑肌的收缩功能。
2. 治疗相关因素:
- 阿片类药物致便秘(OIC):这是癌痛治疗中最常见的副作用。阿片类药物会作用于胃肠道的μ受体,减少肠道蠕动和液体分泌,同时增加水分吸收,导致大便干结。
- 化疗致便秘(CIC):约16%的化疗患者会出现便秘,特别是使用铂类、长春碱类药物的患者。化疗药物可能损伤肠神经系统,干扰肠道动力。
- 其他药物:如5-HT3受体拮抗剂类止吐药、抗抑郁药、利尿剂、铁剂等,也可能加重便秘。
在积极接受抗癌治疗的同时,有效管理便秘等副作用至关重要。如果您对抗癌药物的获取或副作用管理有任何疑问,MedFind的药品代购服务和专业团队随时为您提供支持。
3. 行为与生活方式因素:
- 活动减少:长期卧床或活动量不足会减缓肠道蠕动。
- 饮食问题:食欲不振、膳食纤维和水分摄入不足,导致粪便量少且干硬。
- 排便习惯不良:经常抑制便意,破坏正常的排便反射。
4. 心理与其他因素:
- 负面情绪:焦虑、抑郁等情绪会通过神经内分泌系统影响胃肠功能。
- 环境改变:住院期间对陌生环境的不适应、缺乏隐私等都可能抑制便意。
- 疼痛:骨转移或肛周疼痛可能让患者因害怕疼痛而不敢排便。
如何科学筛查与评估便秘?
推荐意见3建议,社区医生首次接诊肿瘤患者时,应全面评估便秘相关症状,包括询问病史、体格检查以及使用评估量表。
第一步:详细问诊与体格检查
医生会详细了解您的“正常”排便习惯、便秘的发生时间、频率、大便性状、有无腹痛腹胀等伴随症状,以及用药史、手术史、饮食运动情况等。体格检查则侧重于腹部和直肠检查,尤其是直肠指检(DRE),以判断是否存在粪便嵌塞、肛门括约肌功能异常或直肠肿块等问题。
表2 体格检查具体操作流程

警惕!出现这些“警报症状”需立即转诊
推荐意见4和5强调,对于出现恶性肿瘤警报症状的患者,应立即转诊进行结肠镜检查;而无警报症状者,则不建议常规进行过度检查。
以下“警报症状”可能预示着肿瘤的发生或复发,需高度警惕:
- 新发的便秘(持续时间小于3个月)。
- 无法解释的体重下降(6个月内下降超过5%)。
- 大便带血、粪便隐血试验阳性或贫血。
- 排便习惯或粪便形状改变。
- 腹部可触及包块。
- 伴有腹胀、腹痛等肠梗阻症状。
- 有结直肠癌或炎症性肠病家族史。
- 年龄超过40岁且从未进行过结肠癌筛查。
第二步:借助专业量表,量化您的不适
推荐意见6和7建议,使用患者报告结局评估工具(PROMs)进行便秘症状评估,并对所有肿瘤患者进行动态监测。这些量表可以帮助您和医生更客观地了解便秘的严重程度及其对生活的影响。
- 便秘患者评估-症状(PAC-SYM):包含12个问题,从腹部、直肠、粪便三个维度评估症状严重程度。
- 患者便秘-生活质量评估(PAC-QOL):包含28个问题,评估便秘对身体、心理、社交及满意度的影响。
- 肠功能指数(BFI):专门针对阿片类药物引起的便秘(OIC),通过3个问题快速评估肠功能受损程度。
- 肠功能日记(BF-Diary):鼓励患者每日记录排便情况、饮食、运动等,进行自我监测,有助于及时发现问题并评估干预效果。
特殊人群的便秘管理:需要格外关注
某些特定人群的便秘风险更高,需要进行更密切的监测和管理。
1. 阿片类药物使用者:推荐意见8指出,医生在开具阿片类药物时,应告知患者OIC的风险。OIC不会随着用药时间的延长而自行缓解,因此,在开始使用阿片类药物时就应启动预防措施,并在一到两周内进行全面评估。
2. 晚期癌症患者:推荐意见9强调,所有晚期癌症患者应定期(如至少每3天一次)重新评估便秘症状。这些患者往往合并多种功能障碍,便秘问题容易被忽视或管理不善,需要医护团队的持续关注。
3. 老年肿瘤患者:推荐意见10提出,需特别关注老年肿瘤患者的便秘评估。老年人本身肠道功能就在退化,加上疾病和治疗的多重打击,发生严重便秘、粪便嵌塞的风险极高。评估时需综合考虑其饮食、活动、合并症及居住情况。
构建社区管理新模式:从被动治疗到主动预防
推荐意见11和12倡导建立以全科医生为核心的社区多学科协作管理模式,并明确了转诊指征。
未来的便秘管理,将不再是“头痛医头、脚痛医脚”的被动治疗,而是转向全周期的主动管理。在社区层面,由全科医生牵头,联合护士、康复治疗师、心理咨询师等多学科团队,为患者提供从预防宣教、风险筛查、动态监测到康复指导的全方位服务。
当患者出现上文提到的“警报症状”,或经过社区初步干预后效果不佳,出现持续的“难治性”便秘时,社区医生会及时将其转诊至上级医院专科,接受进一步的检查和治疗。以下是专家共识推荐的管理路径图:

图1 社区肿瘤患者便秘筛查与评估管理路径
MedFind总结
便秘是肿瘤患者在治疗和康复过程中普遍面临的挑战,但它绝非无法战胜。通过学习和理解2025年中国专家共识的核心内容,我们可以看到,科学的便秘管理始于正确的认识和规范的评估。从关注排便的频率、性状和感受,到识别导致便秘的多种因素,再到利用专业工具进行动态监测,每一步都是迈向舒适生活的重要环节。
尤其是对于使用阿片类药物、年老体弱或处于疾病晚期的患者,更需要家庭和社区医疗团队的密切合作与特别关注。建立以预防为主、多学科协作的全周期管理模式,是提升患者生活质量、保障抗癌治疗顺利进行的关键。如果您或您的家人正被便秘问题所困扰,请及时与您的主治医生或社区医生沟通,共同制定个性化的管理方案。了解更多前沿的抗癌资讯和症状管理知识,欢迎访问MedFind抗癌资讯板块,我们与您一同在抗癌路上前行。